出産後の子宮頸部異形成
記事の医療専門家
最後に見直したもの: 08.07.2025
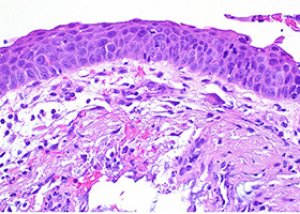
子宮頸部異形成(CIN)は、妊娠や出産の禁忌となるものではありません。胎盤による良好な保護作用のため、異形成の経過は胎児に影響を与えません。妊娠過程がCINの症状の悪化を引き起こすことはなく、腫瘍化につながることはほとんどありません。さらに、妊娠に伴う女性のホルモン変化は、子宮頸部異形成の初期段階の兆候と非常に類似した誤った臨床像を呈する可能性があります。偽性びらんは、診察時に子宮頸部の炎症のように見えますが、これは上皮の生理学的変化によって子宮頸部細胞が膣に近づくように移動させられることで生じます。このような細胞層の一時的な「移動」は正常と考えられています。
女性や医師を不安にさせる病理学的プロセスの兆候は、HPV、クラミジア、膣炎などの二次感染の兆候と関連していることが多いです。症状を引き起こす要因を明らかにするために、上皮組織サンプルを採取し(パパニコロウ検査)、微生物叢の状態を調べるために塗抹標本を採取します。臨床検査の結果が陽性の場合、出産後、女性はフォローアップ検査、包括的な検査、治療を受ける必要があります。
腫瘍学的プロセスとしての妊娠第3期中の子宮頸部異形成も、出産の直接的な禁忌とはみなされませんが、婦人科医は専門医である腫瘍医と協力して妊娠管理の戦術について合意します。
出産後の子宮頸部異形成
CIN(子宮頸部異形成)は、女性の状態(出産前か出産後か)を決定づけるものではなく、同じ頻度で発生する疾患です。
子宮頸部異形成の特徴的な経過段階は、妊娠中に変化することはなく、出産後に進行が加速したり減速したりすることもない。例外として、子宮頸部異形成が癌の初期段階へと変化する第3段階が挙げられる。また、海外の研究機関の統計によると、出産後に異形成の過程が変化する可能性があるとされている。
- 病気の退縮(細胞の変化が止まり、治まる) - 25~30%
- 子宮頸部異形成は安定期に留まる – 40~45%
- グレードIII CINにおける病気の進行 – 15~20%
若い母親の不安を和らげるためには、以下の点に留意する価値があります。
- 子宮頸部異形成は癌の直接的な兆候ではありません。多くの場合、包括的な検査と医師による定期的なモニタリングが完了していれば、最初の2段階はうまく治療されます。
- 子宮頸がん、グレードIIIの子宮頸部異形成は、出産後に診断されるケースが非常に稀で、妊娠・出産10万件あたり10~12件程度です。妊娠中の子宮頸部上皮組織は、プロゲステロンによる高い保護作用を有しています。しかし、ホルモン変化によって、臨床的には異形成やびらん性変化(外反)に類似した偽像が生じることがあります。
- 女性が妊娠前に定期的な検査と上皮組織の状態のスクリーニングを受けていれば、出産後の子宮頸部異形成には追加の細胞診は必要ありません。
- 出産後、自然な原因(出産の過程)により、子宮頸部上皮の構造が変化することがあります。これは特に母乳育児をしている母親に当てはまります。このような女性に対する検査および予防検診は、授乳期間の終了時にのみ実施されます。例外は、妊娠中にグレードIIIの異形成と診断された場合です。
診断された病気が妊娠中に円錐切除術を必要とする場合、出産後の異形成過程にも特殊性があります。
子宮頸部切除は妊娠過程に影響を与えません。しかし、出産後は再発を防ぎ、子宮頸部異形成の原因を原則的に除去するために、婦人科医による経過観察を受ける必要があります。また、出産後の子宮頸部異形成は、上皮組織の破裂など、難産を伴うことがあります。子宮頸部外反(子宮頸部の外反)は外科的にのみ治療可能であり、自然に消失することはありません。二次的な病変が併発する可能性があり、これらが合わさって第2度、あるいは第3度の異形成に類似した臨床像を呈します。隠れた、診断も治療もされていない感染症を伴う外傷は、異形成過程、ひいては前癌病変へとつながります。逆に、出産後の適切な時期の検査、一時的または以前に診断されていない病変の特定は、子宮頸癌の発症リスクを回避するのに役立ちます。
 [ 6 ]
[ 6 ]


