妊娠中の血腫
記事の医療専門家
最後に見直したもの: 05.07.2025
妊婦さんは体調は良く、特に気になる点もないのに、超音波検査で妊娠中に血腫があると診断されることがあります。血腫とは、外傷によって組織層に出血が生じることであり、一般の人は理解しています。
今日では、医師はこの病状の他の原因も指摘しています。
 [ 1 ]
[ 1 ]
原因 妊娠血腫
現代の産婦人科医は、子宮内出血と診断された女性が胎児を妊娠する問題にますます直面しています。子宮内出血は、子宮と胎盤に栄養を供給する血管が脆弱な状態にあることが原因である場合が多いのです。
妊娠中の血腫の主な原因は次のとおりです。
- 女性の代謝プロセスの混乱。
- 妊婦の泌尿生殖器系に影響を及ぼす炎症性疾患および感染症。
- 重度の中毒症。妊娠後期には特に危険です。
- 血圧の急激な上昇。数値が高い場合は特に危険です。
- 強いストレスがかかる状況。
- 妊娠中の血腫の原因は、受精卵の発育における病理である可能性もあります。
- ホルモンの不均衡。
- 血液凝固中に観察される問題、胎盤の血管壁および女性の全身の病理学的変化。
- 女性が妊娠している期間中の飲酒や喫煙の乱用。
- 子宮の発達における先天性または後天性の病理。
症状 妊娠血腫
出産を待つ時間は、女性にとって、完全な幸福感、希望に満ちた時間、そして人生で最も魅惑的な瞬間の一つです。しかし同時に、胎児の健康に対する不安や心配も伴います。妊娠中の子宮血腫は、出産を控えた女性にとって辛い試練です。血腫があると、受精卵が子宮内膜の表面から剥がれ始め、その部分に徐々に血液が溜まり、痣ができてしまうからです。
妊娠中の子宮血腫は、特に重症の場合、自然流産を引き起こす可能性があるため、出産に深刻な危険をもたらします。軽症の場合、女性は血腫に気づかず、出産が無事に治った後にその存在に気づくこともあります。
妊娠中の重度の血腫の発生は、胎児だけでなく母体にとっても危険です。出血は母体の全身状態を悪化させ、出血後貧血を引き起こします。血液循環の不全により胎児への酸素供給量が減少し、「酸素欠乏」に陥り、結果として子どもの身体的および精神的発達の遅延につながります。
妊娠初期の血腫
多くの人にとって、「血腫」という言葉は深刻な怪我と直接結びついています。そのため、このような診断名を聞いてもその本質を十分に理解していない妊婦は、不安になり始めます。それも無理はありません。妊娠初期の血腫は、受精卵の拒絶反応の始まりを示し、流産(妊娠中絶)につながる可能性があります。ちなみに、この病状はそれほど珍しくなく、最も多く見られるのは妊娠5~8週目です。
この病状には多くの理由があります: ホルモンの不均衡、負担の大きい遺伝的履歴、性交、極度の神経的または肉体的過労など。
しかし、妊娠初期に血腫を診断することで、できるだけ早く治療を受けることができ、胎児の正常な発育と出産の成功が保証されます。
妊婦は内血腫の存在にすら気づかないことが多く、定期的な超音波検査で発見されることで、最も大きな驚きを味わうことになります。妊娠中の血腫の症状は、主に病変の重症度と部位によって異なります。
- 軽度の場合。この場合、妊婦は体調に異常を感じず、内出血の身体的症状は確認されません。妊娠中の血腫は、胎盤に痕跡を残すため、超音波検査、または自然分娩が無事に終了した後にのみ診断されます。
- 中等度の場合:この場合、女性は下腹部に引っ張られるような痛みを感じます。性器から赤色または茶色の分泌物が出ることがあります。このような症状がある場合は、妊娠経過を観察している産婦人科医にすぐに相談してください。分泌物の有無は、血腫の量と位置によって大きく左右されます。中等度の病変では、胎児の心拍が不整になることがあります。
- 妊娠中に発生する重篤な血腫。出血量が増し、下腹部の痛みが増し、けいれんを起こします。出血が始まったことで、妊婦の血圧が低下し、意識を失うこともあります。
臨床医であれば誰でも、後絨毛膜血腫の診断が下された場合、妊娠中絶の直接的な危険があることを意味することを知っています。
妊娠中の血腫からの排出
妊娠初期に薄茶色の膣分泌物が見られても、不快感や健康状態の悪化を感じていない場合は、たとえ超音波検査(すべての妊婦が定期的に受ける)で妊娠中の血腫が明らかになったとしても、特に心配する必要はありません。
もう一つの懸念は、おりものの色が鮮やかな赤色であるかどうかです。これは出血が止まらないことを示しています。このような状況では、緊急措置を講じる必要があります。さもなければ、胎児の早期拒絶が起こり、女性は流産する可能性があります。
 [ 7 ]
[ 7 ]
フォーム
皮膚表面に様々な種類の出血が見られることはよくありますが、妊娠期間中に子宮に発生する子宮血腫があることをご存知ない方も多いでしょう。この病態には分類があり、妊娠中に発生する血腫は以下の種類に分類されます。
- 病気の臨床と発症期間:
- 後絨毛膜滲出液。このタイプの滲出液は妊娠初期(16週まで)に診断され、受精卵が絨毛膜(胎児の外膜)から剥離したものです。
- 胎盤後期。妊娠16週目までに、胎児の発育が正常であれば、胎盤は既に完全に形成されています。その後に血腫が発生すると、予定日前に胎盤早期剥離を引き起こし、自然流産(胎児の流産)につながる可能性があります。
- 病状の重症度別:
- 軽度の病状。
- 病気の症状の程度は中等度。
- 妊娠中の急性重度血腫。
妊娠中の軽度または中等度の血腫は帝王切開の適応となり、自然分娩の予定時期よりも早めに手術が予定されます。
妊娠中の絨毛膜後血腫
絨毛膜は、胎児を取り囲む外胚葉の膜で、妊娠初期に形成され、胎盤の前身となります。妊娠中に発生する絨毛膜後血腫は、発生時期と発生部位からこの名称が付けられています。この病変は、卵子が絨毛膜から剥離することで発生します。妊娠第1トリメスター、つまり第2トリメスターに移行する前に観察されます。拒絶反応が起こった部位に徐々に血液が蓄積し始め、血腫が形成されます。これは自然流産の危険性を示す明確な兆候です。
この病変は、わずかに茶色がかった膣分泌物を伴います。同時に、女性は下腹部にしつこい痛みを感じます。血腫が子宮底部に限局している場合、病変の明らかな症状が現れないことがあります。その場合、出血は超音波検査でのみ検出できます。
茶色のおりものが出ると、女性は妊娠の運命を心配し始めますが、産婦人科医はこれを悪い症状とは考えません。血液は絨毛膜と胎児の膜の間の空洞に溜まり、そこで凝固して茶色っぽくなるため、この色のおりものは、血栓が徐々に排出され始め、血腫が「解消」しつつあることを示している可能性があります。
本当に警戒すべきなのは、おりものが真っ赤になった時です。これは出血が止まらず、血腫が大きくなり続け、受精卵が剥がれ落ち続けていることを明確に示しています。緊急措置を講じなければ、出産中の女性は流産する可能性があります。このような状況では、妊娠が早期に終了してしまうからです。このような場合、妊娠中の血腫の増大を評価するために、医師は超音波検査だけでなく、血漿中のフィブリノーゲン濃度のモニタリングも行う必要があります。
妊娠中の胎盤後血腫
受精卵が絨毛膜から拒絶された場合、通常は妊娠初期に発生し、絨毛膜後血腫が発生します。このプロセスが妊娠後期(妊娠22週以降)に始まり、絨毛膜が胎盤へと退縮した場合、胎盤後血腫と呼ばれる同様の胚拒絶反応が発生します。これは、最初のケースと同じシナリオで発生し、出血の出現が妊娠中絶の現実的な脅威となります。
同様に、妊娠中の胎盤後血腫は、流産のリスクを示す主な症状です。この病変の臨床像は、下腹部のしつこい痛み、血性の分泌物、子宮の緊張の増加などです。胎児の行動自体も変化します。運動活動が増加し、心拍リズムに異常が見られ(最初は頻脈が聞こえ、その後徐脈になる)、これは胎児の正常な発育の障害を示しています。産婦人科医はこれらの兆候を胎盤組織の早期拒絶と解釈し、流産につながる可能性があります。
この場合、超音波検査は妊娠中の胎盤後血腫の早期診断に役立ち、胎児と母親自身を救うためのタイムリーで適切な措置を可能にします。
妊娠中の絨毛膜下血腫
絨毛膜下血腫は妊娠中に最もよく見られます。これは非常に危険な出血であり、医師の迅速な対応が必要です。この病態の鑑別診断を行うには、血腫の大きさを動的に観察する必要があります。
妊娠中の羊膜後血腫
妊娠中の羊膜後血腫は、最初の超音波検査(妊娠約12週)ですでに診断されており、出血がないこともよくありますが、それでも安全のために、妊娠をモニタリングしている産婦人科医が妊婦を産婦人科に入院させ、血腫の成長を観察することがあります。
妊娠中の羊膜下血腫
将来、胎児の正常な発育に危険を及ぼすことはありません。特に子宮頸管に発生した血腫は、自然に溶解するか、血栓となって排出される可能性があります。
妊娠中の子宮内血腫
これはかなり深刻な病態です。外的または内的原因により受精卵が剥離し、出血を引き起こし、拒絶反応部位に血腫が形成されます。出血範囲が拡大せず、妊婦が体調に問題がなく、胎児が正常に発育している場合は、心配する必要はありません。産婦人科医が病状の進行を認めた場合、分娩中の女性の入院と治療の必要性が検討されます。
合併症とその結果
新しい人の誕生は、自然が人間に与えた最大の神秘です。しかし、赤ちゃんが生まれるまで、妊婦はどれほどのことを心配しなければならないでしょうか。さまざまな場所で起こる出血。それらはどれほど危険なのでしょうか?妊娠中に血腫ができた場合、どのような結果になるのでしょうか?当然、合併症が現れることもあれば、すべてがうまくいくこともあります。この問題の多くは、血腫のパラメータによって決まります。最も危険なのは、胎膜の総面積の少なくとも40%を占め、その量が20mlを超える血腫です。このような血腫は、胎児の成長と完全な発育を遅らせ、妊娠の自然流産を引き起こす可能性があります。CTE(尾骨頭頂部の大きさ)の成長が10日以上阻害されると、出産の好ましくない結果のリスクが高まります。
このような経過で最も危険な結果は、「クベラー子宮」かもしれません。胎盤が早期に剥離すると、子宮内膜に血液が充満し、壊死巣が現れます。これは子宮全摘出の適応となります。そして、これは既に死刑宣告であり、女性は二度と母親になることができなくなります。
また、妊娠中に血腫が発生すると、重度の出血を起こす可能性が高くなりますが、その結果を予測することは非常に困難です。子供にとっても母親自身にとっても、致命的な結果につながる可能性さえあるからです。
しかし、妊婦が適切なタイミングで効果的な治療を受ければ、正常に発育した赤ちゃんを自然に予定通りに出産できる可能性が飛躍的に高まります。
妊娠中の血腫はなぜ危険なのでしょうか?
女性が(超音波検査を受けた後)この診断を聞いた後、最初に尋ねる質問は、「妊娠中の血腫の危険性は何か?」です。この質問への答えは、血腫の大きさ、発症時期、そして発生部位によって大きく異なります。妊娠初期に血腫と診断された場合、自然流産のリスクが高くなります。その後に病変が出現した場合、その影響は胎児の発育に影響を及ぼす可能性があります(身体的発達の遅れ、低酸素症(胎児の完全な発育に必要な酸素量の不足))。
このカテゴリーで最も危険なのは、卵子容積の約40%に相当する20ml以上の胎盤滲出液です。胎児の発育阻害に加え、胎盤早期剥離のリスクが高まります。胎芽の頭殿長(CTE)が10日以上遅れている場合、これは望ましくない兆候であり、妊娠の予後不良の可能性が高くなります。適切な治療を受ければ胎児は正常に発育を続けますが、この場合は帝王切開が適応となります。
診断 妊娠血腫
病変が現れる早期段階、つまり、修正不可能な重大な悪影響が現れていない段階で診断することが推奨されます。したがって、妊娠を正常分娩で終えるためには、妊娠中に血腫の診断を行う必要があります。
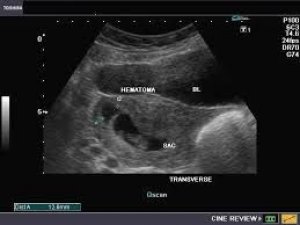
この時期の主な情報源は超音波検査(US)です。これは現代的で、非常に有益な検査方法です。さらに、産婦人科医は他の検査も指示します。
- 完全な臨床血液検査
- 一般的な尿分析。
- RWとHIVの血液検査が行われます。
- 凝固造影検査。血液凝固能を示すプロトロンビン指数(PTI)と活性化部分トロンボプラスチン時間(APTT)を測定します。
- 膣から採取した微生物叢の塗抹標本。
- 生化学血液検査。
- さまざまな性感染症 (STI) のスクリーニング。
- ドップラー法(超音波の一種で、血管(この場合は赤ちゃんと胎盤)内の血流の性質と速度を評価するのに使用されます)。
- 必要に応じて、ホルモンの血液検査が処方されます。
妊娠中の超音波検査による血腫
妊娠中の出血は、受精卵が偶然に着床部位から離れ始めることで起こります。これが出血につながります。この病変は妊娠中によく見られ、重症度によっては流産につながる可能性があります。妊娠中の血腫は超音波検査で簡単に検出できます。これは、血腫を診断するための最も正確で有益な方法の一つです。子宮出血は、以下の症状によって示されます。
- 壁の1つの厚さを増やします。
- 受精卵のパラメータの変化。
- 絨毛膜子宮間隙に血栓が存在すること。
- 子宮輪郭の変形。
連絡先
処理 妊娠血腫
子宮出血と診断された場合、妊婦は安静(身体的および精神的な休息)を指示されます。同時に、妊娠中の血腫の治療には、薬物療法だけでなく、妊婦の食事内容の調整も含まれます。腸の蠕動運動を刺激する製品は食事から除外されます。
出血を止めたり予防したりするために、主治医は必要に応じてビカソル、ジシノン、ビタミン C などの薬を処方することがあります。
ビカソル。この薬は、筋肉内に注射して3~4日間投与し、4日間の休薬期間を挟みます。1日投与量は1~1.5mgで、2~3回に分けて注射します。1日の最大投与量は30mg、1回投与量は15mgです。必要に応じて、休薬期間を挟んで治療コースを繰り返します。
この薬には、気管支のけいれん、血栓塞栓症(血栓による血管の急性閉塞)、皮膚の発疹や痒み、溶血性貧血(赤血球の破壊の増加)、蕁麻疹、紅斑(皮膚の赤み)などの副作用もあります。
問題の薬は、血液凝固能が高い場合や薬の成分に対して個人的な不耐性がある場合には厳格に禁忌となっている。
ジシノン。出血を防ぐため、医師は通常、1~2アンプルの薬剤を処方します。これは筋肉または静脈に注射され、4~6時間後に女性はアンプルを1つ注射するか、2錠服用します。
ジシノンには、頭痛、胃の重苦しさ、胸やけ、血圧低下、下肢の知覚異常、顔面充血などの副作用もあります。
ディシノンの禁忌:
- 血管血栓塞栓症。
- 静脈血栓症。
- 出血。
- 薬物の成分に対する個人の不耐性。
ビタミンC。食後すぐに少量の水で噛んで服用してください。1日250mgを服用してください。服用期間は10~15日間です。必要に応じて、服用量を2倍に増やすことができます。
アスコルビン酸は通常は忍容性に優れていますが、例外的に下痢、吐き気、嘔吐、中枢神経の興奮、腎臓結石の形成、薬物に対するアレルギー反応の出現などの副作用が現れ始める場合があります。
禁忌もあります:血栓性静脈炎、血栓症素因、アスコルビン酸に対する過敏症。
妊娠中の子宮血腫の治療
初期段階で出血と診断された場合、妊娠中の子宮血腫の治療はパパベリンやノシュパなどの最も一般的な薬剤を使用して行われます。
しかし、血腫が小さい範囲を占める場合は、治療は必要ないかもしれません。担当医は血腫のパラメータを注意深く監視し、血腫が大きくなった場合に治療を開始します。
パパベリン。この薬は1日3~5回、40~60mgを筋肉内および静脈内に投与します。
便秘になりやすい女性、薬の成分に対する個人的な不耐性の履歴がある女性、肝不全、緑内障、その他の病状のある女性は、この薬を慎重に服用する必要があります。
副作用としては、眠気、動脈性低血圧、心室性期外収縮、その他の症状も挙げられます。
ノーシャパ。この薬の服用量は1回40~80mgです。1日3回服用してください。
この薬は、薬剤の成分に対する過敏症、腎臓および肝臓の正常な機能障害、動脈性低血圧、冠動脈のアテローム性動脈硬化症などを患っている患者には禁忌です。
副作用もあります:
- 心拍数が上昇する。
- 汗腺の活動が活発になります。
- めまい。
- 血圧の低下。
- アレルギー性の皮膚発疹。
- その他。
出血を止めるために、医師は止血薬(ビカソル、アスコルチン、ジシノン)を処方します。これらの薬は妊娠中に血腫が進行するのを防ぎます。
アスコルチン。この薬は1回1錠を1日3回服用します。治療期間は必要に応じて行いますが、約3~4週間です。この薬は、薬剤成分に対する過敏症、痛風、糖尿病、血栓性静脈炎、その他の病状の患者には禁忌です。
ストレスを和らげるには、バレリアンの錠剤や滴、レモンバームの葉を入れたお茶を飲むと効果的です。
このような状況ではビタミンB群を摂取するのが良いでしょう。
- ビタミンB1(チアミン)は、脂肪、タンパク質、炭水化物からのエネルギー生成を促進します。不足している場合は、レバー、豚肉、牛肉、ほうれん草、酵母、穀物、ナッツなどの食品で補給できます。
- ビタミンB2、またはリボフラビン。視力の維持、皮膚と粘膜の正常な機能、そしてヘモグロビンの合成に極めて重要です。アスパラガス、乳製品、卵、肉、魚に豊富に含まれています。
- ビタミンB3またはニコチン酸(ナイアシン)。解毒を促進します。レバー、子牛肉、鶏肉、腎臓、心臓、牛乳などに含まれています。
- ビタミンB6、またはピリドキシン。このビタミンは炭水化物の代謝やヘモグロビンの合成などに関与しています。豆類、米ぬか、酵母、小麦胚芽などに多く含まれています。
- ビタミンB12(シアノコバラミン)。赤血球の形成に関与し、神経系に良い影響を与えます。魚介類、レバー、乳製品に含まれています。
妊娠中に血腫のある女性は、明らかに収斂作用や下剤作用のある食品を食事に取り入れるべきではありません。この期間中は、炭酸飲料の過剰摂取、コーヒーや濃いお茶の飲用、そして栄養補助食品の摂取も避けるべきです。
妊婦の免疫システムをサポートするために、ゲスタゲンが処方されます。
デュファストン。切迫流産の場合、本剤は40mgを1回経口投与します。その後、症状が完全に消失するまで、8時間ごとに10mgを投与します。現在までに、本剤の成分に対する個人の不耐性を除き、禁忌に関するデータはありません。
ウトロジェスタン。切迫流産の場合、この薬のカプセルを膣内に挿入します。1日200~400mgを朝晩(妊娠第I期および第II期)服用します。
この薬は、その成分に対する過敏症、血栓性静脈炎、血栓塞栓症、原因不明の出血などのある人には禁忌です。
子宮痙攣を和らげるために子宮収縮抑制薬も処方されます。
硫酸マグネシウム。この薬剤は20%または25%の溶液で筋肉内投与されます。濃度と投与量は担当婦人科医によって個別に処方されます。処方量は5~20mlです。
妊娠中の絨毛膜後血腫の治療
後絨毛膜血腫は、受精卵が胎盤の前駆組織である絨毛膜から拒絶されることによって発生します。この病変は頻繁に診断され、適切なアプローチと適切な治療を行えば、不可逆的な結果に至ることはありません。妊娠中の後絨毛膜血腫の治療は、産婦人科医の継続的な監督の下、病院でのみ行われます。
この期間中、妊婦は身体活動を減らし、より多くの休息を取り、医学的に指示があれば安静にする必要があります。食事はバランスの取れた完全なものにする必要があります。
妊娠中の絨毛膜後血腫の治療には、食事や生活習慣の調整だけでなく、薬物療法も含まれます。この期間中、止血薬(ビカソル、ジシノン、アスコルチン)が処方されます。痛みやけいれんを和らげるために、妊婦は鎮痙薬(パラベリン、ノシュパ)を服用する必要があります。また、妊婦の体をサポートするために、ビタミンとミネラルの複合体も処方されます。さらに、病原菌の影響から細胞を保護する抗酸化物質であるビタミンE(トコフェロール)と、循環器系と免疫系の成長と発達に必要なビタミン酵素である葉酸も処方されます。
女性器からの血液の排出をより効果的にするには、骨盤を少し高くして横になる必要があります。これは、お尻の下に丸めた毛布や枕を置くことで簡単に実現できます。この間は性行為を控えることをお勧めします。
子宮のけいれんを和らげ、筋肉を弛緩させるために、妊婦にはマグネB6が処方されます。マグネB6は1日2~3回、2錠ずつ服用します。服用後は多量の水で洗い流してください。この薬の禁忌には、腎臓病と成分に対する過敏症が含まれます。副作用として、末梢神経障害、下痢、四肢のしびれ、腹痛などが報告されています。
胎児の栄養の質を改善し、低酸素症の発症を防ぐために、医師はアクトベジンとクランチルを処方します。
アクトベジン。母子双方の脳における正常な血液循環と代謝プロセスを維持するために、本剤の初期投与量(1日10ml)を2週間静脈内投与します。その後、医学的適応がある場合は、投与量を調整し、医師の指示に従って週に数回、5~10mlを1ヶ月間投与します。無尿(腎臓から膀胱への尿の流れが完全に停止する状態)、肺水腫、心不全、および本剤の成分に対する個人の不耐性がある場合は、本剤を使用しないでください。
クランチル。この薬は1日75~225mgを3~6回に分けて服用します。その後、25~50mgに減量できます。急性症状がある場合のみ、1日600mgまで増量できます。
問題の薬は、成分物質のいずれかに不耐性がある人、虚脱、心筋梗塞、原因不明の出血などの疾患のある人には禁忌となっている。
妊娠中に後絨毛膜血腫と診断された女性へのアドバイス:このような病状はかなり深刻なので、主治医の勧告を無視しないでください。
妊娠中の血腫に対するトラネキサム
出血またはその恐れがある場合、産婦人科医はしばしば線溶阻害薬である止血薬を処方します。トラネキサムは妊娠中の血腫に優れた効果を発揮することが証明されています。この場合、この薬は1回250~500mgを1日3~4回服用します。治療期間は7日間です。
この薬の使用禁忌:
- 薬物の成分に対する個人の不耐性。
- 深部静脈血栓性静脈炎。
- くも膜下出血。
- 腎機能障害。
- その他。
副作用も観察されています:
- 全体的な緊張、眠気、めまいが減少します。
- 胸やけ、下痢。
- 吐き気と嘔吐。
- 血栓症。
- 頻脈(心拍数が速いこと)。
- 歯と皮膚の発疹。
- じんましん。
- 胸痛。
- 視覚障害。
予測
妊娠中に血腫と診断される病理学的所見は、かなり一般的です。妊娠中の血腫の予後は、診断の早期度と「病変」の部位によって異なります。
早期に診断され、血腫の量が20mlを超えず、適切かつ適切な治療が適切に行われれば、将来的に妊娠中絶の危険はありません。まれに、病変が広範囲に渡り拒絶反応を起こし、多量の出血を伴う場合、妊婦の生命に深刻な危険が及ぶことがあります。このような場合、緊急妊娠中絶が検討されます。治療が行われなかった場合(そして、治療が必要であった場合)、妊娠中の血腫の予後は不良です。自然流産の可能性が高くなりますが、適切な時期に治療が行われれば、正常な分娩と健康な赤ちゃんの出産につながります。
妊娠中の血腫は、胎児の発育段階の様々な段階で発生する、頻繁に診断される病態です。症状もその段階によって異なります。妊婦がこの血腫と診断された場合、慌てる必要はありませんが、医師のアドバイスを軽視してはいけません。結局のところ、自分自身の健康管理は、命を救うだけでなく、健康で丈夫な赤ちゃんを産むことにもつながります。


