閉経期の子宮筋腫
記事の医療専門家
最後に見直したもの: 12.07.2025

病因
病因において、更年期における子宮筋腫の発生における主な役割は、ホルモンレベルの乱れにあります。更年期にはエストロゲンレベルが低下し、月経周期の第一期に対するエストロゲンの調節作用が低下します。これに伴って子宮内膜細胞の増殖プロセスが低下します。これは、子宮筋細胞の増殖の代償的増加を伴い、これらの細胞の過形成を伴い、様々なタイプの子宮筋腫が発生します。良性形成物の構造において結合組織線維が優勢である場合、線維筋腫の概念が用いられます。臨床的には、これら2つの形態に違いはなく、組織学的検査データに基づいてのみ区別が可能です。
更年期における子宮筋腫の発生には、ホルモン以外の原因もいくつかあります。これらすべての原因の根底にあるのは、女性の更年期における子宮筋層の自然な生理的退縮です。これは、筋細胞の代謝変化、つまり抗原性の変化を伴います。この場合、増殖傾向が強まる細胞増殖および再生の正常なプロセスが阻害され、特異的なサイトカインおよび血管成長因子が形成され、これらの細胞の病的な過剰分化がさらに刺激されます。その結果、制御不能な細胞分裂、再生、そして子宮筋層の容積増加が起こり、局所的または拡散的に進行することがあります。病因の影響が継続すると、子宮筋腫は急速に成長し、サイズが増大するため、何らかの治療法が必要になります。異常分裂を開始した病理学的細胞の原発巣の位置に応じて、腫瘍の成長は子宮筋層表面全体に広がり、子宮全体が均一に肥大する場合もあれば、局所的に増殖する場合もあります。その場合、筋腫様リンパ節が形成されます。このリンパ節は粘膜下、漿膜下、壁内など、様々な場所に局在する可能性があり、これらの異なる形態における疾患の臨床的特徴に影響を与えます。このようなリンパ節の数は異なる場合があり、これに応じて単発性結節性筋腫と多発性結節性筋腫が区別されます。
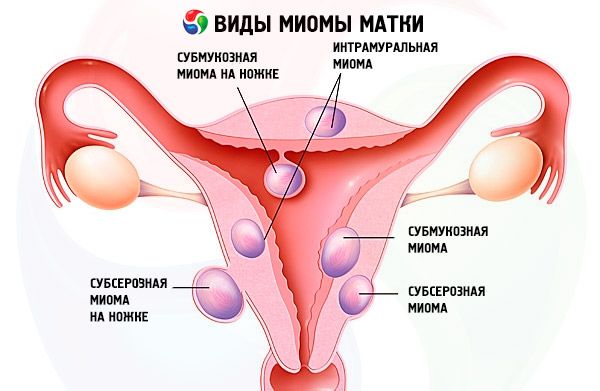
これらは、更年期中の子宮筋腫の発達に影響を及ぼす主な発症メカニズムです。
症状 閉経期の子宮筋腫
子宮筋腫は更年期が始まる前から発症する可能性があり、閉経期を迎えると臨床像が活発に現れるようになります。多くの場合、子宮筋腫は、筋腫が巨大化する、または合併症が発生するまで無症状です。そのため、臨床像がピークに達した時点で診断されることが多いのです。
更年期にはいくつかの段階があることが知られています。
- 閉経前期 – 45歳から閉経開始までの期間。
- 更年期 – 最後の月経の期間。平均年齢は約 50 歳。
- 閉経後 – 最後の月経から女性の人生の終わりまでの期間。
子宮筋腫が閉経前に発症すると、月経不順の症状が現れることがあります。これは、リンパ節の存在による子宮内膜構造の破壊、またはホルモンレベルの初期変化に関連しています。この時点では、年齢を考えると、女性はこのような症状に十分な注意を払わないかもしれません。なぜなら、これらの卵巣月経周期の異常は閉経の始まりによって説明できるからです。しかし、この場合はむしろ、閉経に関する考えを確認または否定するために医師に相談する必要があることを覚えておく必要があります。結局のところ、筋腫は早期に診断された方が治療効果がはるかに高いのです。
更年期における子宮筋腫の初期症状も多岐にわたります。出血、下腹部痛、骨盤の重だるさ、性交障害、性欲減退、膀胱機能または直腸機能障害、二次性鉄欠乏性貧血などです。これらの症状は、経過が無症状であるため、筋腫がかなり大きくなった段階で既に現れることがよくあります。更年期における子宮筋腫の臨床的特徴は、筋腫の発生部位や形態によって異なります。
結節性子宮筋腫では、臨床症状はリンパ節の位置に直接依存します。漿膜下リンパ節が形成された場合、閉経前に維持されていれば月経機能は損なわれません。このようなリンパ節は位置が非常に不安定で、位置がずれてリンパ節茎の捻転や壊死を引き起こす可能性があるため、急性腹症がしばしば観察されます。痛みは鋭くなく、鈍く、うずくような持続的な痛みとなる場合もあります。リンパ節が腹膜や神経終末を刺激すると、腹部の重苦しさも伴うことがあります。漿膜下筋腫リンパ節がかなり大きい場合、隣接臓器の圧迫症候群を引き起こし、直腸の圧迫による排便困難、排尿困難、膀胱の過敏性を伴うことがあります。また、圧迫によって静脈血とリンパ液の流出が妨げられ、小骨盤内の停滞や痔核の発生につながることもあります。更年期における子宮筋腫の線維腫性リンパ節の漿膜下局在では、神経構造の圧迫による局所神経症状がしばしば観察され、知覚異常や腰椎骨軟骨症などの障害を発症します。そのため、病理を正しく診断し、これらの神経障害を治療しないことが非常に重要です。
リンパ節が粘膜下層に位置する場合、圧迫症状という臨床像はそれほど顕著ではありませんが、局所症状はより顕著です。月経が全くない場合でも、月経過多が観察されることがあります。また、更年期には子宮筋腫に伴う分泌物もみられることがあります。これらの分泌物は痛みを伴い、下腹部に激しい痛みを伴います。更年期には子宮筋腫に伴う分泌物はリンパ節の感染によってもみられる可能性があり、感染性炎症が起こり、黄緑色の分泌物と不快な臭いが伴い、中毒症状も伴います。
更年期における子宮筋腫リンパ節のもう一つの一般的な局在は、子宮靭帯と卵巣靭帯の間、つまり靭帯内です。この場合、臨床像には尿管圧迫の症状が伴い、腎疝痛、水腎症、腎盂腎炎を発症する可能性があります。このようなリンパ節の診断は非常に困難です。
びまん性子宮筋腫は、ほとんどの場合無症状で進行しますが、これは子宮筋層全体の厚みと子宮全体の厚みが同程度に増加していることに関係しています。その後、子宮が大きくなり、女性は腹部の膨張や小さな骨盤への不快な圧迫感を感じることがあります。このような筋腫は多くの場合大きくなり、その場合は根治的治療が必要となります。そのため、更年期であっても、包括的な婦人科検診を毎年受ける必要があります。
これらは更年期における子宮筋腫の主な臨床症状であり、タイムリーな診断と治療のためにはこのような症状に注意を払う必要があります。
どこが痛みますか?
合併症とその結果
子宮筋腫で起こりうる主な合併症は、粘膜下層の筋腫リンパ節からの出血(迅速な医療処置が必要)と、抗炎症療法を必要とする筋腫リンパ節の感染です。また、粘膜下層の筋腫リンパ節の「誕生」やその壊死という形で合併症が発生することもあり、後者は急性腹症の症状を伴い、迅速な治療と迅速な鑑別診断が必要です。
 [ 12 ]
[ 12 ]
診断 閉経期の子宮筋腫
子宮筋腫の診断は迅速なものであるため、子宮筋腫が疑われる場合は、女性の包括的な検査が必要です。詳細な訴えや産科的既往歴を注意深く収集する必要があります。更年期の開始時期、月経周期の特徴、活発な性生活の有無などを把握する必要があります。その後、検査に進みます。
女性の双合診では、様々な大きさと場所に腫瘍のような形成物が認められます。結節性子宮筋腫の場合は、無痛性で可動性があります。筋腫がびまん性の場合は、子宮全体の肥大が観察されます。これは妊娠期間に相当し、子宮は高密度で、わずかに可動性があり、無痛性です。これらが主な客観的検査方法であり、追加の検査方法を用いてこの診断を疑うことができます。
更年期中の子宮筋腫の診断では、機器診断が第一選択肢となります。これは、ほとんどの方法に高い情報量があるためです。
子宮造影検査は、特殊な診断法の一つで、5~7ミリリットルの造影剤を子宮に注入し、変化を記録する検査です。この検査では、リンパ節の位置に対応する陰影欠損や子宮腔の縮小が観察されることがあります。もう一つの検査法は子宮鏡検査です。これは、先端にビデオカメラが付いた特殊な装置を用いて子宮腔を検査する特殊な方法で、子宮腔を観察できるだけでなく、穿刺部位の詳細な検査を含む生検を実施して診断の正確な検証を行うことができます。
更年期における子宮筋腫の診断における「ゴールドスタンダード」は超音波検査です。この検査法では、筋腫性リンパ節の場合は無エコー像を観察でき、その位置、大きさ、構造、そしてびまん性筋腫の場合は子宮の肥大度を正確に判定できます。
子宮筋腫に特異的な検査はありません。慢性出血後貧血の場合、筋腫が症状(出血など)を示している場合は、ヘモグロビン、ヘマトクリット値、赤血球数を測定するための一般検査が行われます。筋腫リンパ節の化膿が疑われる場合は、一般血液検査で白血球増多、赤沈値の上昇、白血球組成の左方偏移といった特徴的な変化が認められます。筋腫リンパ節穿刺や術後形成の組織学的検査は、特別な検査とみなされます。このような検査により、正確な診断を確定し、悪性度を除外し、今後の治療方針を明確にすることができます。
何を調べる必要がありますか?
差動診断
閉経期における子宮筋腫の臨床症状が出血という形で現れる場合の鑑別診断は、子宮の悪性腫瘍である子宮内膜がんとの鑑別診断を行う必要があります。子宮内膜がんは、閉経開始から数年後にすでに血性分泌物の出現が特徴です。しかし、子宮筋腫は周期的な出血を特徴とし、検査中にリンパ節が明確に定義されます。子宮内の形成の性質について疑問がある場合は、この材料の組織学的検査とともに子宮腔の診断的掻爬を実施します。これにより、形成の良性または悪性の性質を正確に判断できます。子宮嚢胞の鑑別診断も行う必要があります。超音波検査では、嚢胞は無響構造、楕円形、薄いカプセルと均一な内容物を伴う明確な縁を有します。筋腫リンパ節も無エコーですが、不均一で密度が子宮筋層と一致し、多くの場合茎があり、無血管の嚢胞とは異なり血液が十分に供給されています。
筋腫リンパ節は、子宮腔内に筋腫領域の形成を伴うことがある内子宮内膜症との鑑別も必要です。しかし、子宮内膜症では月経に伴う出血という特徴的な既往歴があり、更年期子宮筋腫では定期的な出血は見られません。これら2つの診断は、しばしば1つの子宮に併存するため、組織学的検査によって正確に診断することができます。
更年期、つまり女性の年齢が若くないことを考慮すると、この年齢ではさまざまな悪性プロセスが発生する可能性があり、適切な治療を開始してできるだけ早く診断する必要があるため、子宮筋腫の診断と鑑別診断を慎重に行う必要があります。
処理 閉経期の子宮筋腫
更年期中の子宮筋腫の治療には、特別なホルモン剤や非ホルモン剤を使用した薬物療法や、明確な適応が個別に特定される外科手術があります。
保存的治療は次のような場合に行われます。
- 外科的介入なしの保存的治療を希望する女性の希望。
- 病状の軽度または無症状の臨床経過。
- 妊娠12週未満の子宮筋腫(壁内発生およびびまん性発生の場合)
- リンパ節の成長が遅い、または子宮全体が大きくなる。
- リンパ節の位置は広い基底部の漿膜下または壁内にあり、合併症や隣接臓器の圧迫症状はない。
- 更年期中の子宮筋腫は、術中合併症のリスクが高い場合があります。
- 手術の準備段階として、または術後の複合治療の一部として薬物療法を行う。
保存的治療は外科的治療の代替とはみなされません。外科的介入の適応がある場合は、外科的介入を実施する必要があります。
薬物療法には、非ホルモン療法とホルモン療法があります。非ホルモン療法には以下のものがあります。
- 合併症や疼痛症候群の場合は対症療法を行います。具体的には、出血の場合は止血薬や子宮収縮薬、疼痛症候群の場合は鎮痙薬やNSAIDs、慢性出血後貧血の場合は鉄剤、ビタミン、微量元素などが用いられます。疼痛症候群の場合は、複合療法として鎮静療法が推奨されます。
- 心筋細胞の代謝の正常化 - 抗酸化物質、抗血小板剤、マルチビタミン複合体が使用されます。
- 子宮筋腫のさらなる発達と拡大に寄与する可能性のある疾患(びまん性中毒性甲状腺腫、内性器の同時炎症プロセス)を治療することを目的とした対策。
ホルモン療法は、筋腫リンパ節を縮小し、臨床症状を軽減するために使用されます。子宮筋腫に対するホルモン療法には、いくつかの薬剤群が含まれる場合があります。
- Gonadotropin-releasing factor agonists, of which Diphereline or Triptorelin is a representative, are used from the 3rd day of the menstrual cycle for six months at 3.75 milligrams.
- ゴセレリン - 3.6ミリグラムを皮下投与して6ヶ月間使用する
- ブセレリン - 1日2回、200マイクログラムを鼻腔内に6ヶ月間投与
- ゾラデックス – 周期の 1 日目から 5 日目まで注射で投与します。
- ゴナドトロピンホルモン拮抗薬(代表的な薬剤はダナゾール)は、1日400~800ミリグラムの用量で使用され、治療期間は6か月です。
- プロゲステロン系薬剤は、第二黄体期不全の場合に卵巣月経周期を調節することができる様々な薬剤です。このシリーズの主な薬剤は以下のとおりです。
- 酢酸ノルエチステロン – 月経周期の 5 日目から 5 ~ 10 ミリグラムを 1 日 2 回、6 か月間使用します。
- メドロキシプロゲステロン酢酸塩は、同じ用量で同じコースで使用されます。
- ミレーナシステムは、状態をモニタリングしながら 5 年間挿入される子宮内避妊器具です。
- ノルコルトとプリモルートは月経周期の16日目から25日目まで3~6か月間使用する薬です。
多量のプロゲステロンを含む二相の複合経口ホルモン薬を使用することも可能です。
ホルモン療法はホルモンレベルを調節することで子宮筋腫の大きさを小さくすることができますが、治療終了後、子宮筋腫は 1 年以内に元の大きさに戻る可能性があることに留意する必要があります。
子宮筋腫の外科的治療は、場合によっては独自の優先順位があり、また場合によっては唯一の治療法となることもあります。外科的治療の適応には以下が含まれます。
- 以下の症状を伴う症状のある子宮筋腫:
- 子宮出血または大量分泌物の形で現れる出血性症候群。
- 激しい痛みの症状;
- 慢性出血後貧血の兆候;
- 膀胱、神経、血管、直腸、尿管などの隣接臓器の圧迫と機能障害の兆候。
- 症状がなくても子宮筋腫の大きさは12週間以上続きます。
- 粘膜下子宮筋腫は、大きさに関係なく、合併症のリスクが高いため、事前の薬物療法なしですぐに外科的治療を行う必要があります。
- 更年期における腫瘍の急速な成長は、しばしば悪性度と関連しています。「急速な成長」とは、6ヶ月で2~3週間、または1年で4~5週間の増加を指します。
- 有茎捻転という形での合併症の可能性があるため、高位有茎上の漿膜下リンパ節。
- 筋腫リンパ節の壊死。
- 非定型的な場所に位置するリンパ節の存在 - 靭帯内
- 頻繁な外傷により子宮の膣部分から成長するリンパ節。
- 更年期における子宮筋腫と、子宮や卵巣の嚢胞、ポリープ、子宮脱などの内性器のその他の病変の組み合わせ。これらも外科的治療を必要とします。
- 子宮筋腫はホルモン治療に対して無反応です。
外科的治療は、臓器温存手術と根治的手術の2種類に分類されます。治療法は、筋腫の種類、大きさ、部位、そして手術時間によって異なります。臓器温存手術には、筋腫核出術(筋腫リンパ節自体を健常組織から切除する)と子宮動脈塞栓術(筋腫リンパ節への血流を遮断し、リンパ節を退縮させる)があります。
根治手術には、子宮膣上切断術、子宮亜全摘出術、子宮摘出術などがあり、子宮筋腫の大きさや位置、女性の年齢にも左右されます。
更年期中の子宮筋腫を治療するための伝統的な医学的方法は数多くあります。
主なものは次のとおりです。
- 顕著な抗炎症作用と再生作用を持つアロエの葉をグラスに絞り出し、タンポンを濡らしてから膣に挿入し、この手順を 1 か月間 1 日 1 回繰り返します。
- クルミの皮または殻を砕き、熱湯を注ぎ、20分間煎じます。その後、さらに10分間火にかけて煮詰め、冷まします。この煎じ液は、1日3回、1回大さじ1杯ずつ、少なくとも1週間服用してください。
- ごぼうジュースは、炎症や腫れを和らげる効果に優れており、抗増殖作用もあるため、嚢胞の解消を促進します。まず、洗ったごぼうの葉からジュースを絞り、小さじ1杯を1日3回、5日間服用します。その後、小さじ1杯を1日2回、さらに5日間服用します。
- 蜂蜜には、局所免疫を高め、再生を促進する作用があります。蜂蜜から薬を作るには、玉ねぎの芯を蜂蜜の入ったグラスに入れ、グラスいっぱいになるまで浸します。この溶液を一晩置き、翌朝、タンポンをこの溶液に浸し、膣に挿入して一晩置きます。これを10日間繰り返すと、子宮筋腫が縮小するはずです。
- カラント、イラクサ、ゴボウ、シモツケの葉からハーブティーを作りましょう。同量の葉に熱湯を注ぎ、さらに 5 分間煮沸し、冷ましてから温かいものを飲みます。1 か月の間、1 日おきにグラス半分ずつ飲みます。
ホメオパシー療法もこの病状の治療に用いられます。その主な効果は正常なホルモンレベルを調整することであり、子宮筋腫のサイズを縮小するのに役立ちます。
主なホメオパシー療法は次のとおりです。
- シクロジノンは、卵巣月経周期の第2期が不十分な場合に正常化するホメオパシー製剤です。朝に1錠、または1日1回40滴服用します。治療期間は3ヶ月以上です。
- 月経困難症は、良性子宮形成を含むホルモン不均衡に作用する複合ホメオパシー製剤です。1日3回、食前30分に1錠服用してください。
防止
子宮筋腫の発症を具体的に予防する方法は、局所的なエストロゲン過剰が起こるホルモン恒常性の状態の形成を予防することです。
- 子宮外妊娠の予防;
- 代謝および卵巣月経周期障害の一因となる慢性的なストレスの多い状況を継続的に予防する。
- 第二卵巣機能不全の適切な診断と治療。
- 炎症性および非炎症性病因による卵巣疾患および子宮疾患の適時適切な治療。
- 視床下部-下垂体-卵巣系の機能不全に伴うホルモンの不均衡を適時に修正します。
子宮の前癌性疾患や腫瘍を予防するために、30歳未満の女性は年に1回、30歳を超えた女性は年に2回、子宮頸管の内容物の細胞学的検査、超音波検査、および特定された疾患の適時治療を含む予防検査を受けることが推奨されます。
予測
子宮筋腫自体は完全には消退しないため、回復の予後は不良ですが、適切な治療を行えば悪性化したり危険になったりすることはないため、生涯にわたって良好な状態が続きます。
更年期における子宮筋腫は、無症状のまま進行することが多い病態ですが、定期的な予防検診を受けることで早期発見が可能です。特に更年期においては、子宮筋腫を適切な時期に治療することで、重篤な合併症を予防することが不可欠です。更年期における子宮筋腫の治療には、薬物療法と外科手術があり、個々の症例に応じて決定されます。場合によっては、複数の治療法を組み合わせた複合的な治療が行われることもあります。健康管理に留意し、何か気になることがあれば速やかに医師に相談してください。


