成人のてんかん発作を伴う潜因性てんかん
記事の医療専門家
最後に見直したもの: 04.07.2025
昨年まで有効だった国際分類では、脳構造の損傷によって引き起こされる症候性または二次性てんかん、特発性、原発性(独立した、おそらく遺伝性の疾患)、そして潜因性てんかんが区別されていました。潜因性てんかんとは、現代の診断法では周期性てんかん発作の原因が特定されておらず、遺伝的素因も追跡されていないことを意味します。「潜因性」という概念自体はギリシャ語で「原因不明」(kryptos - 秘密の、秘密、genos - 生成された)と訳されています。
科学は進歩を続けており、原因不明の周期性てんかん発作の起源は近い将来に解明されるかもしれません。専門家は、潜因性てんかんは二次的な症候性疾患であり、現在の診断レベルではその発生原因を解明することはできないと示唆しています。
疫学
てんかんおよびてんかん症候群は非常に一般的な神経疾患であり、しばしば深刻な結果をもたらします。てんかん発作は、性別や年齢を問わず発症する可能性があります。世界人口の約5%が生涯で少なくとも1回は発作を経験していると考えられています。
地球上の人口10万人あたり、毎年平均30~50人がてんかんまたはてんかん症候群と診断されています。てんかん発作は乳児期に最も多く発生し(10万人あたり100~233件)、その後は発生率がほぼ半減します。最も発生率が低いのは25~55歳の年齢で、10万人あたり約20~30件です。その後、てんかん発作の発生率は増加し、70歳を超えると10万人あたり150件以上になります。
てんかんの原因は約40%の症例で特定されているため、原因不明の疾患であることも珍しくありません。乳児てんかん(ウェスト症候群)は原因不明てんかんの一種で、生後4~6ヶ月の乳児に診断され、平均3,200人の乳児に1人の割合で発症します。
原因 隠微原性てんかん
てんかんの診断の基礎は周期的な発作であり、その原因は異常に強い放電であり、これはあらゆる周波数範囲での脳細胞の活動の同期の結果であり、感覚運動、神経、精神症状の出現として外部に表れます。
てんかん発作が発生するには、いわゆるてんかんニューロンが存在しなければなりません。てんかんニューロンは、静止電位(興奮していない細胞における膜の内側と外側の電位差)の不安定性を特徴とします。その結果、興奮したてんかんニューロンの活動電位は、振幅、持続時間、頻度が正常よりも著しく高くなり、てんかん発作の発症につながります。発作は、このような変化、つまり活動を同期させることができるてんかんニューロン群の遺伝的素因を持つ人に発生すると考えられています。てんかん焦点は、外傷、感染症、中毒、腫瘍の発生などによって構造が変化した脳領域にも形成されます。
したがって、潜在性てんかんと診断された患者では、現代の神経画像診断法では脳実質の構造に異常は検出されず、家族歴にもてんかん患者はいません。それにもかかわらず、患者は様々なタイプのてんかん発作をかなり頻繁に経験し、その治療は困難です(おそらく原因が不明瞭なためでしょう)。
したがって、てんかん発作の発生に関する既知の危険因子(遺伝、脳構造の破壊、脳組織の代謝プロセス、頭部外傷または感染症の結果)は、検査や調査では検出されません。
2017年に改訂された新しいてんかん分類では、てんかんの病因は6つに分類されています。症状による分類ではなく、構造的、感染性、代謝性、免疫性、またはそれらの組み合わせという、確立された原因によっててんかんの種類を分類することが推奨されています。特発性てんかんは遺伝的素因の存在を前提としており、現在では遺伝性てんかんと呼ばれています。「特発性」という用語は「原因不明」に置き換えられ、用語の意味はより明確になりましたが、変更はありません。
てんかんの発症機序は、次のように考えられます。てんかん焦点、すなわち電気発生が障害されたニューロン群の形成 → 脳内のてんかん系の形成(興奮性メディエーターの過剰放出により、「グルタミン酸カスケード」が開始され、すべての新しいニューロンに影響を及ぼし、てんかんの新しい焦点の形成に寄与します) → 病的なニューロン間結合の形成 → てんかんの一般化が発生します。
てんかん発症のメカニズムに関する主要な仮説は、興奮性神経伝達物質(グルタミン酸、アスパラギン酸)と抑制性神経伝達物質(γ-アミノ酪酸、タウリン、グリシン、ノルアドレナリン、ドーパミン、セロトニン)間の平衡状態の破綻によって病理学的過程が誘発されるというものです。本症例において、この平衡状態が正確に破綻する原因は未だ解明されていません。しかし、その結果、ニューロンの細胞膜が損傷を受け、イオンの流れが阻害されます。イオンポンプは不活性化され、逆にイオンチャネルは活性化され、カリウム、ナトリウム、塩素といった正に帯電したイオンの細胞内濃度が低下します。構造が崩れた膜を介した病的なイオン交換は、脳血流レベルの変化を決定します。グルタミン酸受容体の機能不全とそれに対する自己抗体の産生は、てんかん発作を引き起こします。てんかん発作の形で現れる、周期的に繰り返される過度に激しい神経放電は、脳実質の細胞における代謝プロセスに深刻な障害を引き起こし、次の発作の発生を誘発します。
この過程の特徴は、てんかん焦点のニューロンが脳のまだ変化していない領域に対して攻撃的になり、新たな領域を支配できるようになることです。てんかん系の形成は、てんかん焦点と、てんかん発症のメカニズムを活性化する脳の構造構成要素との間に病的な関係が形成される過程で起こります。これらの構造には、視床、大脳辺縁系、脳幹中部の網様体が含まれます。一方、小脳、皮質下の尾状核、前眼窩皮質との間に生じる関係は、てんかんの発症を遅らせます。
疾患の進行過程において、閉鎖性病理学的システム、すなわちてんかん脳が形成されます。その形成は、細胞代謝および神経伝達物質の相互作用の障害、脳循環の障害、脳組織および血管の萎縮の進行、特定の脳自己免疫プロセスの活性化を伴います。
症状 隠微原性てんかん
この疾患の主な臨床症状はてんかん発作です。少なくとも2回の反射性(誘発されない)てんかん発作が認められた場合、てんかんが疑われます。その症状は非常に多様です。例えば、高熱によって引き起こされるてんかん様発作や、正常な状態では起こらない発作は、てんかんではありません。
原因不明てんかんの患者は、さまざまな種類の発作をかなり頻繁に経験することがあります。
病気の初期兆候(本格的なてんかん発作が現れる前)は、気づかれないままになることがあります。リスク群には、幼少期に熱性けいれんを経験した人が含まれ、発作への準備が進んでいると考えられています。前駆期には、睡眠障害、易刺激性の増加、情緒不安定などが観察されることがあります。
さらに、発作は必ずしも転倒、けいれん、意識喪失を伴う典型的な全身性の形で起こるわけではありません。
初期症状としては、言語障害(意識はあるものの、話したり質問に答えたりできない)、あるいは周期的に起こる短い失神などが挙げられます。これらの失神は数分程度と長く続かないため、気づかれないこともあります。
単純焦点発作または部分発作(局所的、限定的)はより起こりやすく、その症状はてんかん焦点の位置によって異なります。発作中、患者は意識を失うことはありません。
単純運動発作では、チック、四肢のけいれん、筋肉のけいれん、体幹と頭部の回転運動などが観察されることがあります。患者は不明瞭な音を発したり、沈黙したり、質問に答えなかったり、唇を鳴らしたり、唇を舐めたり、咀嚼運動をしたりすることがあります。
単純感覚発作は、知覚異常(体のさまざまな部分のしびれ、通常は不快な異常な味覚または嗅覚)、視覚障害(光の点滅、格子模様、目の前の点、トンネル視野)を特徴とします。
栄養発作は、突然の皮膚の蒼白や充血、心拍数の増加、血圧の急上昇、瞳孔の収縮や拡張、胃の不快感から痛みや嘔吐までを伴って現れます。
精神発作は、現実感消失・離人感、パニック発作として現れます。通常、これらは複雑焦点発作の前兆であり、複雑焦点発作では既に意識障害が伴います。患者は発作が起きていることを理解していますが、助けを求めることができません。発作中に起こった出来事は患者の記憶から消去されます。認知機能が低下し、何が起こっているのかが現実ではないと感じたり、自分自身に新たな変化が現れたりします。
全般発作を伴う焦点発作は、単純発作(複雑発作)として始まり、全般性強直間代発作へと変化します。発作は約3分間続き、深い睡眠へと移行します。
全般発作はより重篤な形で発生し、以下のように分類されます。
- 強直間代性発作は、以下の順序で起こります。患者は意識を失い、倒れ、体が弧を描いて曲がったり伸びたりし、体全体の筋肉のけいれんが始まります。患者の目は後ろに転がり、この瞬間に瞳孔が拡張します。患者は叫び声を上げ、数秒間呼吸が止まったために青ざめ、泡状の過流涎が観察されます(泡の中に血液が含まれているため、ピンク色がかった色になることがあり、これは舌や頬を噛んだことを示します)。時には、膀胱が不随意に空になることがあります。
- ミオクロニー発作は、全身または体の特定の領域で数秒間、筋肉が断続的(律動的または不律動的)にピクピクと動くように見え、手足をばたつかせたり、しゃがんだり、拳を握りしめたりするなどの単調な動きのように見えます。特に焦点発作では意識が保たれます(このタイプは小児期によく見られます)。
- 欠神発作 - 短時間(5~20秒)の意識喪失を伴う非けいれん性発作。目を開けたまま動かなくなり、刺激に反応せず、通常は倒れず、意識を取り戻すと中断された活動を継続し、発作を覚えていない。
- 非定型欠神には転倒、不随意の排尿が伴い、持続時間が長く、重症の場合には知的障害やその他の精神障害の症状を伴います。
- 脱力発作(無動性) - 筋緊張の喪失の結果として患者は急激に倒れます(焦点性てんかんでは、個々の筋肉群の脱力がある場合があります:顔面 - 下顎が下がり、頸部 - 患者は頭を垂れて座ったり立ったりします)。発作の持続時間は 1 分以内です。欠神発作の脱力は徐々に起こり、患者はゆっくりと沈み込み、単独の脱力発作では急激に倒れます。
発作後の期間、患者は無気力で抑制された状態になりますが、邪魔されなければ眠りに落ちます(特に全般発作後)。
てんかんの種類は発作の種類に対応しています。焦点(部分)発作は、局所的なてんかん焦点で発生し、異常に強い放電が周囲の領域で抵抗に遭遇し、脳の他の部位に広がることなく消失します。このような場合、特発性焦点てんかんと診断されます。
限定されたてんかん焦点(焦点型)を伴う疾患の臨床経過は、てんかん焦点の位置によって決まります。
最も多く見られるのは側頭葉の損傷です。このタイプの発作は進行性で、発作はしばしば混合型で、数分間持続します。特発性側頭葉てんかんでは、発作以外の症状として、頭痛、持続的なめまい、吐き気がみられます。このタイプの局在性てんかんの患者は、頻尿を訴えます。発作前には、前兆となるオーラを感じます。
病変は脳の前頭葉に発生することがあります。発作は前兆を伴わずに突然発症するのが特徴です。患者は頭部のけいれん、額の下や横への眼球運動、自動的でかなり複雑な身振り行動を特徴とします。患者は意識を失い、転倒し、全身の強直間代性筋痙攣を起こすことがあります。この局在では、一連の短期発作が観察され、時には全般発作やてんかん重積状態への移行を伴います。発作は日中の覚醒時だけでなく、夜間の睡眠中にも発症することがあります。原因不明の前頭葉てんかんは、精神障害(暴力的な思考、現実感消失)や自律神経系の障害を引き起こします。
感覚発作(温かい空気が皮膚を移動する感覚、軽い接触)が、体の一部のけいれん性のけいれん、言語および運動障害、アトニーと組み合わされ、尿失禁を伴います。
眼窩前頭領域におけるてんかん焦点の局在は、幻嗅、唾液分泌過多、心窩部不快感、言語障害、咳、喉頭浮腫として現れます。
電気的活動亢進が脳のあらゆる部位に連鎖すると、全般発作が発生します。この場合、患者は特発性全般てんかんと診断されます。この場合、発作は激しい発作と意識喪失を特徴とし、患者は長時間の睡眠に陥ります。覚醒後、患者は頭痛、視覚異常、疲労感、空虚感を訴えます。
混合型(局所発作と全般発作の両方が起こる)のてんかんや原因不明のてんかんもあります。
成人の潜在性てんかんは、原因不明の二次性てんかんと考えられていますが、それも当然のことです。突発性の発作を特徴とします。臨床症状以外にも、てんかん患者は不安定な精神状態、激しい気質、そして攻撃的な傾向を示します。この病気は通常、何らかの局所性の症状として始まります。病気が進行するにつれて、病変は脳の他の部位に広がり、進行期には人格の衰退と顕著な精神異常が特徴となり、患者は社会不適応に陥ります。
てんかんは進行性の病気であり、てんかんの発症段階(てんかん焦点の広がり具合)に応じて臨床症状は変化します。
合併症とその結果
軽度の局所性てんかんでも、まれに発作が単発的に起こる場合、神経線維が損傷を受けます。この病気は進行性で、一度発作が起こると次の発作の可能性が高まり、脳損傷の範囲が拡大します。
全身性頻発発作は脳組織に破壊的な影響を及ぼし、てんかん重積状態へと進行し、致死的となる可能性が高くなります。脳浮腫のリスクもあります。
合併症や結果は、脳構造の損傷の程度、発作の重症度と頻度、併発疾患、悪い習慣の存在、年齢、選択された治療法やリハビリテーション措置の適切さ、患者自身の治療に対する責任ある態度によって異なります。
転倒は、年齢を問わず、様々な重症度の怪我を引き起こす可能性があります。発作中の唾液分泌過多や嘔吐傾向は、液体が呼吸器系に入り込み、誤嚥性肺炎を発症するリスクを高めます。
小児期には、精神的および身体的発達が不安定で、認知能力が低下することがよくあります。
心理的感情的状態は不安定です。子どもたちは怒りっぽく、気まぐれで、攻撃的または無関心になることが多く、自制心が欠如しており、集団にうまく適応できません。
成人の場合、これらのリスクは、より注意力を要する作業中の怪我によってさらに増大します。発作時には、舌や頬を噛むことがあります。
てんかん患者は、うつ病、精神障害、社会不適応を発症するリスクが高くなります。てんかん患者は、身体活動や職業選択が制限されます。
診断 隠微原性てんかん
てんかんの診断では、この病気を他の神経病理と区別するためにさまざまな方法が使用されます。
まず、医師は患者本人、あるいは小児の場合はその両親の訴えを聴取する必要があります。病歴記録(症状の詳細、経過の特徴(発作の頻度、失神、けいれんの性質、その他のニュアンス)、罹病期間、患者の親族における類似疾患の有無など)を収集します。この調査により、てんかんの種類とてんかん焦点の局在を推定することができます。
血液検査と尿検査は、身体の全般的な状態、感染症、中毒、生化学的障害などの要因の存在を評価し、患者の遺伝子変異の存在を判断するために処方されます。
神経心理学的検査は、認知能力と感情状態を評価するために行われます。定期的なモニタリングにより、疾患が神経系と精神に及ぼす影響を評価し、てんかんの種類を特定するのに役立ちます。
しかし、まず第一に、これは機器による診断であり、これによって脳領域の電気活動の強度(脳波記録)、その領域における血管奇形、腫瘍、代謝障害などの存在を評価することができます。
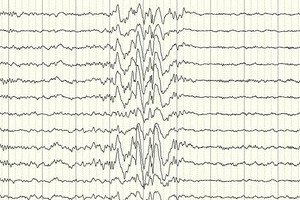
脳波検査(EEG)は主な診断法です。発作時以外でも脳波の強度が正常範囲から逸脱していること、つまり脳の特定の領域または全体で発作準備状態が高まっていることが分かります。原因不明の部分てんかんの脳波パターンは、脳の特定の部分で棘波または持続性徐波が認められます。この検査により、脳波の特異性に基づいててんかんの種類を判別できます。たとえば、ウェスト症候群は、異常に高い振幅と棘波を伴う、不規則で実質的に非同期の不整脈性徐波を特徴とします。レノックス・ガストー症候群のほとんどの症例では、覚醒時の脳波で、1.5~2.5 Hz の周波数で不規則な全般性徐波活動が示され、振幅の非対称性がよく見られます。夜間の安静時には、この症候群は、約 10 Hz の周波数で速く律動的な放電が記録されるのが特徴です。
潜因性てんかんの場合、これがその存在を確認する唯一の方法です。発作直後であっても脳波に脳波の変化が認められない場合もあります。これは、脳の深部構造で電気活動の変化が生じている兆候である可能性があります。てんかんのない患者にも脳波の変化が認められる場合があります。
神経可視化には、コンピューター、共鳴断層撮影、陽電子放出断層撮影といった最新の手法が不可欠です。これらの機器診断技術により、外傷、先天異常、疾患、中毒などによる脳実質の構造変化を評価し、腫瘍を検出することができます。機能的MRIとも呼ばれる陽電子放出断層撮影は、構造的障害だけでなく機能的障害の特定にも役立ちます。
異常な電気活動のより深い焦点は、単一光子放出コンピュータ断層撮影によって検出することができ、共鳴分光法では脳組織内の生化学的プロセスの障害を検出することができます。
実験的ではあるが広く普及していない診断法として、脳磁図法があります。これは、脳内のニューロンから放出される磁気波を記録するもので、脳波計では測定できない脳の深部構造を調べることができます。
差動診断
鑑別診断は、最も包括的な検査を行った上で行われます。潜在性てんかんの診断は、診断プロセス中に特定された他のてんかん発作の種類や原因、そして遺伝的素因を除外することによって行われます。
すべての医療機関が同じ診断能力を持っているわけではないので、このような診断にはさらに高いレベルでの診断研究が必要です。
処理 隠微原性てんかん
てんかんを治療するための単一の方法はありませんが、治療の質と患者の生活を改善するために遵守される明確な基準が策定されています。
予測
潜在性てんかんはあらゆる年齢で発症し、特定の症状群は存在しませんが、非常に多様な症状を呈します。様々なタイプの発作や症候群が考えられます。現在まで、てんかんを完全に治す単一の治療法はありませんが、抗てんかん薬による治療は、あらゆるタイプの疾患の60~80%の症例で効果を発揮します。
平均して、この病気は10年間続き、その後発作は止まることもあります。しかし、患者の20~40%は生涯にわたっててんかんに苦しみます。あらゆる種類のてんかん患者の約3分の1は、てんかんに関連する原因で死亡しています。
例えば、ウェスト症候群の潜在性型は予後不良です。多くの場合、レノックス・ガストー症候群へと進行しますが、軽症型は薬物療法でコントロール可能です。一方、頻繁で重度の発作を伴う全般型は、生涯にわたって症状が持続し、重度の知能低下を伴うことがあります。
一般的に、予後は治療開始の時期に大きく左右され、早期に治療を開始すると予後はより良好となります。
てんかんは生涯にわたる障害につながる可能性があります。てんかんの結果として持続的な健康障害を発症し、生活活動に制限が生じた場合、医学的および社会学的検査によってそのことが判断されます。また、特定の障害グループへの分類も決定されます。この問題については、まず主治医にご相談ください。主治医が患者様を委員会に紹介いたします。



 [
[