固形下疳
記事の医療専門家
最後に見直したもの: 29.06.2025
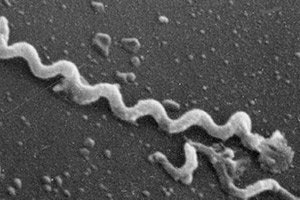
原発性梅毒腫、緻密性潰瘍:これらの名称はすべて、原発性梅毒の兆候として皮膚と粘膜に形成される硬い下疳を指します。これは慢性感染症で、主に病原体である淡蒼球菌トレポネーマの性行為による感染によって発症します。硬い下疳は、体内への侵入部に直接発生します。疼痛要素は単発性の場合もあれば、複数性である場合もあります。病態の治療は抗生物質療法が中心となります。
疫学
梅毒、特に固形性下疳の発生率は、世界各地で依然として比較的高い水準にあります。統計によると、2000年には世界で約2億5000万人が性感染症に罹患していました。そのうち200万人が梅毒に罹患していました。過去20年間で梅毒の発生率は若干減少しましたが、依然として非常に高い水準にあります。
旧ソ連諸国では、この病気の発生率は人口10万人あたり30~300人の間で変動しています。
固形性下疳は、20~29歳の患者に最も多く診断されます。男性は女性の2倍以上の確率で発症します。
専門家によると、梅毒の急速な蔓延の主な原因は、教育水準の低さと性感染症に関する知識不足にあるという。
原因 硬性下疳
硬性下疳の出現の「犯人」は、グラム陰性スピロヘータである淡蒼球菌トレポネーマです。トレポネーマは皮膚または粘膜に侵入し、一定時間後に緻密な要素を形成します。これが硬性下疳であり、梅毒性病変の主要徴候です。
淡色トレポネーマは非常に持続性が高く、環境中で約3年間生存することができます。沸騰水に浸すと細菌は15分で死滅しますが、スピロヘータは低温の影響に非常に強い耐性を持っています。
固形性下疳は、梅毒患者との性交、または例えば防護具を使用せずに梅毒患者の傷口を治療するなど、直接接触によって感染します。稀ではありますが、梅毒患者の衣類や家庭用品の使用によって感染する場合もあります。下着、寝具、リネン、食器などは危険な場合があります。
胎盤保護を介して妊婦から胎児へ、また分娩中や授乳中に子供に感染する可能性も排除されない。[ 1 ]
危険因子
梅毒感染リスクおよび硬性下疳を発症するリスクが高い人々のグループが特定されています。
- 乱交行為をし、定期的な性的パートナーを持たない人々。
- アルコールまたは薬物依存症者
- 定住しない人々。
- 同性愛者;
- 免疫不全、HIV感染者。
病因
通性嫌気性菌である淡蒼球トレポネーマは、感染者との性交(またはその他の接触)後、比較的短時間(30分から数時間)でパートナーの組織、リンパ液、または血流に侵入します。走化性因子が好中球を侵入部位に誘導し、これが硬性下疳形成の引き金となります。次に、好中球はリンフォカインを産生するリンパ球に置き換えられます。リンフォカインはマクロファージを誘引し、トレポネーマを貪食して死滅させます。局所的な細胞反応において主導的な役割を果たすのはヘルパーT細胞であり、過剰なサイトカインと形質細胞が形成されます。こうして免疫反応が確立されます。
硬性下疳の形成直後から抗体の検出が可能となる。IgM、IgA、そしてIgGが最初に検出される。免疫反応は硬性下疳部位のスピロヘータの死滅と、それに続く潰瘍の瘢痕化につながる。病原体の血流循環は一次段階で既に検出され、二次期および再発期には急激な「増加」が見られる。これにより抗体の活発な産生が刺激され、局所免疫防御が抑制される。その結果、スピロヘータの増殖が抑制され、二次梅毒の逆行性発症につながる。[ 2 ]
症状 硬性下疳
潜伏期(感染から硬性下疳の形成まで)は3~4週間と定義されています。潜伏期間は1~2週間から8週間まで、短くなったり長くなったりする場合があります。
梅毒の硬性下疳は局所的である可能性があります。
- 性器に;
- 肛門周辺;
- その他の非定型的な場所(病原体がどこに導入されるかによって異なります)。
病理の最初の兆候は、主な要素であるびらんまたは潰瘍の形成、局所リンパ節炎およびリンパ管炎の発症にあります。
硬性下疳がどのような外観をしているかを想像することが重要です。最初は結節ですが、徐々にびらん性の潰瘍性欠損へと変化します。潰瘍の縁はわずかに隆起し、漿液性の分泌物はわずかです。痛みはなく、丸みを帯びた形状と肉質のような赤みを帯びた色調が特徴です。大きさは数ミリメートルから1.5~2センチメートルまで様々です。表面は痂皮で覆われている場合もあります。硬性下疳の特徴的な特徴として、基部を触診すると、弾力のある(軟骨のような)硬さが見られます。
所属リンパ節腫大は、単一または複数の場合があります。単一リンパ節腫大は、皮膚の下に硬い球状の腫大として定義され、固形性下疳(しゅよう)の形成から約1週間後に現れます。「球状」の上の皮膚には炎症の兆候がなく、痛みもありません。
女性の固形性下疳は、子宮頸部、膣腔、クリトリス、または外陰部に発生することがあります。患者によっては、肛門周辺、口腔、唇または歯茎、舌、扁桃腺、乳腺、腕、首など、性器以外の部位にも病変が現れる場合があります。
陰唇の固形性下疳は、外陰炎や外陰膣炎を急速に合併する可能性があります。壊疽や組織破壊の進行が考えられます。
初期症状は、発熱、悪寒、頭痛などの一般的な症状で終わる場合があります。
男性の硬性下疳は、通常、包皮の内側、子宮頸部、陰茎亀頭と亀頭自体、そして陰茎の根元に発生します。また、体のほぼあらゆる部位に発生する可能性があり、非標準的な部位に発生することもあります。
陰茎、包皮、またはその他の部位に生じる硬性下疳は、非典型的な特徴を示すことは稀で、以下のように現れます。
- 硬化性浮腫のタイプ別 - 外性器の濃厚なリンパ浮腫の外観を呈し、指で圧迫してもへこみは残りません。
- 扁桃腺下疳炎 - 肥大した扁桃腺に痛みを伴うびらん性または潰瘍性の欠損が現れる。
- 下疳性硬皮症のタイプにより、手根指の指節に痛みを伴う潰瘍として形成されます。
ステージ
梅毒感染の典型的な経過は、次の 4 つの段階に分けられます。
- 潜伏段階;
- 一次性段階(硬性下疳段階)
- 二次段階;
- 第三段階。
女性または男性における硬性下疳の初期段階は、梅毒の発症の第一段階を決定づけます。第一段階は、皮膚と粘膜の表面に特徴的な発疹が現れるまで続きます。この段階は約1.5~2ヶ月続きます。
男性の固形性下疳の初期段階は、女性のそれと実質的に変わらず、条件付きで2つの段階に分けられます。すなわち、血清陰性期と血清陽性期です。前者の場合、標準的な血清学的反応は陰性です。後者の場合、反応は陽性となり、「一次性血清陽性梅毒」と診断できます。ちなみに、上記の周期分類は、現在すべての専門医が採用しているわけではありません。なぜなら、患者における感染を検出するより高度な方法(ELISA、PCR、RIFなど)が既に存在するからです。
フォーム
第一次梅毒期には、硬性下疳(かくせいげん)の形成とリンパ系の局所的浸潤が伴います。この期間の前半は血清学的反応が陰性となる場合があり、数週間後に初めて陽性診断となります。同時に、症状の程度が異なるリンパ節炎も検出されます。一般的に、第一次梅毒期は硬性下疳の形成時点から考察されます。局所的浸潤とは、淡色トレポネーマが体組織に侵入した場所を指します。
症例の 90% 以上では、局在は性器領域で特定されますが、診断中に性器以外の場所にある可能性を忘れてはなりません。
性病学の創始者の一人である皮膚科医のジャン・フルニエは、硬性下疳の主な兆候を特定しました。
- 痛みのない硬性下疳(びらん)
- 滑らかで平らな底。
- 「生の肉」の典型的な色は「腐ったラード」で、汚くて血のような色合いです。
- 炎症症状がない;
- 痛みを伴う部分を触診すると、肥厚が顕著に現れます。
硬性下疳はなぜ無痛なのでしょうか?一部の専門家は、淡蒼球菌トレポネーマが成長過程で痛みを抑える麻酔物質を生成するため、無痛であると考えています。
性病専門医は、硬性下疳をいくつかの種類と形態に分類しています。
- 部位別 - 性器、性器外、双極性硬性下疳。
- びらん性または潰瘍性。
- 数字で言えば、単一か複数か。
- 形態別 - 心膜性、皮質性、ジフテリア性、燃焼性、点状出血性。
- 形状別 - 丸型、長方形、半月型、馬蹄型。
診断上、最も難しいのは、扁桃炎、汎発性発疹、および硬化性浮腫の形で現れる非典型性硬性下疳であると考えられています。
硬結性浮腫は、リンパ管が密集した部位に発生します。このような硬結性下疳は、膣や大陰唇周辺に最も多く見られます。男性患者では、陰嚢や涙点前嚢周辺に発生することがあります。損傷を受けた組織はひどく腫れ、肥厚します。色調は変化しない場合もあります。
扁桃炎は、扁桃腺に生じる非典型的な硬性下疳です。実際には、咽頭の硬性下疳は、梅毒の臨床的特徴を伴うびらんまたは潰瘍の外観を示すことがほとんどです。扁桃炎は、発赤を伴わずに扁桃腺が片側のみに増殖し、肥厚する病気です。同時に、顎下リンパ節、頸部リンパ節、耳下腺リンパ節の腫脹がみられます。
梅毒性汎細動脈症は、手の非定型硬性下疳であり、平凡な汎細動脈症と明らかな類似点があります。この疾患は、主に外科および婦人科専門医、病理学者などに見られるため、職業病であることが多いです。感染は、外科的介入、診察などによる指の切り傷やその他の損傷によって発生します。指の固形下疳は、主に末節骨の領域に発生します。指は棍棒状になり、赤紫がかった色になります。形成された潰瘍は、不均一で垂れ下がった(噛まれたような)縁が特徴です。底は可能な限り深く(骨組織まで)なる可能性があり、鋭い臭いが目立ちます。鋭い痛みを訴える人もいます。腫れたリンパ節にも痛みがあります。
唇、口、舌の硬性下疳は、口内炎やヘルペスといった一般的な炎症性感染症と間違われることが多いため、注意が必要です。実際、このような病態の場合、患者は通常、皮膚科医や性病専門医ではなく、歯科医やセラピストを受診します。歯肉の硬性下疳は、誤った治療によって進行が遅れ、診断と治療の両面でさらに困難を生じます。専門家は、硬口蓋やその他の口腔領域の硬性下疳は、常に慎重な鑑別診断を行う必要があると警告しています。
残念ながら、診断上の問題が発生する可能性があるのは口腔内だけではありません。陰部にできた硬い下疳であっても、自己治療すると症状が変化し、他の病気を引き起こす可能性があります。そのため、常に注意を払い、自分の健康に責任を持ち、深刻な病気を自己治療で治そうとしないことが不可欠です。
病気を特定する際には、一次梅毒段階の現在の臨床像のいくつかの特徴も考慮する必要があります。
- 数十年前、硬性皮膚下疳は主に単発性でした。今日では、患者の2人に1人が複数の梅毒病巣を有しています。平均すると2~6個の梅毒病巣が認められます。数十個の梅毒病巣を有する患者の報告もあります。
- 固形性下疳は極めて稀にしか検出されませんが、かなり大きくなる可能性があります (主に病理診断の遅れによる)。
- 性器以外の梅毒症例は増加傾向にあります。例えば、かつては首、大腿部、腹部に硬性下疳が現れる例はほとんどありませんでしたが、現在ではこのような部位に発生することは珍しくありません。
- 肛門の硬性下疳もより一般的になり、女性は男性の 3 倍も一般的になりました (同性愛が一致している場合でも)。
- 顔面の固形性下疳は二次感染を合併することが多く、場合によっては(症例の5~10%)局所リンパ節炎を伴わないこともあり、これも診断を複雑にする可能性があります。
- 血清陰性期間はいくぶん短くなります(最長 2 ~ 3 週間)。
合併症とその結果
治療せずに病気がさらに進行すると、硬性下疳は複雑な経過をたどり、感染が体の他の臓器や組織に広がります。
二次感染が起こると、男性患者は亀頭(亀頭炎)と包皮内側(包皮炎)の炎症を発症します。これらの合併症は、包茎(包皮が狭くなる)などのより深刻な症状を引き起こす可能性があります。また、包茎は陰茎の頭が圧迫される嵌頓包茎(かぶとほう)という合併症を引き起こすこともあります。
さらに、免疫防御が弱かったり、悪い習慣があったりすると、硬性下疳の他の不快な結果、たとえば組織壊死や潰瘍性壊死性病変などを引き起こす可能性があります。
妊娠中の女性に発生する固形性下疳は、胎児の経胎盤感染を引き起こし、出生前段階での胎児死亡につながる可能性があります。先天性梅毒病変を有する児は、出生後しばらくして死亡するか、内臓に重篤な病理変化を示します。
診断 硬性下疳
固形性下疳の疑いがある場合の基本的な診断方法は、梅毒検査、患者の体表検査、臨床検査です。様々な検査がありますが、主なものは血液検査であり、特に以下の項目が重要です。
- 血清学的検査 - 梅毒患者において産生され始める免疫グロブリンの検出に基づきます。特異的検査は補体結合反応、またはワッサーマン反応と呼ばれ、抗原複合体による補体吸着の性質に基づいています。
- MF(微小沈降)反応は、抗体と抗原の反応です。検査は簡便かつ迅速で、梅毒診断のスクリーニング法の一つです。
- 免疫蛍光反応(RIF)は、潜伏期梅毒を検出する技術です。これは、梅毒の存在を確認するための困難ではあるものの、正確な方法です。
- 細菌鏡検査 - 硬性下疳の捺印を検査します。感染後1ヶ月以内に実施すれば、非常に効果的です。
機器診断は、心血管系、神経系の他の症状がある場合に行われます。適応となる場合があります:
- 血管外科医、神経科医、精神科医との相談。
- 心電図検査、心エコー検査;
- 大動脈のCT、血管造影;
- 脳(脊髄)の CT または MRI スキャン。
- 酒類研究;
- 内臓の超音波検査、線維性胃十二指腸鏡検査;
- 組織学的研究。
差動診断
硬性下疳の鑑別診断は、外傷性びらん、軟性下疳、亀頭包皮炎(亀頭包皮炎)、肛門裂傷、淋病、ヘルペス、扁桃炎、口内炎などの疾患とともに行われます。
軟性下疳と硬性下疳は、原因が全く異なる2つの異なる疾患です。軟性下疳も感染症によって引き起こされ、性感染症を指します。しかし、軟性下疳は緩く、柔らかく、触診すると痛みを伴い、膿の粒子が出ることがあります。それ以外の場合、軟性下疳は軟性下疳と呼ばれます。
硬性下疳とニキビ、あるいはおできを区別する方法を知っておくことは重要です。そのためには、以下の点に注意してください。
- ニキビやせつ物は、顔、首、背中、胸によく発生します。
- 固形性下疳は、病原体(異常な分泌物、精液、膣分泌物など)が存在する部位に発生します。
- ニキビはホルモンの変化によって形成され、硬性下疳は病人との性行為やその他の接触の結果として形成されます。
- にきびやせつは化膿性分泌物の排出後に治癒し、硬い下疳は拡大しやすい潰瘍性およびびらん性の欠損に変化します。
- 癤は痛みを伴いますが、固形性下疳に先立つ結節は通常は痛みを伴いません。
- 淋病は淋菌によって引き起こされ、陰唇または陰茎の頭の腫れ、排尿時の痒みや灼熱感、不快な臭いを伴う大量の粘液分泌物などの主な症状が現れます。尿の排出が困難になる場合があり、体温が上昇します。結節、潰瘍、びらんの形成は特徴的ではありません。
- 亀頭包皮炎は急性炎症過程として発症し、初期には充血、陰茎の頭頂部と包皮の内側の層が腫れる症状が現れます。その後、丸みを帯びた不規則な形状のびらん性欠損が形成されます。陰茎の根元は柔らかく赤みを帯び、容易に除去できる汚れたプラークで覆われています。密集した部分は認められません。患者は痛み、灼熱感、皮膚の張りを訴えます。周囲のリンパ節は波動性ではなく、痛みと腫れを伴います。
- ヘルペスは、唇、口、喉、または鼻の部位に痛みを伴う水疱が出現するウイルス性疾患です。しばらくすると、水疱はかさぶたで覆われます。発熱、倦怠感、倦怠感、無気力といった全身症状も現れます。特に性器ヘルペスは、真菌症や尿道炎などの症状を伴う場合があり、鑑別が困難です。そのため、正しい診断を下すには、ウイルス学的検査、RIF(免疫学的検査)、PCR(ポリメラーゼ連鎖反応)などの臨床検査が必要です。
処理 硬性下疳
硬性下疳の治療期間は、治療開始の段階に応じて数週間から2年まで様々です。治療期間は以下のように規定されています。
- 最新の治療法の改訂に従って処方されている。
- 必要な治療効果を得るのに十分な量の薬剤の投与が伴う。
- 免疫防御を刺激する薬剤が補充されます。
- 推奨される治療計画に必ず従う必要があります。
医師は患者ごとに抗生物質を選択します。これは、患者が以前にどのような薬を服用していたか、個々の硬性下疳の病期、禁忌の有無、薬剤アレルギーの有無などによって異なります。ペニシリン、テトラサイクリン、エリスロマイシン、サマメッド、セフトリアキソンなどが選択されることが多いです。
治療中は必ず生化学的指標を監視し、一般的な臨床検査を実施します。
性感染症が併発している場合、患者には抗生物質の補助療法が処方されることがあります。血清学的検査の結果は、治療の変更および継続において重要な役割を果たします。
硬性下疳の抗生物質療法と並行して、免疫刺激薬、ビタミン剤、UVA療法、その他の理学療法が処方されます。自己治療は完全に避けるべきです。
治療期間中は、患者は性交を一切禁じられます。定期的に性交するパートナーがいる場合は、予防治療が必須となります。
医師が処方する薬
硬性下疳の治療における基本的な病因薬はペニシリンおよびこのグループの抗生物質です。
入院治療では、ベンジルペニシリンナトリウム塩が主に選択されます。この薬剤は、血流および体組織に必要な量の抗生物質を供給します。同時に、この薬剤は比較的速やかに排泄されます。筋肉内注射は、50万単位を4時間ごと(1日6回)、または100万単位を6時間ごと(1日4回)に繰り返します。
代替製剤として、ペニシリンノボカイン塩およびプロカインが挙げられます。これらの抗生物質は、1日1~2回、60万~120万単位で投与されます。
外来治療の準備として、次のような治療法が適しています。
- エクステンシリン、ビシリン-1、リタペンは5~7日ごとに1回、240万単位投与されます。
- ビシリン3は、1週間に2回、240万単位を筋肉内投与されます。
- ビシリン5は1週間に2回、150万単位を筋肉内投与されます。
最初の抗生物質注射の30分または1時間前に、プレドニゾロン10~15mgまたはベタメタゾン0.1~0.15mgを経口投与します。硬性下疳に対するペニシリン含有薬剤の禁忌は、アレルギーおよび個人の過敏症です。これらの禁忌がある場合、医師は代替の抗菌薬(テトラサイクリン、オキサシリン、セフトリアキソン、エリスロマイシン、ドキシサイクリン)を処方します。治療中に起こりうる副作用:嘔吐、外性器、膣、または口腔のカンジダ症、過興奮。
ビタミン
体の免疫防御力の低下は、ビタミンB群とアスコルビン酸の不足を悪化させ、これらの吸収によって糖代謝が悪化します。アルコール飲料に含まれるアルコールは免疫細胞に直接的な毒性作用を及ぼし、コレステロールは白血球の形成に悪影響を及ぼします。
アスコルビン酸とトコフェロールは、梅毒、特に硬性下疳に最も効果的なビタミンと考えられています。一部の患者には、医師がビタミンB1とB6の投与を追加で推奨することもあります。
トコフェロール(ビタミンE)は強力な抗感染作用で知られており、抗酸化作用により細胞膜の脂質層を安定化させます。トコフェロールを定期的に摂取すると、疼痛症候群の緩和、硬性下疳の治癒促進、免疫防御の強化に役立ちます。この薬はカプセルの形で服用します。医師によっては、ビタミンEの油溶液を患部に塗布することを勧められることもあります。
アスコルビン酸は抗酸化物質としての特性をすべて備えており、ビタミンB群と一緒に定期的に摂取すると、肌の浄化プロセスを促進します。これらのビタミンは亜鉛と組み合わせて摂取することが推奨されます。
補助的な免疫療法として、ビタミンとともに以下のハーブエキスのいずれかを摂取することが推奨されます。
- パントクリン;
- エキナセアエキス;
- エゾウコギまたは高麗人参エキス;
- ゴールデンルート;
- トゥジャエキス。
このような植物抽出物は白血球の産生を増加させ、損傷した細胞構造の修復を促進します。
理学療法治療
回復期の硬性下疳に対する多くの物理的処置の中には、光線療法、UHF、ダーソンバル、フランクリン化などを使用できます。
理学療法技術の選択は、主にそれぞれのリハビリテーション段階と創傷治癒段階における目標によって決まります。壊死段階では、感染を抑え、潰瘍から壊死塊を除去することが基本的な課題です。この段階で最も推奨される治療法は、UHF、UVB、超音波、酵素および/または抗生物質を用いた電気泳動です。
理学療法の影響下では、最小血管の拡張、局所代謝の促進、結合組織要素の貪食活動の増加、毒性代謝産物の再吸収と組織からの除去の促進、回復プロセスの活性化が観察されます。
民間療法
硬性下疳の民間療法は、その成分に関わらず、必ず医師に相談した上で使用してください。民間療法のみの使用は、患者の健康を害し、病気を「潜伏」させ、治療を著しく複雑にするため、許容されません。
民間療法では、硬性下疳を治すために、強力な創傷治癒力と抗炎症作用を持つ植物由来の製品を使用します。例えば、すりおろした生のジャガイモなどの治療法が積極的に用いられています。すりおろしたジャガイモ大さじ1杯を、朝晩5~10分間患部に塗布します。この処置を7~10日間繰り返します。
ニンニクは伝統的に、治りにくい潰瘍の除去に使われてきました。ニンニク3かけをすりおろし、新鮮なケフィア小さじ1杯と混ぜて、硬くなった下疳に塗ることをお勧めします。
患部を重曹水で洗い流すのが効果的と考えられています。小さじ1杯の重曹を200mlの温水で薄め、その溶液でできるだけ頻繁に(1時間ごとに)患部を洗い流してください。
薬用植物を使った治療も同様に積極的に行われています。
ハーブ療法
- カモミールの花は、あらゆる炎症症状の治療にほぼ普遍的な原料として用いられています。民間療法士によると、硬性下疳にも効果があるそうです。乾燥した花を小さじ1杯、熱湯200mlで煮出し、冷めるまで煮詰めて濾します。大さじ1杯の蜂蜜を加えます。硬性下疳のある部分を1日4回洗いましょう。
- ノコギリソウは、疼痛症候群を伴う炎症性潰瘍に効果があります。大さじ1杯のノコギリソウを200mlの熱湯で煎じ、15分間置いてください。患部を1日4回すすぐのに使用します。
- オークの樹皮(大さじ1杯)に水200mlを加え、沸騰させてから弱火で10分間煮ます。煮出した液を冷まし、濾して、1日5回患部を洗い流してください。
上記の植物に加えて、他の治療法にも優れた治癒効果があります。
- 新鮮な麦角の汁(ナプキンを湿らせて傷口に塗ります)
- シーバックソーンオイル(1日2mlを経口摂取してください)
- セントジョーンズワートオイル(患部の皮膚を潤す)
- 継承、イチゴの根茎と葉、ミントと菩提樹の葉。
ホメオパシー
性病専門医は、梅毒や硬性下疳の治療にホメオパシーなどの非伝統的な治療法を用いることを推奨していません。しかし、この種の薬剤は、体の免疫反応と急速な代償反応を安定させるのに役立ちます。以下のホメオパシー療法は、この目的に適しています。
- アコナイト - 体の一般的な中毒の兆候を排除します。
- アピス - 急性炎症過程、顕著な浮腫および多量の滲出液に適応します。
- アルセニウム・アルバム - 細胞呼吸のプロセスに影響を及ぼします。
- ベラドンナ - 特に光と痛みに対するあらゆるタイプの感受性を高めるのに良い効果があります。
- ユーパトリウム - 大きな痛みを伴う症状を緩和し、筋肉や骨の痛みを和らげます。
- プルサティラ - 静脈循環に影響を及ぼし、抗炎症作用があります。
- Rus toxicodendron は、顕著な抗炎症作用が特徴で、灼熱感や硬直感を解消します。
- リン - 免疫刺激作用があり、さまざまな感染症に対する抵抗力を高めます。
投与量と使用頻度は、硬性下疳の段階と重症度、および患者の体質やその他の特徴に応じて、ホメオパシーの専門家によって個別に決定されます。
外科的治療
化膿性リンパ節炎や膿瘍の出現の場合は外科医の助けを借ります。これらは病巣の開放、化膿性分泌物の除去、傷口の洗浄および排液の重大な兆候です。
術後、患者は安静と運動制限を受けます。抗生物質、非ステロイド性抗炎症薬、脱感作薬などの投与を含む保存的治療が処方されます。
防止
硬性下疳の予防に関する一般的な推奨事項は、他の性病の場合と実質的に同じです。
- 治癒した患者の追跡調査、診療記録への登録。
- 性的コントロール;
- 硬性軟性下疳の場合の献血禁止
- 性的パートナーに対する強制的な治療。
- 性交中のコンドームの使用;
- タイムリーに医師の診察を受けてください(少しでも疑いがある場合は、検査を受けることをお勧めします)。
医師が問題を早期に診断し、治療を処方すればするほど、健康に悪影響を与えることなく早く治癒する可能性が高くなると予測されます。
予測
硬性下疳の治療予後は、その適時性に直接左右されます。患者の行動も重要な役割を果たします。なぜなら、患者は医師の指示や指示をすべて遵守しなければならないからです。一般的に、病変が早期段階、つまり原因物質が組織や内臓に不可逆的な損傷を引き起こす前に発見されれば、病状の良好な転帰が得られると言えるでしょう。
複合薬剤と最新の抗生物質を用いた適切な治療により、ほとんどの場合、血清学的検査値が「陰性」となり、完全な治癒が保証されます。このような状況では、後期の再発さえも予防できます。
妊婦が硬性下疳を発症した場合、予後は妊娠週数と胎児の状態によって異なります。妊娠前半に治療を開始すれば、健康な赤ちゃんを出産できる可能性は十分にあります。しかし、妊娠後期の治療は十分な効果が得られない場合があります。質の高い治療は硬性下疳の進行を遅らせることはできますが、損傷した組織や臓器を完全に回復できるとは限りません。
病気の予後は病期によって大きく異なります。硬性下疳の診断と治療開始が早ければ早いほど、予後は良好です。そのため、この病気の疑いを感じたら、迷わず、すぐに医師の診察を受けてください。


