ヒストプラズマはヒストプラズマ症の原因物質である。
記事の医療専門家
最後に見直したもの: 04.07.2025
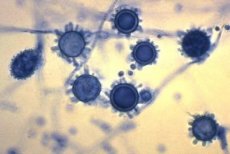
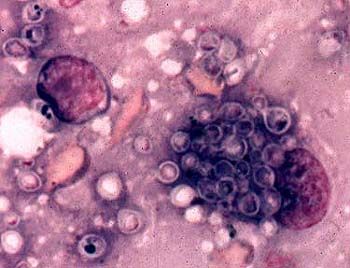
ヒストプラズマの形態
二形性菌類。菌糸期は、厚さ1~5μmの隔壁菌糸、直径1~6μmの球形または洋ナシ形の小分生子、および直径10~25μmの結節状の大分生子で構成される。35~37℃で酵母細胞として増殖し、その大きさはH. capsulatumでは1.5~2×3~3.5μm、H. duboisiiでは15~20μmである。
ヒストプラズマの文化財
酵母様菌類のコロニーは光沢があり、軟らかく、生育適温は25~30℃、pHは5.5~6.5ですが、pH5.0~10.0の広い範囲でも生育可能です。生化学活性は低いです。
ヒストプラズマの抗原構造
Blastomyces dermatitidisと共通の抗原を有する。酵母期および菌糸期(ヒストプラスミン期)の抗原を有する。液体培地で3日間培養すると、菌糸期は外抗原hおよびmを産生し、ゲル内免疫拡散法で検出できる。病原性因子は、微小分生子、加水分解酵素、細胞壁多糖類である。
ヒストプラズマの生態学的地位
本来の生息地は土壌です。この菌は鳥やコウモリの糞で汚染された土壌でよく生育し、菌糸体として成長します。
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
生態学
H. duhoisii については十分な研究が行われておらず、土壌からこの種が分離されたという報告は散見される。
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
環境の持続可能性
微小分生子は外部環境に対して耐性が高く、乾燥した土壌では約 4 年間、4 °C の水中では約 600 日間生存します。
抗生物質感受性
アムホテリシンBおよびケトコナゾールに過敏症があります。防腐剤および消毒剤に過敏症があります。一般的に使用されている防腐剤および消毒剤の作用に過敏症があります。
ヒストプラズマ症の臨床診断
検査対象となる材料は、皮膚や粘膜の潰瘍性病変からの膿、痰、血液、尿、脳脊髄液、骨髄、脾臓、肝臓、リンパ節、皮下組織の穿刺です。
臨床診断には、顕微鏡的、真菌学的、生物学的、血清学的、アレルギー学的、組織学的手法が用いられます。病原体を用いた研究は、特に危険な感染症を扱う臨床検査室で行われます。
膿および滲出液を顕微鏡で観察すると、単核食細胞系の過形成細胞中に、10~15μmの楕円形の酵母様細胞としてヒストプラズムが認められ、単球およびマクロファージの細胞外または内部に存在する。塗抹標本はロマノフスキー・ギムザ染色法で染色する。
純粋培養を分離するには、研究対象となる材料をサブロー培地、血清寒天培地、または血液寒天培地に接種し、ニワトリ胚にも感染させます。培地にはチアミンを添加して成長を促し、ペニシリンとストレプトマイシンを添加して細菌の増殖を抑制します。接種株の一部は22~30℃で、残りは37℃で3週間培養します。分離培養物は、形態学的特徴とマウスを用いた生物学的検定の結果によって同定されます。特徴的な菌糸相(薄い隔壁菌糸、小分生子、結核性大分生子)と小さな細胞からなるコロニーを有する二相真菌が検出されることで、H.莢膜症の同定が可能になります。
真菌の菌糸体のみを分離するには、その二形性を証明する必要があります。形質転換は、菌糸体を30~35℃で培養するか、マウスの腹腔内感染によって達成されます。マウスは2~6週間で死亡し、内臓から小さな酵母が検出されます。
純粋培養は、ホワイトマウスまたはゴールデンハムスターの腹腔内感染によって分離されます。1ヶ月後、動物を屠殺し、粉砕した肝臓と脾臓をグルコースを含むサブロー培地に播種し、病原体を25、30、37℃で4週間培養します。
原発性ヒストプラズマ症では、肺の変化が最小限であるため、培養による分離が困難です。そのため、このような場合には血清学的反応の結果を頼りにする必要があります。最も効果的なのは、ヒストプラスミンを用いたRPとRSKです。RP、免疫拡散法、ラテックス凝集法は、感染後2~5週目に陽性となります。その後、RSK陽性反応が検出され、感染の全身化に伴い力価が増加します。
ヒストプラスミン(1:100)を用いた皮内反応は、疾患の早期段階で陽性となり、その後何年も持続します。以前は陰性であった反応が陽性に転じることによってのみ診断的価値が認められます。ヒストプラスミン皮内反応は抗体産生を刺激する可能性があるため、血清学的検査の後に実施されます。
組織学的検査では、切片標本をシッフ試薬で染色しますが、ゴモリ・グロコット法が最も鮮明な結果をもたらします。酵母細胞は黒または茶色に染色されます。病原体はリンパ球、組織球の細胞質内に存在し、小さな丸い単一細胞または出芽細胞として観察されます。