濾胞性リンパ腫
記事の医療専門家
最後に見直したもの: 05.07.2025
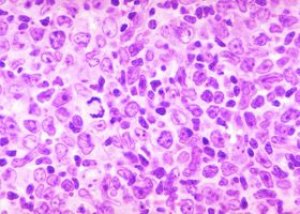
原因 濾胞性リンパ腫
最初に言っておきますが、あまり喜ぶ必要はありません。現代医学はまだ完全寛解を達成していません。手術治療が成功し、腫瘍が完全に切除されたとしても、完全寛解は期待できません。たとえそのような治療結果が得られたとしても、通常は3年後、最長でも5年後に再発します。
問題の病気にこの名称が付けられたのは、ほとんどの場合、悪性腫瘍が表皮を覆う細胞内で形成・発達し、毛包(毛包とも呼ばれる)を病理学的に変化させるためです。
濾胞性リンパ腫の本質はまだ十分に研究されていないため、現在まで、その原因をすべて特定しようとする腫瘍学者はいません。細胞の病的変性を引き起こす原因の一つが遺伝子変異であることは言えるでしょう。しかし、何がこれらの変化の触媒となったのか、この疑問は今のところ未解明のままです。
しかし、医師が明らかにした理由はいくつか挙げられます。
- 臓器移植に関連する外科的介入。
- 人工関節置換術は、関節をインプラントで置き換える手術です。
- 免疫抑制剤などの特定の薬剤の長期使用。
- 先天性の染色体異常ですが、これだけでは濾胞性リンパ腫の発症には十分ではありません。濾胞性リンパ腫の発症には、他の何らかの因子が「伴う」必要があります。例えば、トリソミーやモノソミーといった遺伝子異常がこれに該当します。
- さまざまな自己免疫疾患。
- 農薬を扱う際には、非常に密接な接触が生じますが、これは今日の人間の活動の農業分野ではほぼ避けられません。
- 個人の悪い習慣の存在。これは特にニコチンに当てはまります。
- 電離放射線を浴びた結果。
- 有毒化学物質、発がん性物質とのあらゆる接触。
- 問題となっている疾患を発症するリスクは、生態学的に汚染された地域に住んでいる場合に高まります。これは、大規模な工業施設を有する大都市や、化学工場の危険な近隣地域に住んでいる人々などが考えられます。
- 人の免疫状態に影響を与える後天性または先天性の疾患。
症状 濾胞性リンパ腫
問題となっている疾患の最も一般的な発生部位は、脇の下、股間、頭部、首です。奇妙なことに、この疾患は主に40歳までの若者に発症します。
この病理が他の腫瘍性疾患と同様に厄介なのは、病状の進行の初期段階では患者に何の症状も現れず、定期的な予防検査中、または別の疾患の治療に関連して処方された検査中に偶然にしか診断できないことです。
腫瘍が進行し続けると、触診で確認できるようになります。その後、濾胞性リンパ腫の症状が現れ始めます。
- 悪性腫瘍は皮膚の表面より突出することがあります。
- 「腫れ」には輪郭がはっきりしています。
- 腫瘍の色はわずかにピンク色または紫緋色になることがあります。
- 密度が増加した物質。
- 腫瘍の部位に痛みの感覚が現れます。
- 腫瘍は出血する可能性があります。
- 表皮が潰瘍化する。
- 患者は体全体の衰弱を感じ始めます。
- リンパ節の炎症(感染性病変による)との違いは、痛みを伴うだけでなく、抗生物質に対しても反応しないという点です。
- 対応する腺からの汗の分泌が増加します。
- 医師は染色体転座t(14:18)を観察します。
- 体温の上昇が観察されることがあります。
- 人は理由もなく体重が減り始めます。
- 消化管に問題が現れる。
- パフォーマンスが低下します。
- 吐き気。
- 腹部の膨満感、顔や首の圧迫感、呼吸困難などの症状が現れることがあります。これは、脾臓、肝臓、あるいは腫瘍の特定の部位にあるリンパ節などからの消化器官への圧迫、あるいは人体の他の臓器への圧迫が原因と考えられます。
- めまい、失神するほど。
- 場所によっては、咽頭リンパ輪の容積増加に伴い、患者は嚥下障害を起こす可能性があります。
- 明らかな理由なく発熱が起こることがあります。
- 聴覚障害。
症状は、影響を受けたリンパ節の位置に応じて、上記に挙げた症状のさまざまな兆候が組み合わさって現れる場合があることに留意する価値があります。
この病気は、悪性化が骨髄に影響を及ぼし始めて初めて発見・診断される場合もあります。幸いなことに、無症候性のリンパ腫は非常にまれです。
非ホジキン濾胞性リンパ腫
濾胞性リンパ腫自体は、医学的分類によれば非ホジキンリンパ腫型に属します。悲しいことに、現代医学では、この病気を早期に発見できるのはごく一部のケースに限られています。70%の症例では、患者は明らかな症状が現れた時点で専門医の診察を受けます。例えば、頻繁な吐き気や失神などです。これは、病変がすでに骨髄を侵しているためです。
非ホジキン濾胞性リンパ腫は、現代の高精度診断機器を用いた包括的な健康診断において、発症初期段階で診断されることがよくあります。そのため、医師は少なくとも年に1回は包括的な予防検査を受けることを推奨しています。このような健康へのアプローチは、人体への本格的な損傷や不可逆的な病理学的変化のリスクを大幅に低減します。
非ホジキンリンパ腫は、B細胞型およびT細胞型の癌性腫瘍によって引き起こされます。この病変の原因は、リンパ節やその他の臓器に由来し、リンパ液に「感染」する可能性があります。その後、転移は血行性、リンパ行性、血行性リンパ行性の3つの経路で起こります。
これらのリンパ腫にはそれぞれ異なる分類があり、形態、臨床症状、そして疾患のパラメータも異なります。医師は、リンパ腫の発生部位に応じて、リンパ層を侵す癌性腫瘍で原発性であり骨髄には影響を与えないリンパ腫と、白血病を区別します。白血病は、主に骨髄層を侵す癌性変化です。
人口の全年齢層がこの病気にかかりやすいですが、60歳以上の人の割合がさらに高くなります。
現在まで、リンパ肉腫の病因は完全には解明されていません。したがって、この疾患を引き起こす原因について議論する際には、その発生と進行のリスクを高める要因についても言及する必要があります。具体的には、以下のような要因が挙げられます。
- ウイルス性疾患。例えば、エイズ、エプスタイン・バーウイルス、肝炎、特にC型肝炎など。
- ヘリコバクター・ピロリの感染性病変。一部の科学者はこれが消化管粘膜の潰瘍性病変の「犯人」だと考えています。
- 先天性または後天性の免疫不全により、この病気の可能性が高まります。
- そして、すでに上で述べた他の理由もあります。
非ホジキン型の濾胞性リンパ腫には、独自の、かなり広範な分類があります。
リンパ節に局在するリンパ肉腫は節性肉腫と呼ばれ、その他の部位(唾液腺、扁桃腺、甲状腺、表皮、脳、肺など)に局在する場合は節外性肉腫と呼ばれます。濾胞性(結節性)またはびまん性肉腫は、腫瘍の構造的要素によって形成されます。
病気の進行速度に応じて分類されるものもあります。
- 緩徐進行性 - 病状の進行は緩やかです。治療を行わない場合、この患者は7年から10年生存する可能性があります。治療により、予後は比較的良好です。
- 病気の進行は極めて悪性度が高く、薬物治療を行わない場合、数ヶ月から1.5~2ヶ月の生存が見込まれます。治療により、予後は比較的良好です。
現在、腫瘍医学では30種類以上の非ホジキンリンパ腫が存在します。そのほとんど(約85%)はB細胞リンパ腫(Bリンパ球腫)で、残りの15%はT細胞リンパ腫(Tリンパ球腫)です。これらのタイプにはそれぞれ独自のサブタイプがあります。
B細胞濾胞性リンパ腫
このタイプの疾患は、この疾患の診断において明らかに支配的です。小児では、このタイプのリンパ系疾患はほとんど見られません。
医師はB型細胞リンパ腫を次のように分類します。
- びまん性大細胞型B細胞リンパ腫は、この疾患の中で最も一般的なタイプです。診断された非ホジキンリンパ腫の31%がこのタイプです。この疾患の主な特徴は、悪性度と進行速度の高さです。しかし、このような否定的な特徴があるにもかかわらず、適切なタイミングで医療介入を受ければ、完全な回復に至るための前提条件は高いです。
- 細胞性濾胞性リンパ腫では、このタイプの診断レベルは、認識されている非ホジキンリンパ腫100例中22例です。病理の経過は緩徐ですが、経過が変化して攻撃的なびまん性形態になる場合があります。腫瘍学者は5年生存率などの基準を持っています。したがって、このカテゴリの疾患では、100人中60〜70人がこの5年間を生きます。このような診断を受けた患者の30〜50%は、10年の境界を克服することができます。このタイプは、二次濾胞の特徴を備えています。細胞には、中心細胞と中心芽球が含まれます。このタイプの病理は、細胞構成に応じて、3つの細胞学的タイプに分けられます。細胞構成に応じて、濾胞性リンパ腫のIII細胞学的タイプが区別されます。
- 辺縁細胞を侵すB細胞リンパ腫の診断率は高くありません。悪性度は低く、増殖速度も遅いです。早期に発見されれば、治療効果は良好です。
- マントル細胞リンパ腫 - この病理は症例の約6%を占めます。この疾患は非常に特異的で、罹患患者の5分の1だけが5年生存します。
- 小細胞リンパ性リンパ腫および慢性リンパ性白血病 – 患者の約7%がこの疾患に罹患する可能性があります。この病態は非ホジキンリンパ腫に類似しており、特に悪性度は高くありませんが、抗腫瘍治療に対する感受性は低いです。
- B細胞縦隔リンパ腫 - 診断頻度は2%です。主に30~40歳の女性に診断されます。治癒可能な患者は半数に過ぎません。
- バーキットリンパ腫 - 発症率は約2%です。病状は進行が速いですが、集中的な治療により完全治癒が可能です(患者の50%)。
- ワルデンシュトレーム型マクログロブリン血症は、症例のわずか1%に発生します。血液の粘稠度が上昇し、血栓症や血管の完全性の破壊を引き起こします。この病気に罹患すると、20年も生きられない場合もあれば、1年未満しか生きられない場合もあります。
- 有毛細胞白血病は非常にまれであり、高齢者に発症します。1
- 中枢神経系リンパ腫 - 病変の発生源は中枢神経系で、その後転移が骨や脳の細胞に影響を及ぼし始めます。患者の5年生存率はわずか30%です。
濾胞性リンパ腫2型細胞診
診断を下し、化学療法を適切に処方するための主要な基準の一つは、組織学的分析の結果です。臨床医は、患者の体内で確認された大型細胞の数に応じて、問題となっている疾患を(形態学的原則に基づいて)細胞学的型に分類する必要があることを確認しています。
腫瘍専門医は以下のように区別します:
- 1 細胞学的タイプ - 小さな分裂細胞の存在。
- 濾胞性リンパ腫 2 型は、細胞学的には、形態学的に互いに比較可能な大小の細胞の集合体です。
- 3 細胞学的タイプ - 大きな濾胞細胞。
再生検の場合、第 1 タイプから第 2 タイプへの変化が観察される可能性がありますが、第 3 タイプへの変化は観察されません。
腫瘍の型を診断する際には、医師は細胞診の結果に基づきます。腫瘍専門医は、顕微鏡の視野内で確認された中心芽球の数に応じて、腫瘍の型を確定します。
- タイプ 1 – 0 から 5。
- タイプ2 – 6~15。
- タイプ3 – 15以上。このタイプは次のように分類されます。
- サブタイプ 3-a では、視野内にすでに中心細胞が観察されています。
- サブタイプ 3-b では、中心芽細胞が中心細胞なしで広範囲に形成されます。
細胞学的分類2の癌性腫瘍は進行が非常に速く、化学療法薬を用いたより根治的な治療が必要となります。しかし、すべての細胞学的分類群の患者の全体的な生存率はほぼ同じです。
濾胞性リンパ腫3a細胞学的型
細胞学的にタイプ3aの濾胞性リンパ腫と診断された患者の予後は極めて不良です。この病理を持つ患者は、徹底的な検査と質の高い適切な治療を受けた後でも、他の患者(タイプ1または2の濾胞性リンパ腫)よりもはるかに頻繁に、そしてより早期に再発の兆候が観察されます。
このような患者に対する治療プロトコルにドキソルビシン療法を導入することで、予後はいくらか改善される可能性があります。また、視野内に中心細胞が存在することは、腫瘍専門医が患者に非常に積極的な治療を処方する理由となります。タイプ3a(細胞学的分類) - このステージは、悪性腫瘍の転移が1つまたは2つの遠隔リンパ節に及んでいる場合に分類されます。
このような患者は早期再発の可能性が最も高いのが特徴ですが、5年生存率も高くなります。
診断 濾胞性リンパ腫
腫瘍学的問題が少しでも疑われる場合、地域の医師は患者を専門の腫瘍科に紹介し、必要な検査を受けさせます。濾胞性リンパ腫の診断は、より専門分野を絞った専門医である腫瘍血液専門医によって行われます。
検査の適応には、病理学的臨床像を決定するいくつかの基準があります: 1 つまたは複数のリンパ節の容積の増加、患者の身体の中毒 (全身中毒) の明らかな兆候の出現、リンパ節外変化。
患者が非ホジキンリンパ腫であると示唆する正しい診断を確立するために、腫瘍専門医は腫瘍の細胞基質のサンプルを採取し、検査する必要があります。この検査と患者の健康状態のより完全な把握のために、機器を用いた検査と臨床検査の両方が処方されます。
- 入院患者の外部検査。
- リンパ節を触診することで、専門医は腫瘍の体積と密度を評価することができます。しかし、すべての腫瘍がこの方法で検査できるわけではありません。そのため、包括的な検査が不可欠です。
- 影響を受けたリンパ節の生検が行われます。
- 腹腔鏡検査は腹部の臓器の治療または診断のための検査です。
- 胸腔鏡検査は胸膜腔の内視鏡検査です。
- 骨髄穿刺が行われ、この分析により、体の特定の領域における転移の存在を除外または確認することができます。
上記の措置を講じた後、細胞材料は更なる検査のために送られ、以下の検査が行われます。
- 免疫組織化学は、特定の細胞または組織の成分(抗原)を標識された抗体に結合させることにより、その位置を正確に特定することを可能にする技術です。
- 細胞診は、拡大装置を使用して、さまざまな病気の診断のために人体の細胞の構造的特徴、臓器、組織、体液の細胞組成を研究する分野です。
- 細胞遺伝学 – ヒトの染色体の顕微鏡的研究、遺伝性疾患と細胞の構造(特に細胞核の構造)の関係を確立する一連の方法。
- その他の研究。
濾胞性リンパ腫の治療プロトコルを処方する過程で、医師は腫瘍の位置と転移の程度を判断するための他の追加検査も処方します。
- 感染が疑われる部位のX線写真。
- リンパ節、甲状腺、乳腺、肝臓、脾臓、陰嚢、その他の臓器の超音波検査。
- 腹膜と胸部のコンピューター断層撮影により、最小の構造異常も認識できます。
- リンパシンチグラフィーは、リンパ管の画像を取得できる技術です。
- 骨と内臓のシンチグラフィー - 転移性悪性腫瘍の診断。
- 磁気共鳴画像法(MRI)は、癌腫瘍の原発巣と転移巣を視覚的に検出する方法です。
- 一般血液検査および生化学血液検査。
検査で微細に分散した細胞構造が明らかになった場合、腫瘍専門医は病理を第一または第二のタイプに分類します。大細胞リンパ腫は、すでに悪性度の高い段階を示しています。ステージ3aは、病変が主病巣から離れた1つまたは2つのリンパ節を侵している段階です。ステージ3bは、人体、特にリンパ系のより大規模な病変です。
多くの場合、非ホジキンリンパ腫に加えて、腫瘍専門医は状況を悪化させるだけの多くの付随病状も特定します。
連絡先
処理 濾胞性リンパ腫
年々増加している腫瘍性疾患の悪化状況を受けて、腫瘍専門医は予防検査を怠らないよう推奨しています。早期に診断されればされるほど、抗腫瘍治療を受けた後も質の高い生活を維持できる可能性が高くなるだけでなく、命を救う可能性も高まります。濾胞性リンパ腫の治療は、患者一人ひとりに厳密に個別に処方され、治療の過程で調整されます。腫瘍専門医が患者に特定の推奨事項を提示し、患者の健康状態と腫瘍の成長速度を定期的にモニタリングしながら、様子見の姿勢を取る場合もあります。腫瘍の進行速度は比較的遅いため、症状が現れるまでに10年かかることもあります。そのため、外科的介入や化学療法薬の投与も人体に影響を与えるため、医師は根本的な治療を急いでいません。
つまり、病状の第 1 段階または第 2 段階が緩慢な進行形態で診断された場合、そのような臨床像は 10 年間観察され、定期的に寛解と再発の期間が交互に繰り返され、医師は患者の状態を常に監視し、いつでも適切な措置を講じられるように準備するだけです。
しかし、濾胞性リンパ腫は、適切な時期に発見され、適切に治療されれば、まれなケースでは患者の死亡原因となることを直ちにお伝えしなければなりません。
しかし、腫瘍が急速に進行し、触手のように四方八方に転移を広げるという、逆の臨床像を呈する場合もあります。このような臨床像の場合、医師は直ちに行動を開始し、レーザー治療や化学療法を処方します。転移が骨髄に及んでいる場合、腫瘍専門医は骨髄移植のための手術を処方することがあります。ただし、このような病態では完全寛解は期待できないことをまず述べておきます。たとえ病変が完全に除去されたとしても、このような患者の生存期間はせいぜい3~5年です。
病理学的進行の後期段階では、転移が出現し、病巣から離れた臓器に転移が見られるため、主治医である腫瘍専門医はそのような患者にレーザー療法および/または多化学療法を処方します。
現在、良好な治療効果をもたらす最も一般的な治療法は、ビンクレスチン、シクロホスファミド、ドキソルビシン、プレドニゾロンなどの薬剤を含む治療プロトコルに代表される CHOP 法です。
植物由来アルカロイドであるビンクレスチンは、患者の体内で抗腫瘍作用を有します。この薬は経口または静脈内投与されます。投与スケジュールは週1回です。
主治医は、患者ごとに厳密に投与量を処方します。成人患者への初回投与量は、体表面積1平方メートルあたり0.4~1.4mgで、週1回服用します。小児患者への初回投与量は、体表面積1平方メートルあたり2mgで、週1回服用します。
必要に応じて、医師は薬剤の胸腔内投与を処方することがあります。これは、薬理学的液体を肺膜間の空洞に注入する方法です。この投与方法では、処置直前に10mlの生理食塩水で希釈された薬剤1mgが患者の体内に投与されます。
この薬の服用禁忌には、中枢神経系または末梢神経系の疾患、薬剤の成分に対する患者の体の過敏症、妊娠または授乳が含まれます。
この薬理学的カテゴリーの薬物の取り扱い方に関する推奨事項もあります。
- この薬剤は、針が静脈に刺入していることを確認した上で、細心の注意を払って投与してください。壊死を防ぐため、薬液を静脈以外の場所に注入しないでください。
- この医療処置中、看護師は目を保護する必要があり、薬剤が目に入った場合は、きれいな流水で非常に素早く徹底的に目をすすがなければなりません。
- 治療中は化学療法薬の投与を開始する前に、末梢血の状態を定期的にモニタリングする必要があります。
- 肝機能の生化学的特性を継続的に監視することも必要です。
- 好中球のレベルが臨界レベル以下に低下した場合、化学療法薬を投与する手順は処方されず、正常なパラメータが回復するまで延期されます。
- 肝毒性効果の発生を防ぐため、腎臓や肝臓領域に影響を及ぼす放射線療法と並行して化学療法薬を服用することは禁止されています。
化学療法に使用されるこれらの薬剤を扱う医療従事者は、毒性化学物質と密接に接触する際に適用されるすべての個人用保護具の要件に従う必要があります。
CHOP 療法と並んで、ビンクレスチン、シクロホスファミド、プレドニゾロンなどの薬剤を含む CVP 療法も、同等の有効性を示しています。
アルキル化化合物に属する抗腫瘍薬シクロホスファミドは、病理学的所見に基づいて、主治医が筋肉内、静脈内、腹腔内、または胸膜内に処方することができます。
当該処置の直前に、薬剤は注射用水で希釈されます。0.2gの用量の薬剤1瓶につき、希釈液10mlを使用します。薬剤の品質管理指標は、薬剤が水に溶解するまでの時間であり、4分を超えてはなりません。
専門医は薬剤投与計画を独自に選択します。そのような計画はいくつかあります。
- 1回投与量は、患者の体重1kgあたり3mg(約200mg)で、1日1回投与します。投与方法は、静脈内または筋肉内です。
- 1回投与量は、患者の体重1kgあたり6mg(約400mg)で、1日2回投与します。投与方法は、静脈内または筋肉内投与です。
- 1 回の投与量は、患者の体重 1 キログラムあたり 15 mg (約 1 グラム) として計算され、5 日に 1 回静脈内投与されます。
- 1回の投与量は、患者の体重1kgあたり30~40mg(約2~3g)として計算され、2~3週間に1回静脈内投与されます。
1回の治療で使用される薬剤量は6~14gです。主治療終了後は通常、維持療法が行われ、1週間に2回、0.1~0.2gの薬剤を静脈内または筋肉内に投与します。
この薬は免疫抑制剤としても使用されます。この場合、医師は患者の体重1kgあたり1.0~1.5mgの割合で薬の定量成分を処方します。これは1日あたり50~100mgに相当します。薬剤に対する体の耐性が高まっている場合は、医師は患者の体重1kgあたり3~4mgの服用を処方することがあります。
腹腔内または胸腔内投与の場合、薬剤の投与量は 0.4 ~ 1.0 g の範囲となります。
当該薬剤の使用禁忌は、薬剤の成分組成に対する患者の過敏症、重度の腎機能障害、白血球減少症(血中白血球数が3.5 x 109/L未満)、骨髄低形成、貧血または悪液質、血小板減少症(血中血小板数が120 x 109/L未満)の既往歴がある場合です。この推奨事項は、疾患自体の末期段階、および女性が妊娠中または新生児を授乳している場合にも適用されます。
しかし、腫瘍学の分野は絶えず進歩しており、科学者や薬理学者は新たな薬剤、治療法、そして剤形を発見しています。今日では、一部の腫瘍学クリニックでは、患者の幹細胞を用いた革新的な治療法を実践しています。しかしながら、現在の医学水準を鑑みても、濾胞性リンパ腫のような疾患は未だ十分に研究されておらず、完全に治癒できるものではありません。
腫瘍専門医は、予後不良のリスクを高める要因として以下の点を考慮します。
- 60歳以上の患者の年齢層。
- 患者のヘモグロビン濃度は 120 g/l 未満の数値で判定されます。
- 患者が第 3 段階または第 4 段階の発達と診断された場合。
- 乳酸脱水素酵素の増加。
- 医師が、患者が 4 つ以上のリンパ節群に影響を及ぼす癌に罹患していると観察した場合。
化学療法またはレーザー療法を受けた後、患者は治療によって著しく低下した免疫状態を改善することを目的とした維持療法を受ける必要があります。
化学療法薬の投与後、患者の免疫力は大幅に低下し、多くの場合死因となる二次感染を避けるために、患者は一定期間、無菌環境に留まらなければなりません。
濾胞性リンパ腫を背景に発症し、骨髄に影響を及ぼす二次性白血病が患者に検出された場合、腫瘍専門医は患者の最も近い親族からこの物質の移植を処方せざるを得ません。そうでなければ、完全なドナーを見つけることは非常に困難です。しかし、手術がうまくいけば、この方法は高い治療効果を示します。
最も重要なのは、その瞬間を逃さず、できるだけ早く専門医に相談することです!時には、将来の生活の質だけでなく、人生そのものが時間に左右されることもあります。
防止
この記事で説明した病状の予防方法についてアドバイスするのは非常に困難ですが、癌性腫瘍のリスクを軽減するのに役立ついくつかの生活面について議論する価値はあります。
したがって、濾胞性リンパ腫の予防にはいくつかの推奨事項が適用されます。
- 健康的なライフスタイルを維持する。
- 悪い習慣をやめる。
- 微量元素とビタミンが豊富な、バランスのとれた合理的な栄養。
- 免疫システムを適切なレベルに維持します。
- 病気(どのような性質のものでも)の場合は、適切なタイミングで完全に回復するまで緩和療法を実施する必要があります。
- 長時間、体が冷えすぎたり、熱くなりすぎたりしないように注意してください。
- 過度な日光浴、入浴、サウナ、ソラリウムの使用は避けてください。
- 家の場所を選ぶときは、大規模な工業地帯から離れた、クリーンな生態系を持つ地域を優先することをお勧めします。
- 筋力低下の解消。動くことは生きることです。
- 多くの専門家は、思考は物質であると信じています。そのため、この表現の否定的な側面を自分自身で試さないように、肯定的にのみ考え、リラックスして心地よい音楽を聴くことが歓迎されます。
- 人間の日々のルーチンは、仕事量と休憩時間を調和的に組み合わせる必要があります。
- 定期的に、少なくとも年に1回は専門の医療機関で総合的な予防検査を受けてください。
予測
抗腫瘍療法の結果は病気の程度に大きく左右されるため、非ホジキンリンパ腫と診断された患者の病理学的影響を明確に評価することは困難です。
医師が結節性の進行速度を示す第一度または第二度の病理を診断した場合、10人中9人の患者において濾胞性リンパ腫の予後は非常に良好であり、これは正しい診断と適切な化学療法計画に基づいています。
進行期第3段階の一つである非ホジキンリンパ腫と診断された場合、結節性リンパ腫の予後は不良となります。この臨床像における生存率は、診断された10例中わずか5例です。
幸いなことに、転移がすでにかなり離れた臓器にまで及んでいる病期4期の病理学的進行は非常にまれです。この病期の予後は、必要な治療を施しても不良です。治療によって患者の余命をわずかに(せいぜい数年)延ばすことはできますが、致命的な転帰に至ることはほぼ避けられません。
多くの場合、このような患者の死亡は癌性腫瘍によって直接起こるのではなく、病気によって弱った生体に容易に侵入する二次感染が死因となります。
こうした患者の生存を観察するのは非常に悲しいことです。濾胞性リンパ腫のステージ IV と診断された 20 人の患者のうち、生き残るのは 2 人か 3 人です。
汚染された環境、食物、そして慌ただしい生活は、現代人の健康を脅かします。成熟Bリンパ球からなるモノクローナル腫瘍、すなわち濾胞性リンパ腫です。がんの診断は、本人とその近親者を混乱に陥れ、どうすればいいのかというジレンマに陥らせます。答えは一つしかありません。遅滞することなく、専門の腫瘍センターに相談し、腫瘍専門医による徹底的な検査と適切な治療を受けることです。問題への迅速かつ迅速な対応と適切な治療のみが、患者の将来の生活の質、ひいては人生そのものを向上させる可能性を高めます。予防検診を怠ってはいけません。「若いうちから健康に気を配りなさい」。この民間伝承は、今日の記事のテーマにまさにぴったりです!健康に気を配り、健康でいましょう!
 [ 23 ]
[ 23 ]


