動脈瘤は、動脈または静脈の壁が薄くなり、弾力性が失われることによる突起です。ほとんどの場合、この病状は先天性です。ほとんどの場合、動脈瘤は脳の血管で診断され、病気を潜在的に危険なものにします。血管の拡張部分は損傷していない部分と同等に機能することができないため、脳動脈瘤の破裂はかなり一般的な状況です。最も不愉快なことは、特定の症状がないために患者が自分の診断に気付かない可能性があることです。そのため、遅延による死亡のリスクは非常に高くなります。
疫学
我々は、動脈瘤の形成とその破裂の両方が血圧の上昇の結果であることを発見しました。これは、高血圧の患者と飲酒者が危険にさらされていることを意味します。統計によると、動脈瘤の形成と破裂の可能性は、悪い習慣を持つ人々、特に喫煙者や麻薬中毒者、特にコカインに「座った」人々でより高くなります。
脳の動脈瘤の破裂は、加齢に伴う病状です。小児期には、小児の動脈性高血圧症はまれな現象であるため、検出されません。はい、そして血管壁のコレステロールは、血管の弾力性を低下させ、時間の経過とともに定着します。子供の素因が存在する可能性がありますが、突起自体は、彼が成長して病気を蓄積するときに、はるかに後で現れる可能性が非常に高いです。
脳動脈瘤を形成して破裂させる傾向は、女性の方がやや高くなっています。そして、例外はありますが、病気は30年から60年の間隔で最も頻繁に診断されます。
多くの人が動脈瘤を抱えて何年も生き、老齢で亡くなっていると言わざるを得ません。しかし同時に、彼らは常に危険にさらされています。突出部位での動脈の破裂は、0.01%の症例でのみ発生します。そしてその理由は圧力サージです。悲しい事実は、症例の70%で、破裂が患者の死につながるということです。
原因 破裂した脳動脈瘤
脳動脈瘤の破裂につながる原因を理解するには、赤ちゃんが生まれる前から発症したり、怪我や病気を引き起こしたりする可能性のある病気自体の病因を研究する必要があります。血管の不十分な機能の原因は、ほとんどの場合、血管壁の形成の逸脱につながる代謝および遺伝的障害です。
すでに成人期にあると宣言できる「先天性」動脈瘤の場合、典型的な3層構造がないことが特徴的です。その壁は結合組織によってのみ表されます。筋肉と弾性の層がないため、さまざまな種類の負荷に対する耐性が低くなります。これは脳動脈瘤の形成を引き起こします。血管の壁は血圧に耐えることができず、最も弱い場所で曲がります(ほとんどの場合、血管が曲がっている、分岐している、または大きな枝がそれらから離れている場所で)。 [1]
動脈瘤は、膠原病の遺伝性障害である結合組織機能障害症候群で検出できます。先天性の病状は、他の子宮内の病状(PBP、腎動脈の形成不全、心臓の欠陥など)との組み合わせによって特徴付けられます。
あまり一般的ではありませんが、血管は、外部(外傷、頭への銃創、放射線、感染性脳損傷)または内部(血管アテローム性動脈硬化症、動脈壁のタンパク質変性、腫瘍形成)の影響下で特性を変化させます。 [2]
動脈瘤は、血管壁の不適切な形成の結果として、または人間の活動の結果として形成されます。しかし、どちらの場合も、脈絡膜の機能に違反があり、その結果、血液の一定または定期的な影響に耐えることができません。衰弱した血管の血圧について話している。
頭蓋内動脈瘤の形成につながる可能性がある、または引き起こさない可能性のある危険因子を調べました。それはすべて、人が血圧に影響を与える病状または人生の特定の状況を持っているかどうかに依存します。 [3]はい、そして脳の動脈瘤の破裂は主に血圧の上昇の結果です。ほとんどの場合、弾力性のない結合組織で構成されている、血管の薄く伸びた壁は、単に血圧に耐えることができません。 [4]
症状 破裂した脳動脈瘤
脳動脈瘤は潜伏状態で長期間存在する可能性があることはすでに述べました。場合によっては、患者は疑わしい症状にまったく気付かず、非常に健康であると感じます。他の人は、額と眼窩の痛み、わずかなめまい、特に突然の位置の変化を訴えることがあります。それはすべて、場所、動脈瘤のタイプ(チャンバーの数)、およびそのサイズによって異なります。
大きな多房性動脈瘤は破裂しやすい傾向があります。そして、この場合に現れる症状(臨床像)は、突起の局在と出血の形態に直接依存しています。脳のどの領域に血液が行きますか?
破裂した脳動脈瘤は、脳内、脳室内、またはくも膜下出血を引き起こします。最初のケースでは、死亡率は40%です。しかし、ほとんどの場合、血液は頭蓋骨と脳の間の空間(くも膜下腔)に入ります。このような出血は、患者の死亡(高い確率で)と脳内の血液循環障害に関連する重篤な合併症の両方を引き起こす可能性があるため、最も重篤であると考えられています。
症例の75%で、破裂した脳動脈瘤の臨床像は、非外傷性くも膜下出血の症状に似ています。このような出血の最初の兆候は次のとおりです。
- プッシュの形で頭に激しいアーチ状の痛みが突然発症する。
- 吐き気と嘔吐、
- 体温の上昇(高体温)、
- 羞明、
- 散瞳した瞳孔、
- 顔や手足の一部の感覚の喪失、
- ノイズに対する感度の向上
- 意識の唖然とした状態(中等度の昏迷から無緊張性昏睡まで)。これは、持続時間が異なる可能性があります。
多くの患者は落ち着きがなく、気が狂い、話したり大騒ぎしたりします。後頭下筋の衰弱、出血中の髄膜の炎症を示すケルニッヒ徴候(膝と股関節の屈曲、恥骨への圧力)、および髄膜炎に特徴的なその他の症状があります。
破裂した脳動脈瘤の臨床像は、病理学的突起の位置によって異なる場合があります。
- 頸動脈:痛みは額と眼窩に限局し、視覚障害、動眼神経の不全麻痺、眼球領域と上顎の感度障害が発生する可能性があります。
- 前大脳動脈ではありません:気分の揺れ、精神病性障害、一般的な記憶力と精神的能力の低下、手足の麻痺、尿崩症の発症、心臓の働きに影響を与える水塩代謝の障害;
- 中大脳動脈:運動性または感覚性失語症の発症(脳の半球に応じて、人は発話を理解するが自分自身を話すことができない、またはその逆)、けいれん、視覚障害、しばしば手の不全麻痺;
- 主動脈:動眼神経の不全麻痺、視覚障害、健康な目で見る能力の喪失(皮質盲)まで、腕と脚の不全麻痺が可能です、重症の場合、呼吸不全、意識の低下、昏睡;
- 椎骨動脈:発話装置の神経支配の違反(構音障害)、その結果、発話がぼやけ、嗄声、さまざまなタイプの感度の低下、重症の場合、主動脈の動脈瘤と同様の症状。
破裂した脳動脈瘤の症例の4分の1で、医師はこの病気の非定型的な経過を診断します。その症状は、高血圧の危機、片頭痛、精神障害、脳の炎症(髄膜炎)などの他の病状に似ています。また、医師が急性食中毒や坐骨神経痛の予備診断を行うこともあります。これはすべて、追加の検査と鑑別診断が行われている間、患者にタイムリーな支援が提供されないという事実につながります。 [5]
合併症とその結果
人が病気について知らなくても何年もの間完全に幸せな生活を送ることができるという事実は、それが無害であることをまったく意味しません。それ自体では、脳動脈瘤(およびいくつかある場合もあります)はそれ自体を思い出させない場合があります。しかし、強い神経ショック、高い身体運動などの状況では、圧力が急激に上昇する可能性があり、病理学的に変化した領域の血管壁が耐えられない可能性があり、その後、血液が動脈からこぼれます(それほど頻繁ではありません)静脈)。
動脈瘤のタイプ(ミリアリー、ノーマル、ラージ、ジャイアント)に応じて、出血は軽度または非常に重くなります。突起のサイズが最大3mmの場合、それが壊れたときに小さな出血が予想されることは明らかです。正常な血液凝固では、出血は短命であり、その結果はそれほど深刻ではありません。
巨大動脈瘤(2.5cm以上)の場合、出血がひどくなり、予後が悪くなります。はい、そしてそのような新生物の除去は大きな困難と特定のリスクを伴います。 [6]
出血の大きさと強さは、主に患者の状態の重症度(H-Hスケールで)によって決定されます。これは、脳動脈瘤の破裂のさまざまな期間で、さまざまな要因によって決定されます。最初の3日間(急性期)では、出血の大きさ、脳内血腫の存在、および脳室系への血液の侵入があったかどうかによって決定的な役割が果たされます。翌日、すべては血管痙攣があったかどうかとその重症度に依存していました。
脳動脈瘤の破裂は、この病気の最も危険な結果であり、特にくも膜下出血および脳室内出血の場合、障害または死亡を伴う患者を脅かします。血管の破裂はある程度の脳出血であり、これは出血性脳卒中(急性脳血管障害)の発症、中枢神経系の障害、および死を伴います。しかし、動脈瘤破裂によるくも膜下出血は、死亡率と障害の割合が高い最も頻繁で重篤な合併症と考えられています。 [7]
そして、最初にすべてがうまくいったとしても、それが薄いところでは壊れることを理解する必要があります。動脈瘤の再破裂のリスクは常に高いため、治療は主にそのような合併症の予防を目的としています。そして、最初の出血後の任意の期間に開始する価値があります(患者がすぐに医者に行くことはなく、何が起こったのか理解していないという事実を考えると)が、早いほど良いです。
くも膜下出血では、水頭症(水頭症または脳の腫れ)を発症するリスクが高くなります。血行動態の違反は、脳脊髄液が脳室に蓄積し、それらが拡張して延髄に圧力をかけ始めるという事実につながります。
最も危険な合併症の1つは血管痙攣であると考えられており、通常は3日から2週間で発症します。脳の血管が急激に狭くなる結果として、脳の個々の部分への血液循環と血液供給が妨げられます。低酸素症は知的能力の侵害につながり、困難な状況では脳組織に損傷を与え、その細胞を死に至らしめます。人が生き残ったとしても、障害のリスクは高いです。 [8]
診断 破裂した脳動脈瘤
破裂した脳動脈瘤の診断の難しさは、第一に、視覚的に見ることができない頭蓋下の新生物の局在化に関連し、第二に、疾患の初期症状のほとんどの場合の欠如に関連している。患者は頭の灼熱痛や急性消化不良の兆候を訴えて来院しますが、動脈瘤と診断されるのはごく一部です。しかし、最初の約束の医者のように、他の人は彼らの問題について知りません。
そのため、発生したすべての症状とその前の瞬間を説明することが非常に重要です。出血の場所や強さによって症状は異なる場合がありますが、それでも診断を明確にし、より完全な検査と治療をできるだけ早く開始する本当のチャンスです。
医師は、患者の医療記録のデータを調査し、苦情を聞き、患者の神経学的検査を処方します。このような状況での分析は、外科的治療の必要性に関連してのみ実行されます。そして、病理学的プロセスを特定するために、機器診断が使用されます。
機器診断の最も一般的で効果的な方法は次のとおりです。
- 腰椎穿刺。くも膜下腔の出血の診断を可能にするのは高精度のこの方法ですが、血腫や広範囲の虚血には使用されていません。後者は、穿刺前に行われるエコー脳鏡検査またはCTの結果として検出されます。
- 脳のCTスキャン。最も一般的な診断方法であり、急性期の初日に最も有益です。それはあなたが出血のまさに事実、その強さ、局在化と有病率、血腫の存在、脳室系への出血、そして破裂の本当の原因さえも決定することを可能にします。CTは、動脈瘤破裂の結果を評価することを可能にします。
- 脳のMRI。亜急性および慢性期に最大の情報を提供します。脳虚血を検出する可能性が高く、その性質を判断するのに役立ちます。
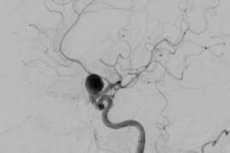
- 大脳血管造影。これは、破裂した動脈瘤を診断するための「ゴールドスタンダード」と見なされています。それは動脈瘤と血管痙攣の両方を識別することを可能にします。確かに、医師は、追加の検査を必要としないかなり有益な方法として、MRIに限定することがよくあります。さらに、血管造影法に対する禁忌がある場合、MRIが最も成功した代替手段です。
- 脳波。脳波図は、脳の電気的活動の障害を明らかにし、外科的介入の予測を行うために、手術の可能性とタイミングを決定するのに役立ちます。これにより、複数の動脈瘤の出血の原因を特定することができます。
- ドップラーグラフィーは、血管のけいれんに関する情報(血流速度、けいれんの局在、その重症度および発生の予後)を拡大するのに役立ちます。この方法は、外科的介入の可能性と程度を決定することを可能にします。
上記の研究を実施した後、血管外科医は患者を扱い、鑑別診断に大きな役割を割り当てます。脳卒中と動脈瘤の破裂は、臨床像と最も類似しています。どちらの場合も、脳出血が起こり、その後のすべての結果が生じます。
しかし、場合によっては、この病気は片頭痛、急性中毒、坐骨神経痛のようなものであり、鑑別診断によってのみ、時間内に危険を確認し、場合によっては人の命を救うことができます。
処理 破裂した脳動脈瘤
脳動脈瘤は、医師による効果的な治療法が開発されていない病気です。さらに、一部の専門家は、薬物療法は状況を悪化させるだけであると信じているため、患者が休息し、激しい運動や心配を避け、必要に応じて代替手段を使用して通常の圧力を維持することを推奨する、様子見の態度を取ります。
血管が破裂した場合、代替治療や薬物治療は意味がありません。それは、動脈の繰り返しの破裂の予防として、そして症状を和らげるためにのみ使用することができます。薬は血管の構造を回復せず、出生前の期間に形成されたものを変えることはありません。
この場合、理学療法治療も適用されません。
唯一正当化される治療法は手術であり、これはまさに破裂した脳動脈瘤の緊急治療です。応急処置は、経験が状況を悪化させるだけなので、人が体力を損なうことなく、落ち着くのを助けることだけで構成されます。医師に相談せずに患者に薬を与えない方が良いです。
原則として、唯一の正しい戦術としての外科的治療は、脳動脈瘤が破裂した疑いがある場合、すべての患者に適応されます。破裂がなかった場合、血管壁の完全性を侵害する確率は2%以下であるため、急いで手術を行う必要はありません。新生物が破裂した場合は、最初の数日で手術を行う必要があります。外科的介入とは、急性期に特に発生する可能性が高い再発破裂の予防です。
脳動脈瘤の破裂後の最初の2週間は、合併症のない疾患の経過(状態の重症度が1〜3)の患者、および破裂が繰り返されるリスクが高い患者にのみ手術が適応となります。または臨床的に重要な血管痙攣があります。
医師は、深刻な状態にある患者を自分の危険と危険にさらして手術します。
- 大きな血腫の形成、脳を圧迫し、
- 脳幹の脱臼につながる脳の浮腫の形成、
- 脳虚血の複数または広範囲の病巣。
これらの場合、手術は蘇生法の一部です。
合併症の場合は、急性期終了後(2週間後)に脳血管破裂後の手術を行います。この間ずっと、人(グレード4-5)は医師の監督下で病院にいて、その任務は患者の状態を安定させることです。 [9]
外科的治療の戦術は、動脈瘤の位置、そのサイズ、血腫の存在、血管痙攣および他のニュアンスに基づいて選択されます。最も一般的な治療法の1つは、開腹顕微手術です。この手術では、損傷した血管にクリップを適用し、血流から切り離します。
開腹手術が不可能な場合、および到達困難な動脈瘤の場合、血管内動脈瘤塞栓術(血管を詰まらせて血流から遮断するバルーンカテーテルの挿入)。これは再出血の一種の予防であり、開腹手術よりも効率がやや劣ります。多くの場合、医師は併用介入を好みます。最初にバルーンを挿入し、患者の状態が改善すると、開血管クリッピング手術が行われます。
脳血管の手術後の結果は、術中と術後の2つのタイプに分けることができます。前者には、操作中の血管血栓症および脳組織への外傷が含まれます。2番目のグループは、一過性または永続的な感染性合併症(非常にまれ)である可能性がある神経学的症状で構成されています。神経学的症状は通常、脳障害に関連していますが、必ずしも発話、運動、および知的機能の低下につながるとは限りません。
動脈の再破裂を含むあらゆる種類の合併症のリスクは低く、手術が早く行われるほど、脳への悪影響が最小限に抑えられると言わなければなりません。
手術が成功した場合、それは患者自身に大きく依存します。動脈瘤破裂後の回復とリハビリテーションには何ヶ月も何年もかかることがあり、その間に人は自分のライフスタイルを完全に変える必要があります。
手術後、動脈瘤のあるすべての患者に推奨される食事療法が示されます。これは、塩分と水分が限られた低コレステロール食です。これは正常な血圧を維持するのに役立ちます。つまり、繰り返し破裂するリスクが低くなります。
動脈瘤破裂後の生活は、体力をあまり必要としない仕事を優先して以前の立場を放棄しなければならないという意味でも変化し、精神的感情的な意味でより穏やかになります。時々、知的能力、運動および発話活動に影響を与える破裂または手術の後に現れる神経学的症状が障害につながる。そして、これらはすでに完全に異なる生活条件であり、人は親戚や友人の支援がなければ適応できません。
医療
薬物は脳動脈瘤の破裂を助けることはできないとすでに述べました。それらは主に合併症の予防として処方され、その中で最も危険なのは血管の繰り返しの破裂であると考えられており、患者の状態を安定させ、痛みを伴う症状を和らげます。
脳動脈瘤破裂時の痛みは灼熱感が強いため、病院に注射するモルヒネなどの強力な薬でしか痛みを取り除くことができません。
患者は非常に頻繁に吐き気と激しい嘔吐を経験します。この場合、制吐剤が処方されることがあります。たとえば、プロクロルペラジンは吐き気の症状を和らげる抗精神病薬です。食後に12.5〜25mg(1日あたり最大300mg)の投与量で服用してください。
この薬は、重度の中枢神経系抑制、昏睡、重度の心血管疾患、全身性脳疾患、造血系疾患、肝不全には処方されていません。妊娠中の女性や授乳中の母親の治療、および小児期には使用されません。
薬を服用すると、口渇、鼻づまり、視覚器官の障害、皮膚の変色、生殖器系の障害、皮膚の発疹が伴うことがあります。不整脈、血管血栓症、手足のふるえ、不眠症、その他の不快な症状が発生する可能性があります。そのため、薬は医師の監督下で服用する必要があります。
発作は、脳血管障害の別の症状である可能性があります。抗けいれん薬(抗てんかん薬)は、そのような発作の発生を防ぐのに役立ちます。たとえば、フォスフェニトイン。
この薬は静脈内または筋肉内に投与されます:15-20 mg PE / kgの投与量での発作中、維持(予防)用量-24時間ごとに4-8 mg PE / kg。
血圧が急激に低下しないように、ゆっくりと投与する必要があります。薬は血管の拡張を促進し、徐脈または頻脈、眠気を引き起こす可能性があります。
血管痙攣を防ぎ、血管を拡張し、脳循環を改善するために、カルシウムチャネル遮断薬が処方されています。たとえば、ニモジピン。
くも膜下出血後、4時間間隔で1日6回60mgの投与量で処方されます。治療期間は1週間で、その後徐々に減量されます。一般コースはちょうど3週間です。
この薬は、臓器機能障害、不安定狭心症を伴う重度の肝疾患には処方されていません。このような治療は、極端な場合にのみ妊婦に許可されます。子供に授乳する場合は、別の種類の食品に移すことをお勧めします。この薬は心筋梗塞およびその後1か月以内に許可されていません。
最も一般的な副作用は次のとおりです。血圧の低下、下痢、吐き気、不整脈、多汗症、めまい、睡眠障害、神経過敏。胃の出血、頭痛、静脈血栓症、皮膚の発疹が発生する可能性があります。
期待される効果が低下するため、抗けいれん薬と併用しないでください。
動脈瘤に不可欠な正常な血圧を維持するために、標準的な降圧療法が使用されます。動脈瘤破裂の予防のためのこの種の最も人気のある薬は、ラベタロール、カプトプリル、ヒドララジンです。
薬物「ヒドララジン」は、内部の食物を摂取した後に処方されます。初回投与量は1日2〜4回10〜25mgです。徐々に1日あたり100〜200 mgに増加します(1日あたり300 mg以下)。
血管の重度のアテローム性動脈硬化症、心臓の僧帽弁の欠陥のための薬を処方しないでください。脳血管機能不全および大動脈瘤、重度の腎臓病、急性自己免疫プロセスでは注意が必要です。
副作用には、心臓の発作性疼痛、嘔吐を伴う悪心、体重減少、便障害、リンパ節腫脹(リンパ節腫脹)、頭痛、神経炎、顔面紅潮、息切れ、鼻づまりなどがあります。
上記の薬のいずれも、その成分に対する過敏症のために処方することはできません。
さらに、ビタミンは急速な回復を促進する一般的な強壮剤として処方されています。
代替医療とホメオパシー
ある程度疑わしい医師の中には、代替医療のサービスを利用することを提案する薬物療法について言及している人もいることはすでに述べました。しかし、そのようなアドバイスは、動脈瘤の破裂(最初またはその後)を防ぐための手段としてより正当化されます。破裂した脳動脈瘤の手術なしでは、血液供給と脳機能を回復することは決して不可能です。
代替医療は、この場合に必要とされる血圧を正常化するための処方のための多くのオプションを提供することができます。さらに、多くの治療用製剤は、手術後に衰弱した体に非常に必要なビタミンの不可欠な供給源です。
この場合に最も効果的なのは、ハーブ、またはむしろ植物の果実(スグリ、クランベリー、サンザシ、ワイルドローズ、ガマズミ属の木、チョークベリー)による治療です。これらのおいしい薬は、体に悪影響を与えることなく定期的に摂取することができます。
したがって、ローズヒップは圧力を下げるだけでなく、血管の弾力性を回復することもできます。それは、半分のカップのために1日2回の注入(沸騰したお湯大さじ1杯あたり大さじ2杯)として取られます。
高血圧におすすめの効果的な併用薬も作れます。チョークベリーとクランベリーの1部と、ワイルドローズとサンザシの2倍を摂取します。大さじ2杯 混合物は大さじ1を醸造します。沸騰したお湯。点滴を3回飲みます。食事の30分前に服用する必要があります。
ブラックカラントは一年中食べることができます。冬には、ドライベリーの注入が適しています(沸騰したお湯1リットルあたり100g)。あなたはそれを1日3回クォーターカップに入れる必要があります。
圧力から、蜂蜜入りのビートルートジュースも役立ちます(1日3回、大さじ3)。
血圧が上昇したハーブから、ヤドリギ、ハハコグサ、マンネングサ、スイートクローバーを使用できます。
脳動脈瘤の破裂の前後の圧力を正常化するための現代のホメオパシー療法の中で、薬「Homviotensin」はそれ自体がよく証明されています。心臓と腎臓の働きを正常化しながら、圧力を穏やかに下げて安定させます。
薬「アニューロザン」は血圧を正常化するだけでなく、頭痛や神経質な興奮を和らげます。
「オーラムプラス」は、心臓の働きを正常化し、アテローム性動脈硬化症の血管の状態を改善し、その予防であり、めまいの症状を和らげ、脳機能を改善します。
「Edas137」は症候性高血圧症に使用されます。
これらの薬はすべて予防目的でのみ使用され、外科的治療に取って代わることはできません。
予測
脳動脈瘤の破裂は非常に危険な合併症であり、予後は最善ではありません。脳動脈瘤と診断された人々がこの質問について非常に心配していることは明らかです、生き残るチャンスは何ですか?死亡者数に関する正確な統計はありませんが、リスクは明らかに高いです。
動脈瘤の大きさと支援の適時性に大きく依存します。動脈瘤破裂の場合、サイズが5mm未満の最小の致死率が示されます。しかし、私は手術が人生の本当のチャンスであると言わなければなりません。タイムリーに、できれば術後の全体的な死亡率が10〜15%以下の優れたクリニックで実施することが重要です。
患者が入院を拒否した場合、彼の生存と脳機能の維持の可能性は急激に低下します。そしてこれは、片頭痛や中毒の存在について結論を導き出し、健康にもっと注意を払い、憂慮すべき症状を無視しないようにする必要があることを意味します。
脳動脈瘤は、隠れた「ライフスタイル」を導く潜行性の病理です。ほとんどの場合、それは偶然に発見され、ほとんどの場合、脳循環の違反に関連して発見されます。そして船の破裂の結果として。しかし、診断がわかっていても、何も変更することはできず、状況を悪化させないために変更するだけです。
脳動脈瘤の破裂を引き起こす状態を防ぐための対策は、健康的なライフスタイル(適度な身体活動、適切な栄養、悪い習慣をあきらめる)、コレステロールの制御、および必要に応じて医薬品の助けを借りた血圧の正常化と見なすことができます。代替医療またはホメオパシー療法。これは、破裂が防止されない場合に動脈瘤患者が経験しなければならないことよりもはるかに簡単です。しかし、これらの推奨事項に従ったとしても、患者がメンタルヘルスを監視していなければ、危険な合併症を保証するものではありません。


