食道白板症
記事の医療専門家
最後に見直したもの: 04.07.2025
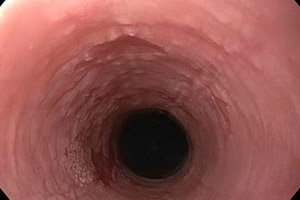
上部消化管粘膜上皮層が著しく角質化し始めると、食道白板症の発症とみなされます。初期段階では、緻密なプラークが形成されますが、これは除去可能であり、炎症過程の兆候はほとんど伴いません。時間が経つにつれて、頬、舌、口腔内の粘膜に破壊的な変化が現れます。治療を行わない場合、悪性化のリスクが高くなります。[ 1 ]
疫学
食道白板症の治療を求める患者の一般的な統計を見ると、この疾患は30歳から70歳の患者に最も多く見られ、男性に多く見られます(女性の2%に対して男性の4%以上)。
白板症と診断された患者100人中、最大6%に前癌病変、最大5%に早期癌が存在する可能性があります。ここでは主に、疣贅型およびびらん性潰瘍型の食道白板症の患者について言及しています。これらの患者の場合、前癌状態は浸潤性扁平上皮癌として再分類される可能性があります。
食道粘膜組織の強烈な角化による初期または増殖期の癌は、白板症と類似することがあります。そのため、この疾患が疑われる場合は、前癌状態または悪性状態を早期に診断するために、組織学的検査やその他の検査が勧められます。
食道白板症は口腔白板症と比較すると極めてまれな病態であることは特筆に値します。臨床症状の共通性から、これら2つの疾患はしばしば鑑別診断されます。一部の国では、より正確な診断を行うため、「食道白板症」という用語を「食道類表皮化生」という用語に置き換えています。
原因 食道白板症
専門家は食道白板症の発症の正確な病因をまだ特定していません。しかしながら、この病態は主に外的要因、特に熱的、機械的、または化学的刺激の影響下で発生すると確信を持って言えるようになっています。これらの要因が複数同時に作用すると、この疾患のリスクは著しく高まります。例えば、食道および口腔の白板症は「悪質な」喫煙者によく見られます。彼らの粘膜は、ニコチン樹脂とタバコの煙による熱的および化学的影響に日常的にさらされているからです。[ 2 ]
さらに詳しく見てみると、食道白板症の発症には次のような原因が考えられます。
- 粘液組織を侵す神経ジストロフィー疾患。
- 皮膚、粘膜、消化器系の慢性炎症プロセス。
- 遺伝的素因(いわゆる「家族性」角化異常症)
- ビタミンA欠乏症;
- 粘液組織の退縮;
- ホルモン障害、長期または重度のホルモン不均衡。
- 口腔および消化管の感染性病変;
- 慢性職業病を含む有害な職業上の影響。
- 喫煙、アルコール乱用;
- 非常に熱い食べ物を食べたり、熱い調味料やスパイスを使いすぎたりすること。
- 乾燥食品の計画的な摂取、粗い乾燥食品の定期的な摂取。
- 歯科疾患、歯科インプラントの存在;
- 歯の問題や歯の欠損により、食べ物を適切に噛むことができない。
- 病的に弱まった免疫力。
危険因子
30歳以上の人は食道白板症のリスクが高いと考えられます。小児期には、この病変の発生率ははるかに低くなります。
専門家は、この障害の発生に寄与する可能性のあるいくつかの要因を特定しています。
- ウイルス性疾患、ウイルス感染(特にヘルペスウイルスなど)の保有。
- 感染性および炎症性疾患、特に長期または慢性の経過をたどるもの。
- 定期的な機械的、化学的または熱的傷害(胃十二指腸内視鏡検査の頻繁な繰り返し、粗すぎる乾燥食品または熱い食品の摂取、刺激の強い液体(例えば、強いアルコール)の摂取など)
- 組織的な喫煙;
- 定期的な嘔吐の誘発(例えば、摂食障害の場合)
- 職業上の有害な影響および病理(化学蒸気、粉塵の吸入、酸およびアルカリを扱う作業)
- ビタミンの吸収障害、体内へのビタミンの摂取不足。
- 免疫系の急激なまたは重度の低下(特に、HIVおよびその他の免疫不全状態の患者の場合)
- 遺伝的要因(近親者に同様の病状が存在すること)。
食道白板症の直接的な原因に加えて、医師は遺伝的素因、個人特性、そして患者のライフスタイルに関連する危険因子の重要性を強調します。これらの因子を適時に是正または排除することは、この病態を予防する効果的なステップとなります。セラピストまたは消化器専門医との体系的な相談は、患者が自身の健康状態をより深く理解するだけでなく、病態を可能な限り早期に発見するのに役立ちます。必要に応じて、医師は適切な診断手順を速やかに指示し、標的治療を実施します。[ 3 ]
病因
食道白板症の病巣形成は、粘膜組織や全身に悪影響を及ぼす様々な病因によって左右されます。しかしながら、本疾患の発症メカニズムは十分に解明されていません。インターフェロンやその他の免疫メディエーターが病態に関与しているという事実は、白板症の発症の特異性を証明するものではありません。
おそらく、特定の刺激物質の影響下では、上皮組織に特異的な接着タンパク質の発現が阻害され、上皮細胞間の細胞間相互作用が亢進し、細胞の過剰分化プロセスが活性化されると考えられます。
その結果、生理的に異常な過剰な角化が起こり、同時に細胞の「成熟度」が高まり、アポトーシスが抑制されます。これらのプロセスの結果、互いに「結合」した角質化した「長寿命」細胞は剥離せず、緻密な角質増殖層が形成されます。[ 4 ]
時間の経過とともに、様々な外的影響の結果として組織に破壊的な変化が生じ、基底層における細胞増殖の増加につながります。注目すべきは、上記のすべてのプロセスが、白板症に典型的な免疫反応の活性化なしに起こることです。このことを踏まえると、この病態の治療は細胞間相互作用の正常化を基盤とすべきです。
症状 食道白板症
多くの患者にとって、食道白板症は生活の質の大幅な低下を伴い、病気の悪性化のリスクは患者の全体的な心理状態に悪影響を及ぼします。
食道白板症の主な種類は次のとおりです。
- 食道の平坦または単純な白板症。
- いぼ状の病気。
- びらん性潰瘍型;
- 軟性白板症。
単純性白板症が最も一般的です。外部検査では通常、病理学的異常は検出されません。触診では、近くのリンパ節の腫大は認められません。咽頭の検査では、医師は粘膜に注目します。粘膜は通常、十分に湿潤し、光沢があり、淡いピンク色をしています。食道白板症が咽頭や口腔に広がると、隆起(分離できない白っぽい膜)のない、明確な形状の限られた白斑が形成されます。多くの場合、角化帯は頬や唇の内側にまで広がります。重要:白斑は、力を入れても取り除くことができません。
疣贅型食道白板症は、単純型(平坦型)の病変から発生することがあります。患者は、胸骨裏側の灼熱感、喉の持続的な刺激感または乾燥感、食物を飲み込む際の不快感(特に乾燥したものを食べる場合)を訴えます。痛みやその他の症状は認められません。患者の診察では、喫煙、アルコール乱用などの悪習慣や、消化器系、内分泌系、または心血管系の併発疾患が明らかになります。
疣贅型白板症には 2 つの種類があります。
- 食道プラーク白板症(白いプラーク状の病変の形成を伴う)
- 食道の疣贅性白板症(疣贅のような密集した増殖物が形成される)。
粘膜のこのような変化は、内視鏡検査を行った場合にのみ、またはプロセスが舌の奥やその側面、口腔、歯槽突起、口蓋に広がった場合にのみ、気付く可能性があります。
プラーク型では、病変は限定されており、粘膜表面からわずかに突出しており、不規則な形状と明確な輪郭が特徴です。
疣贅型では、粘膜上に隆起が現れ、密集しているため、襞を形成することは不可能です。隆起の色は白っぽい色から濃い黄色まで様々です。
びらん性食道白板症は、単純型または疣贅型の病変が未治療のまま放置された結果、びらん性の欠損部や亀裂が形成されることを特徴とします。明らかな組織損傷により、患者は疼痛、灼熱感、圧迫感、圧迫感を経験します。疼痛は、あらゆる刺激物への曝露後、特に飲食中に生じます。創傷からの出血も考えられます。
食道白板症の初期症状は人によって異なります。多くの場合、明らかな症状が現れないまま何年も放置されることがあります。
その他の場合では、白板症は、例えば、嚥下困難、喉の痛み、胸骨の裏側の灼熱感など、ある種の不快感を通じて発症します。しかし、これらの兆候は通常、病気の比較的進行した段階で現れます。[ 5 ]
ステージ
食道および口腔の白板症の段階は、病気の種類によって決まります。
- 第一段階では、粘膜に薄い膜状の物質が現れますが、綿棒では除去できません。他の病理学的徴候は通常見られません。食道の粘膜下層のみが侵されているため、この段階での治療が最も効果的です。
- 第二段階は、隆起した結節の出現を特徴とし、結節は広がり、融合する可能性があります。同時に、最も近いリンパ節が影響を受ける可能性があります。
- 第三段階では、結節部に亀裂やびらんといった微小損傷が形成されます。さらに、食物や飲み物の粒子が傷口に入り込むことで、痛みや灼熱感などの疼痛症状が現れます。持続的な不快感を背景に、患者の精神神経学的状態は乱れ、易刺激性や不眠症が生じます。食道内腔が著しく狭くなる可能性もあります。
食道白板症のどの段階でも、臨床像は包括的にも単独でも現れることがあります。これは、他の病状の存在、患者の個々の特徴、病気の進行の蔓延など、多くの要因に依存するためです。したがって、食事中または食事後に不快感が生じた場合は、適切なプロファイルの医師、特に胃腸科医または歯科医との専門的な相談が必要です。
フォーム
世界保健機関(WHO)が提示した最新の分類では、白板症は均質型と非均質型に分類されます。非均質型はさらに、紅板症、結節型、斑点型、疣贅型に分類されます。
非均質性白板症の症例の2分の1は上皮性異形成であり、悪性腫瘍のリスクが高いという情報があります。
「上皮性前癌状態」という概念を含む別の分類法があり、これには紅板症と白板症が含まれます。この組織学的分類によれば、白板症は、細胞異型の兆候を伴わない限局性上皮増殖症と、軽度、中等度、重度の異形成に分類されます。一方、異形成は扁平上皮内異形成(重症度は3段階)として特徴付けられます。
指定された分類は、病理形態学的説明および臨床診断の補足に使用されます。
合併症とその結果
白板症に対する適切な治療が行われない場合、または不適切な治療が行われた場合、病理学的プロセスが進行し、組織の圧迫が起こり、最終的には食道の狭窄(持続的な内腔狭窄)を引き起こす可能性があります。病状の悪化を示す典型的な兆候は以下のとおりです。
- 嗄声、喘鳴の出現;
- 明らかな理由なく咳が続く。
- 喉に異物があるような感覚が常に続く。
- 特に食べ物を飲み込もうとするときに痛みを感じます。
患者は食事に困難を覚え始め、体重が減少し、イライラし、睡眠が妨げられ、労働能力が低下します。
しかし、食道白板症の最も複雑で危険な結果は、悪性腫瘍の進行である可能性があります。多くの場合、この合併症は、疣贅型およびびらん性潰瘍型の疾患を背景に発症します。食道がんには2つの種類があります。
- 食道の内壁を覆う上皮細胞から発生する扁平上皮癌。
- 食道の下部に発生する腺癌。
食道におけるその他のタイプの悪性腫瘍は比較的まれです。
しかし、発症の初期段階では、白板症は治療によく反応し、悪い習慣などの刺激要因の排除と同時に治療が行われます。
診断 食道白板症
食道疾患の一般的な診断には通常、次のようなものがあります。
- 病歴の収集;
- 目視検査(検査)
- 食道鏡検査;
- 心電図検査(胸痛の鑑別診断のため)
- 食道のX線検査;
- 食道内圧測定法。
検査には、一般的な血液検査と尿検査が含まれます。悪性変性が疑われる場合は、腫瘍マーカー(腫瘍細胞によって形成され、体液中に分泌される物質)の血液検査が行われることがあります。腫瘍マーカーは、腫瘍性疾患の患者の血液中に最も多く検出されます。[ 6 ]
機器診断は、他の診断方法と組み合わせて使用すると常に効果的です。主な検査方法は食道内視鏡検査です。食道腔内に軟性内視鏡を挿入し、粘膜組織全体を徹底的に検査します。必要に応じて、組織学的分析のための組織片(生検)を採取します。
内視鏡画像は食道白板症の種類によって異なります。
- 扁平型では、基底層および有棘層の増殖性変化を伴う表皮肥厚と、不全角化優位の異形成が上皮細胞に観察されます。外観上は、癒着した膜のような、限られた範囲の白っぽい斑点の形成として現れます。
- 疣贅型では、扁平型とは異なり、角質増殖が優勢です。軽度の異型および多型を背景に、有棘層および基底層の典型的な細胞肥大が観察されます。基底構造では毛細血管網が拡張し、局所的なリンパ浸潤の兆候が見られ、好酸球および形質細胞はわずかに存在します。粘膜には、様々な形や大きさの、密集した淡色の隆起(プラークまたは疣贅状の増殖)が認められます。
- びらん性潰瘍型では、組織球性リンパ浸潤の形成を伴う慢性炎症過程のあらゆる徴候が認められる。欠損した上皮層では激しい角質増殖が起こり、基底層の異形成が起こり、潰瘍化した病巣が出現する。下層組織は細胞浸潤を受けやすい。内視鏡検査では、びらんや亀裂が認められ、時には出血もみられる。びらん性病巣の直径は1ミリメートルから2センチメートルに及ぶことがある。[ 7 ]、[ 8 ]
過形成、錯角化、角質増殖、有糸分裂数の増加、基底極性不全、核多型、細胞角化、過染色症などの所見は、専門医によって前癌状態とみなされます。増殖活性、細胞分化、生化学的退形成過程を含む三要素の比率が不適切であることが指摘されています。[ 9 ]
差動診断
扁平型白板症は、典型的な経過を辿る扁平苔癬との鑑別が必要です。扁平苔癬は、多角形の丘疹が対称的に一体化した特徴的な形態構造を示します。扁平苔癬における病理学的要素の主な局在部位は、臼蓋後部と唇側紅縁です。
典型的なタイプの白板症は、平坦な領域が形成され、密な鱗屑で覆われ、薄い明るい隆起に囲まれた限定角質増殖症とは区別されます。
疣贅型白板症は、カンジダ感染症とは区別されます。この疾患は、粘膜組織に密着した白っぽい灰色の膜状の病変を特徴とします。この膜を無理やり剥がそうとすると、鮮やかに出血した潰瘍表面が現れます。更なる診断のために、細胞診が行われます。
びらん性潰瘍型の白板症は、病変の縁に沿って小さな結節が現れる(皮膚上に現れることもある)類似のタイプの扁平苔癬との区別が必要です。
さらに、この疾患は、二次梅毒、粘膜への慢性的な機械的損傷、逆流性食道炎、食道の化学的熱傷および熱傷などの症状と区別する必要があります。これらの病変を特定するには、病変の形状、粘膜表面からの高さ、光沢の有無、擦過時の粒子の分離、および背景の変化を考慮することが重要です。
患者の外観検査と病歴聴取のみで診断を下すことは必ずしも可能ではありません。特発性食道白板症のように、明らかな理由なく発症する病態の亜型も忘れてはなりません。このような場合、鑑別診断が特に重要です。
食道白板症と口腔白板症といった概念を区別する必要性について、すべての専門医が認識しているわけではありません。これらの用語は、多くの点で重複しているからです。また、組織学的診断においては、「食道白板症」といった報告徴候が全く見られない場合もあります。主治医にとって重要なのは、萎縮、浮腫、浸潤、中間上皮領域の棘細胞腫、食道扁平上皮組織の表層部の角質増殖といった組織学的プロセスの性質、つまり、その結果として生じた圧密病巣を理解することです。異型細胞や異形成の有無に関する情報も重要です。そのためには、患者の診察に幅広いアプローチを適用する必要があります。
連絡先
処理 食道白板症
食道白板症は、液体窒素、レーザー、または電気凝固装置を用いた外科的介入によって最も効果的に治療されます。凍結療法は、病状の再発リスクが最小限であるため、最適な治療法と考えられています。
治療中は包括的な戦略を用いる必要があります。病巣を焼灼するだけでなく、抗生物質療法を受ける必要があり、また、アルコール飲料、消化の悪い食べ物、辛い食べ物、酸っぱい食べ物を完全に排除した厳格な食事療法を長期間続ける必要があります。
一般的に、食道白板症の治療法には局所的治療法と全身治療法があります。
効果的な局所療法の前提条件は、損傷因子の中和です。例えば、患者は喫煙と飲酒を控えなければなりません。そうしないと、病気が進行するだけでなく、悪性腫瘍のリスクも大幅に高まります。その他の重要なポイントとしては、口腔衛生に関するあらゆるルールの遵守、追加の消毒措置、薬剤の使用、そして必要に応じて外科医の助けを借りることなどが挙げられます。
専門医は、食道白板症の患部に対して様々な治療法を実践しています。最も一般的で手軽な治療法は、ビタミンAの油溶液を病変部に塗布することと、ビタミンAとEの配合薬であるアエビットを内服することです。
食道白板症が危機的な段階に達した場合、または薬物療法では十分な治療効果が得られない場合には、根治的治療が処方される。[ 10 ]
外科的治療では、メス、レーザー光線(CO2またはヘリウムネオン)、電気凝固装置、凍結破壊装置を用いて患部を切除します。照射法はいくつかありますが、これらの治療法には欠点があります。瘢痕性変化が生じ、組織が変形し、食道の機能が低下します。組織の回復には通常時間がかかり、上皮化の平均期間は約2か月です。手術部位には漿液性浮腫が発生し、湿潤したかさぶたが形成され、細胞の活動、タンパク質および炭水化物の代謝プロセスが低下します。これらすべてが再生期間の長さに直接影響します。もう一つ重要な点は、外科的介入であっても再発がないことを保証するものではなく、悪性腫瘍の発生リスクを低減するものではないということです。[ 11 ]
その他の根本的な技術も使用され、特に、低周波超音波、光感受性元素の刺激を使用して変化した組織を選択的に破壊することに基づく光線力学的治療などが使用されています。
外科的治療の可能性には限界があることを考慮する必要がある。まず第一に、これは食道へのアクセスの特殊性、介入による外傷などを指す。[ 12 ]
食道白板症の薬物治療
内服薬としては、レチノール、油溶液の形のトコフェロール、およびビタミンB群(特にリボフラビン、0.25 gを1日2回、1か月間)が処方されます。
一般的な強壮剤、生体刺激剤、角質形成剤を使用することは可能です。
アエヴィット |
1日1カプセルを約1.5ヶ月間服用してください。3ヶ月後に治療コースを繰り返してください。副作用として、疲労感、睡眠障害、食欲不振などが挙げられます。 |
プラズモル |
1日1回または隔日で1mlを皮下注射してください。1クールの治療には10回の注射が必要です。一部の患者様では、薬剤に対する過敏症反応(かゆみ、発疹、体温上昇)が現れる場合があります。 |
ロンギダザ |
3000IUを皮下または筋肉内に投与します。1コースは5回から25回の注射が必要です。注射間隔は3~10日です。2~3ヶ月後に再投与が可能です。副作用として、注射部位の痛み、皮膚の軽度の発赤がみられることがあります。 |
ラボマックス(ティロロン) |
最初の2日間は1日1回125mgを服用し、その後は1日おきに125mgを服用します。この薬には免疫調節作用と抗ウイルス作用があります。一部の患者では、薬の成分に対してアレルギー反応を起こす可能性があります。 |
ソルコセリル |
塩化ナトリウム溶液または5%ブドウ糖液の静脈内注入に使用します。投与量と投与頻度は主治医が決定します。副作用は極めて稀ですが、注射部位に軽度の痛みが生じる可能性があります。 |
治療量は、食道白板症の形態、病変の大きさ、および病変の進行速度に応じて主治医が決定します。ビタミンAは、レチノール酢酸塩3.4%油性溶液またはレチノールパルミチン酸5.5%油性溶液の形で経口投与し、1日3回、1回10滴を6~8週間服用します。治療コースは4~6ヶ月ごとに繰り返します。
理学療法治療
理学療法としては、食道白板症の部分を透熱凝固法または凍結療法で除去する方法があります。透熱凝固法は、角質増殖部が完全に凝固するまで断続的に行われます。治癒過程は1~1.5週間続きます。
凍結破壊は現在、前癌状態における複合治療に積極的に利用されています。この治療法には実質的に禁忌はなく、複雑な全身疾患を患う患者にも処方可能です。凍結破壊中は、外科的アクセスが困難な部位に接触凍結を施すことができます。温度曝露の指標は160~190℃、持続時間は1~1.5分です。解凍時間はおよそ3分、治癒期間は最大10日間です。
食道白板症患者に対する光線力学療法は、最も先進的な治療法の一つと考えられています。この療法では、病変部に光感受性物質を塗布します。特定の波長(色素の吸収限界に一致)の光照射により、分子エネルギーが集中します。このエネルギーは放出されると、外部環境からの分子状酸素を活性な不安定型、特に微生物細胞を破壊する能力を持つ一重項酸素へと変化させます。これは比較的新しい理学療法技術であり、まだすべての医療機関で利用できるわけではありません。
ハーブ療法
食道白板症の伝統的な治療法は、必ずしも適切かつ効果的であるとは限りません。これらの治療法は、主治医の許可を得た場合にのみ使用できます。実際、薬用植物を時期尚早かつ不適切に使用すると、病状の進行を悪化させ、消化管の既存の問題を悪化させ、合併症を引き起こす可能性があります。
一方、食道白板症には、以下の民間療法が最も効果的に使用されています。
- ヘムロック[ 13 ]。植物の花序を砕き、500mlの瓶にウォッカを注ぎ、蓋をして3週間冷蔵庫で保存します。その後、チンキ剤を濾過し、以下の手順に従って服用します。初日は、チンキ剤2滴を150mlの水に溶かし、その後、毎日1滴ずつ増やして、1回あたり40滴にします。その後、製品の量を再び減らし、最初の2滴に戻します。
- 松葉煎じ。新鮮な松葉を集め、魔法瓶に入れ、熱湯を注ぎます(熱湯500mlにつき松葉130g)。8時間煎じます(できれば一晩置いてください)。その後、薬液を濾して服用を開始し、日中に数回に分けて数口ずつ飲みます。毎日新鮮な煎じ液を用意することをお勧めします。
- ニンジンとビーツのジュース。毎日、にんじんとビーツを絞りたてのジュース(約50:50)を150ml、食前、空腹時に飲みましょう。
伝統医学は、伝統的な治療法の補足として用いるのが最適です。特に食道白板症が進行した段階では、伝統的な処方だけに頼るべきではありません。
防止
食道白板症の発症予防には、禁煙、禁酒、辛い食べ物や酸っぱい食べ物の摂取制限、口腔内の衛生管理の定期的な実施、消化管の病状の早期治療などが挙げられます。これらの対策に加えて、ビタミンAオイル溶液やその他のビタミン製剤を長期にわたって使用することも有効です。
- Aevit はビタミン A と E のオイル溶液の複合体です。
- アセプタは、ビタミン、サンゴカルシウム、コエンザイムQ10、植物エキスの複合配合です。
天然由来の薬草エキスやエッセンシャルオイルは、口腔内だけでなく全身の状態に良い影響を与えます。病原菌から粘膜を保護し、有益な微生物叢に悪影響を与えない、抗菌作用のある高品質の歯磨き粉の使用をお勧めします。
定期的に口をすすぎ、カモミール、セージ、カレンデュラ、その他の抗炎症作用と再生作用のある植物をベースにしたハーブティーを飲むと効果的です。
シーバックソーンエキスとゼラニウムのエッセンシャルオイルは、優れた予防策と考えられています。これらの製品は食道粘膜の正常な状態を維持するのに役立ち、かなり強力な殺菌作用も持っています。
予測
食道白板症の治療は様々な方法で行われます。軽症の場合は、脂溶性ビタミン(特にビタミンA)の摂取と、体の自然免疫力の強化を中心とした保存療法が用いられます。病状の経過自体は予測不可能で、患者ごとに異なります。初期の段階で症状が改善せず、不快感や病状の悪化を訴えることなく生涯を終える患者もいます。また、1年以内に扁平上皮がんを発症する患者もいます。
保存的治療が効果的でないと疑われる場合、医師は病巣の除去と徹底的な組織学的検査を伴う外科的介入を処方します。
治療を行わない場合、悪性病変を発症するリスクが大幅に高まります。そのため、食道白板症は前癌状態に分類されます。特に危険なのは、潰瘍性白板症やイボ性白板症、そして舌領域への病変の拡大です。


