経膣超音波検査:準備と実施方法
記事の医療専門家
最後に見直したもの: 03.07.2025
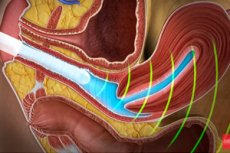
超音波検査は、人間の内臓の状態を調べる上で、最も有益かつ安全な方法の一つと考えられています。この比較的安価な診断法は、骨盤内臓器の病理診断において特に人気が高まっており、特に検査対象臓器に近づくために様々な方法で検査できることがその理由です。例えば女性の場合、経膣超音波検査は、女性の内性器を調べる上で最も多くの情報量を有します。膣を通して検査する場合、センサーと女性器の間に最も少ない障壁が存在するからです。
超音波の種類:その重要性と安全性
超音波診断は、近年、一般開業医や専門医の診療においてますます普及しています。これは当然のことです。なぜなら、人体にとって一般的に安全な超音波を用いた研究は、医師にとって診断が困難な場合に内臓の状態を評価するのに役立つだけでなく、治療介入の主な方向性を決定し、治療の効果を評価することにも役立つからです。
超音波検査は、一般的なX線検査よりも安全な検査法と考えられています。そのため、骨格系の検査のように、X線を深くまで照射する必要がない場合には、医師は超音波検査を推奨します。
超音波診断を実行する一般的な方法は 3 つあります。
- 腹腔内(経腹的または腹部超音波)による検査は、私たちにとって最も一般的で馴染みのある診断方法であり、脳を含むさまざまな臓器の疾患に関連して、女性と男性の両方に等しく処方されています。
- 膣を通して(経膣または膣超音波) - 腹壁から離れた体の深部にある臓器を検査するために女性にのみ処方される検査。
- 直腸を介した検査(経直腸超音波検査) - 男女ともに実施できる最も稀なタイプの検査ですが、多少の不快感を伴い、慎重な準備が必要です。
妊婦や腎臓・肝臓疾患の患者の間で人気が高まっている超音波検査は、機器を体内に挿入する必要がないため、より安全な方法であると多くの人にとって思われています。検査手順は、特に膀胱を満杯にした状態で検査を行う必要がないため、全く不快感がなく、超音波による害も最小限です。
経膣および経直腸検査では、機器のセンサーが対応する開口部から体内に挿入されるため、それだけでも懸念が生じます。経膣(または経直腸)超音波検査は危険なのでしょうか?検査中に内部損傷が発生する可能性はどの程度でしょうか?検査中に痛みを感じるでしょうか?
このような疑問は当然のことであり、当然のことですが、経膣超音波検査について心配する必要はありません。実際、内臓損傷の危険性は明白ですが、慎重かつ専門的な検査を行えば、損傷のリスクは最小限に抑えられます。さらに、検査は盲目的に行われるわけではなく、医師はモニター上のセンサーの動きを制御し、患者に害を及ぼさず、同時に対象臓器に関する最大限の情報が得られるように調整します。
読者はこう疑問に思うかもしれません。「以前は通常の安全な経腹超音波検査で十分だったのに、なぜ体内への侵入を必要とするこのような超音波検査が必要なのでしょうか?」 経膣超音波検査の必要性は偶然に生じたわけではありません。この種の診断法の出現は、様々な女性疾患の増加と、女性の内性器が隠れた位置にあることと関連しています。膣を通して内性器にアクセスすることで、それらの大きさや粘膜の状態に関するより正確な情報が得られます。
経膣および経直腸超音波検査が普及しているもう一つの理由は、肥満者の割合が増加していることです。腹部の厚い脂肪層は、特に深部臓器の場合、経腹超音波検査の結果を多少歪める可能性があります。
このような状況では、女性を診察する際に、医師が腹部超音波検査と経膣超音波検査のどちらがより良い検査なのか迷うことはほとんどありません。より完全で正確な結果が得られる検査法が選ばれるのは明らかです。例えば、よく見られる小さなびらんは、経膣超音波検査によってのみ検出できます。
経腹超音波検査は主に病院に膣や直腸からの専門的な検査設備がない場合や、膣からの検査が不可能な場合に行われます。
手順の表示
経膣超音波検査は、治療、診断、そして予防の目的で女性に処方される検査です。実際、超音波診断は、他の検査方法では効果が不十分な場合でも、内臓の病理学的変化を早期に検出することを可能にします。
予防のため、成人女性は少なくとも2年に1回は超音波検査を受けることが推奨されています。また、40歳を過ぎた女性(成人期には腫瘍や婦人科疾患のリスクが大幅に高まります)は、毎年超音波検査を受けることを医師は推奨しています。
治療および診断方法としては、経膣超音波検査が最もよく用いられるのは、泌尿生殖器系の病変、炎症性および形成異常を伴う婦人科疾患、骨盤内臓器の腫瘍の疑い、そして妊娠10~12週以内の妊娠診断です。また、女性生殖器からの出血源を特定できない場合など、緊急時にも経膣超音波検査が処方されることがあります。
どのような状況で骨盤内臓器の経膣超音波検査が最も大きな効果を発揮するかを考えてみましょう。
- 原因不明の下腹部の痛みを感じた場合は、
- 性交中に痛みを訴える場合、
- 月経周期障害の場合(女性は月経の遅れ、長期間の月経の欠如、月経と月経の間の出血、月経出血の期間が長すぎる、または逆に短すぎると訴える場合があります)、
- 女性生殖器から疑わしい分泌物(血の混じった線、斑点、臭いのある膿性の分泌物など)が現れた場合
- 内性器に炎症が生じている疑いがある場合
- 子宮や卵巣に良性または悪性の腫瘍が疑われる場合(最も一般的なものは子宮筋腫、子宮内膜症、子宮異形成、卵巣嚢胞、癌など)
- 女性不妊症が疑われる場合、定期的な性行為にもかかわらず女性が6ヶ月以上妊娠できない場合(造影剤を用いた卵巣機能の形状と特徴、卵管の開通性の判定)、
- 子宮外妊娠が疑われる場合、
- 原因不明の生殖器からの出血の場合(出血の原因を特定するのに役立ちます)
- 骨盤静脈瘤が疑われる場合(子宮や卵巣の循環障害は月経不順、下腹部の定期的な痛み、さらには妊娠の問題を引き起こすため、この病理は女性の生殖器の機能に影響を及ぼします)、
- 泌尿器系の病状の疑いがある場合(排尿障害:痛み、尿閉または失禁、尿中の粘液の出現など)、この場合には膀胱の経膣超音波検査が処方されます。
腸管の経膣超音波検査は、排便障害のためあまり行われません。この点に関しては、経直腸超音波検査の方がより多くの情報が得られます。しかし、腸閉塞や、直腸に挿入された超音波チューブによって損傷を受ける可能性のある腫瘍(ポリープ、痔核円錐)の存在など、複雑な状況では、経膣検査が役立ちます。この場合、大腸は膣の薄い壁の近くにあるため、腹部検査よりも経膣検査の方が効果的です。腹壁を通して腸を検査しても、膣からの検査ほど正確な結果は得られません。
経膣超音波は、体外受精(IVF)の過程のモニタリングにも用いられます。受精卵が女性の体内に着床した後、すべての過程は人間の目には見えないところで進行するため、超音波を用いることでのみ安全にモニタリングが可能です。
婦人科における経膣超音波検査
経膣超音波検査は、疑われる診断を明確にするためだけでなく、特定の臓器の境界、大きさ、状態を把握するための情報を得るためにも行われます。例えば、女性の主要な生殖器官である子宮の構造と健康状態に関する情報を得るために用いられます。膣超音波検査は、子宮頸管の長さ、子宮の大きさと形状、そして月経周期に応じて常に変化する粘液層(子宮内膜)の厚さを測定するために用いられます。
子宮内膜の厚さが最も薄い(約1mm)のは、月経周期の1日目と2日目です。3日目と4日目には、3~4mmに増加します。これらの日に関する研究はほとんど情報がありません。5日目から7日目にかけて、子宮粘膜の厚さは6mmに達することがあり、月経前は10~20mmになります。この場合、子宮内膜は均一な構造をしており、炎症(子宮内膜炎)や腫瘍の発生を示唆する可能性のある圧迫や隆起はありません。
子宮内膜炎(子宮の炎症)は、臓器腔の拡大、粘膜の厚さの減少(その組成の顕著な不均一性を伴う)、そして子宮内へのガス蓄積として画面上で観察されます。子宮内膜壁の厚さの比較特性は、月経周期に応じて実施します。そうでないと、結果が不正確になります。
流産のリスクがある場合、子宮頸管の長さを測ることは重要です。通常、子宮頸管の長さは約3.5~4cmです。
子宮頸管の直径は2~3mmです。子宮頸管内には均一な粘液分泌物があります。子宮頸管の大きさの変化や粘液分泌物の不均一性は、炎症や悪性化、あるいは子宮内膜の病的な増殖(子宮内膜症)を示唆する場合もあります。
子宮筋腫では、子宮の肥大、輪郭の変化、そして筋層における腫瘍(結節)の検出が観察されます。筋腫結節のエコー輝度は様々で、音波は近距離の輪郭から反射しますが、遠距離の輪郭は、その内部に何が隠れているか(嚢胞状構造やカルシウム化合物で形成された封鎖体など)によっては、視認できないこともあります。子宮内膜症では、卵管と子宮の様々な部位に気泡形成が検出されます。
子宮(および腸)のポリポーシスは、ウイルス感染によって引き起こされる臓器内の容積形成を特徴とします。その大きさや場所によっては、臓器の輪郭に多少の影響を与えることがあります。しかし、ほとんどの場合、子宮内に丸く比較的小さな形成物として現れ、コントラストで明瞭に観察できます。
超音波センサーを用いて検査すると、癌性腫瘍はポリープと類似点が見られますが、周囲の組織には炎症性浮腫が認められます。生検によって診断を確定または否定することができます。生検では、装置の先端に生検用の針が付いた特殊なチャネルが備わっているため、診断手順中に直接、悪性度検査用の組織片を採取します。
超音波検査の結果によると、子宮頸癌は、輪郭が不均一でエコー輝度の高い腫瘍と定義されます。医師は、子宮頸部の狭窄と所属リンパ節の腫大にも注目します。腫瘍の正確な位置に加えて、子宮や周辺臓器の組織への癌腫瘍の浸潤深度も判定可能です。
子宮がんは、月経時以外の血性分泌物、下腹部の痛み、性交時の出血、多量の水様分泌物、心臓や腎臓に病変がないのに下肢が腫れる、排尿困難などの症状がある場合に疑われます。
妊娠中に膣超音波検査を実施できる可能性は限られています。経膣超音波検査は、子宮収縮を引き起こし流産につながる可能性がある妊娠初期にのみ行われます。超音波診断医(超音波診断を行う医師)は、子宮緊張の増加を生殖器官の壁の局所的な肥厚として診断します。しかし、この検査により、受胎後数週間で妊娠の高精度な診断が可能になり、妊娠の非常に重要な最初の3ヶ月間における胎児の発育を追跡することができます。
子宮の大きさの判定は、妊娠3週間以上経過した妊娠の診断において重要な役割を果たします。通常、子宮の大きさは縦4.5~6.7cm、横4.6~6.4cm、直径約3~4cmです。経膣超音波検査で一般的な指標から逸脱していることが判明した場合、これはすでに妊娠の可能性を疑う理由となります。
子宮が小さいと胎児の受胎に問題が生じ、子宮が大きくなると妊娠の兆候となる場合があります。後者の場合、より詳細な検査を行うことで、子宮筋腫や子宮内の悪性腫瘍など、あまり好ましくない可能性のある診断を確認または否定することができます。
妊娠5週目からは経膣超音波検査で胎児の発育の重要な指標である赤ちゃんの心拍を確認することができます。
子宮および付属器の経膣超音波検査は、不妊症の診断において重要な役割を果たします。卵巣の機能と、卵子が卵管を通って子宮内へ進入する能力の両方を評価するために使用できます。
卵巣の大きさは、(3~4) x (2~3) x (1.5~2.2) cm(縦、横、厚さ)の範囲です。月経周期の中頃には、卵巣には最大6mmの小さな卵胞(卵子)が数個と、最大2cmの大きな卵胞が1個存在します。より大きな卵胞が存在する場合は、卵胞嚢胞の可能性があります。
卵巣の大きさが通常より大きい場合、卵巣内で炎症が起こっているか、卵巣内に腫瘍が存在することを示します。
卵管は、理想的には実質的に見えません。この臓器は造影剤を使用することでのみ観察可能です。造影剤を使用せずに卵管が見える場合、炎症プロセスを示しています。これは常に臓器の肥大化を伴います。経膣超音波検査では、卵管内の液状分泌物(炎症性滲出液、膿、血液など)を検出できます。
卵管の「成長」のもう一つの原因として、子宮外妊娠が挙げられます。これは、癒着、炎症、または先天性異常(捻転、卵管の一部の直径が小さいなど)による卵管閉塞と関連しています。このような検査は造影剤を用いて行われます。
不妊症の診断において重要な要素の一つは、子宮の位置です。通常、子宮はわずかに前傾しているはずです。もし前傾していても、それが逆方向(先天異常)である場合、正常妊娠の可能性は低くなりますが、子宮外妊娠のリスクが高まります。
経膣超音波を使用すると、内臓の炎症プロセス(骨盤腔への滲出液の放出)または液体分泌物で満たされた嚢胞形成の破裂に関連する下腹部腔内の体液蓄積を検出することができます。
排卵後2~3日(13~15日)には、子宮の後ろの空洞に少量の液体が検出されることがあります。これはごく正常な現象です。それ以外の時期に子宮付近に液体が見られる場合、臓器に感染が起こっている可能性が示唆されます。
卵巣の経膣超音波検査は、将来の卵子が成熟する臓器の炎症性疾患、および下腹部の激しい痛み(月経に関連しない場合)に対して処方されます。嚢胞や卵巣がんの疑いがある場合にも、同様の検査が行われます。これらの場合、超音波検査を実施する医師は、卵巣の大きさの増大、組織の浮腫、臓器の輪郭の変形(腫瘍の場合)、腫瘍内部の液体の存在(卵巣嚢胞の場合)を確認します。
超音波膣診断は、妊娠に関連する臓器の悪性腫瘍に関連する子宮の病理学的変化を検出することを可能にします。例えば、妊娠中および妊娠終了後、子宮内の胎盤の胚部分(絨毛膜)に上皮細胞からなる腫瘍が形成されることがあります。このような腫瘍は絨毛膜上皮腫と呼ばれます。まれに、腫瘍が子宮体部ではなく、子宮頸部または卵巣に発見されることもあります。この腫瘍は血管を破壊し、様々な重要臓器に急速に転移する可能性があります。
この症例のエコー写真では、子宮(子宮頸部または卵巣)の腫大が認められます。腫瘍が急速に増殖するため、臓器の筋肉の緊張が低下し、筋肉は軟化し、硬さが不均一になります。臓器の形状が変化し、結節が現れますが、これは健康な状態では典型的ではありません。
妊娠初期のもう一つの危険な病態は、胞状奇胎と考えられています。この病態は、絨毛膜絨毛の病的な増殖と絨毛端の泡状化、子宮筋層深層への腫瘍の浸潤、そして子宮組織の破壊を特徴とします。この場合、完全胞状奇胎と部分胞状奇胎のいずれにおいても、胎児は発育初期に死亡します。しかし、子宮自体は成長を続けるものの、子宮を侵した悪性腫瘍は成長を続けます。
経膣超音波検査では、子宮組織の凹凸(異常に軟らかい部分を包含する密集)、小さな嚢胞状構造の存在、卵巣の大きな嚢胞が明らかになります。子宮の大きさは妊娠週数と一致しておらず、胎児がもはや子宮内に確認できない場合もあります。
子宮内胎児死亡の疑いがある場合は、腫瘍をできるだけ早く発見することが非常に重要です。この場合、流産は腫瘍の消失を意味するものではなく、女性は深刻な危険にさらされることになります。
準備
経膣超音波検査は、女性の骨盤内臓器の様々な病変を診断する上で非常に有益な方法であり、病気の初期段階で正常範囲からの逸脱を特定することができます。検査自体は医師にとっても患者にとっても難しくなく、迅速に実施され、ほとんどの場合、痛みもありません。
このタイプの診断検査のもう一つの利点は、検査前の特別な準備が不要なことです。例えば、腹腔鏡検査による膀胱やその他の骨盤内臓器の検査では、大量の液体を事前に摂取する必要があります。(ナビゲーションにおけるエコーロケーションの原理に基づき)膀胱を可能な限り満たした状態で診断を行うため、これはあまり便利ではありません。検査中は、センサーが膀胱に沿って移動したり、腹部を圧迫したりする際に、どうしても膀胱を空にしたいという衝動に駆られるため、一定の不便さを感じます。
骨盤内臓器を検査する経膣法では、センサーが検査対象の臓器に直接接触し、超音波が空気中を伝わって臓器に反射し、画面上に目的の画像が映し出されるため、膀胱に尿を充満させる必要はありません。検査前にトイレに行って膀胱を空にしておくようにお願いする場合もあります。
高品質な経膣超音波検査を受けるには、腸内にガスがないことも重要です。腸内にガスがあると、臓器の大きさに関する情報が歪んでしまいます。ガスが溜まりやすい女性は、消化器系の疾患でよく見られる症状ですが、検査前日(数日前)は、鼓腸を引き起こす可能性のある食品(生野菜や果物、ペストリー、発酵乳製品など)の摂取を控えてください。「活性炭」「スメクタ」「エスプミサン」などの薬剤も、腸内の過剰なガスを抑えるのに役立ちます。
腸を満たす方法としては、浣腸を使わずに自然な方法で事前に腸を空にしておくことが推奨されます。
超音波検査は膀胱を少し膨らませた状態で行われるため、検査前日に水分補給することをお勧めします。検査の1時間前にコップ2杯の水を飲むだけで十分です。
緊急時には、検査の精度に悪影響が出る場合でも、処置の準備は行われず、患者の状態が安定した後に検査を繰り返す必要があります。
経膣超音波検査を受ける際に、何を持っていく必要がありますか?靴カバーと、ソファで体の下に敷くおむつかタオル以外は何も必要ありません。
経膣検査を行うのに最適な時期はいつでしょうか?女性の内性器の検査のみが必要な場合は、月経周期の5日目、6日目、または7日目(月経終了2日目または3日目の直後)に検査を行うことを医師は推奨しています。この時期は子宮内膜の厚さが平均的な値で、分泌物も少なく、検査結果に影響を与えません。原則として、月経周期の10日目までは通常の診断を行うことができます。
12日目から14日目あたりに排卵が起こり、その後女性の体は妊娠に向けて積極的に準備を始め、当然のことながら婦人科領域でさまざまな生理学的変化が起こります。
ちなみに、子宮内膜症が疑われる場合は、この時期、つまり月経周期の後半に検査を行うことをお勧めします。また、卵管の開通性検査は月経周期の24~28日目(実際には月経前)に行うことを医師は推奨しています。
女性が出血のため入院した場合、月経周期のどの段階であっても緊急に検査が行われます。
月経中に経膣超音波検査を実施してもよいかという質問への答えは「はい」です。さらに、この検査は卵巣の嚢胞形成の特定に役立つため、有用となる場合もあります。しかし、月経は経膣超音波検査の禁忌ではないにもかかわらず、医師は月経がない時期を診断の時期として推奨します。子宮や卵管への出血も病的な症状の一つとなり得るからです。
妊娠を計画し、骨盤内臓器の炎症性疾患を治療する場合、月経周期中に複数回の検査が処方されることがあります。これにより、卵胞の形成と成長のプロセスを追跡することが可能になります(診断は3~4日間隔、例えば5日目、9日目、12日目、15日目に処方されることがあります)。炎症性疾患の場合、このような連続検査は治療コースの有効性を評価するのに役立ちます。
技術 経膣超音波検査
経膣法による骨盤内臓器の超音波検査の診断手順は2段階に分かれています。第1段階では、検査の目的と実施方法について説明した後、腰より下の衣服をすべて脱ぎ、おむつを着用し、ソファに仰向けに寝ていただきます(検査には婦人科用椅子の使用も認められます)。脚は広げ、膝を曲げ、足を臀部に近づけます。
経膣超音波装置は、コンピューターモニターに接続されたセンサーで、膣の浅い深さ(子宮頸部まで)に直接挿入されます。それ以上の深さは、反射した超音波波を用いて検査されます。
経膣プローブ(トランスデューサーとも呼ばれます)は使い捨ての器具ではありません。多くの女性の検査に使用されますが、効果的に消毒することはできません。女性と器具自体を保護するため、使用前に新しいコンドームをプローブに装着します。
コンドームに少量の特殊なジェルを塗布することで、膣内での装置の滑りを容易にし、超音波の通過を良くします。
トランスデューサーとは何でしょうか?長さ12cm、直径3cm以下のプラスチック製の棒です。棒の外側には針を刺すための穴が開いており、がんが疑われる場合に生検を行う際に使用されます。
膣内では、検査対象となる臓器に応じてセンサーが様々な方向に移動できます。トランスデューサーは浅く挿入されるため、重度の炎症や痛みを伴う腫瘍を除き、患者は痛みを感じません。検査中に不快感を覚えた場合は、超音波検査を実施した医師に必ずお知らせください。
さまざまな状況での膣超音波検査の所要時間は 5 分から 20 分まで異なるため、ほとんどの場合、患者は十分に怖がる時間さえありません。
経膣超音波検査では、子宮体部と子宮頸部の大きさ、卵巣、卵胞、臓器の位置と構造、卵管の出口とその充満状態、成熟卵胞と胎児期卵胞の数量比、骨盤内遊離液の有無などをより正確に評価できます。一方、腹部検査では結果が曖昧になり、病気を早期に発見することはできません。しかし、婦人科疾患の予防診断は、まさにこの目的のために行われます。
手順の禁忌
経膣超音波検査は、特別な準備がほとんど必要のない検査と言えます。それは、非常にシンプルで安全だからです。おそらくそのため、この種の内臓診断検査には禁忌がほとんどありません。
しかしながら、プローブが浅い深さに挿入されるにもかかわらず、処女膜がさらなる障壁となり、検査中に損傷を受ける可能性があります。経膣超音波検査は処女には実施されません。臓器の大きさや構造の明確化が必要ない場合は、オプションとして経直腸検査や腹部診断が処方されることもあります。
肥満度 2 および 3 の場合、検査対象の臓器に応じて、経膣超音波検査の代わりに直腸を介した診断を行うこともできます。
妊娠中は、経膣超音波検査が通常14週まで処方されます。これは妊婦と胎児の両方にとって安全な検査です。X線とは異なり、音波は遺伝子変異を引き起こし、胎児の様々な発達障害につながることはありません。
妊娠後期(第2期および第3期)では、超音波検査による悪影響ではなく、子宮付近の操作によって子宮収縮が促進され、早産を引き起こす可能性があるため、このような検査は実施されません。妊婦の経腹膜超音波検査または腹部超音波検査は、出産まで問題なく実施できます。
もう一つ。女性がラテックスアレルギーを持っている場合は、施術前に医師にその旨を伝える必要があります。そうすることで、後でアレルギー反応の様々な症状を治療する必要がなくなります。
 [ 6 ]
[ 6 ]
処置後の合併症
経膣超音波検査は、禁忌事項を考慮に入れなければ、検査後に合併症が発生する可能性は極めて稀であるため、比較的安全な検査と考えられています。例えば、ラテックスアレルギーのある女性は、検査後に膣のかゆみを感じることがあり、その場合は鎮痒薬や抗ヒスタミン薬の使用が必要になります。
検査中は、患者様にリラックスしていただくようお願いしております。医師は膣を通して内臓に自由にアクセスし、装置を患者の体内で自由に動かすことができます。しかし、すべての女性がリラックスできるわけではないため、女性器の外側と内側の粘膜に微小な損傷が生じる可能性があります。経膣超音波検査後の出血は、ほとんどの場合、このことが原因です。
この症状は妊婦によく見られます。経膣超音波検査後、痛みや不快感を伴わずに下着にピンク色または茶色のおりものが付着しているのに気づいた場合は、心配する必要はありません。これは、危険性を過大評価しがちな妊婦によく見られる症状です。おりものが長期間続いたり、量が増えたり、下腹部に痛みを伴ったり、下着に血が付着したり、背中に痛みが出始めたりした場合にのみ、医師の診察を受ける必要があります。
痛みに関しては、術後の痛みは全くないのが理想です。妊婦の場合、下腹部に軽い不快感を感じることがありますが、これは子宮の緊張が高まったことによるもので、すぐに正常に戻るはずです。もし正常に戻らない場合は、下腹部と腰にしつこい痛みがあり、これは陣痛の始まりを示唆しています。また、血便などの好ましくない症状が現れた場合は、すぐに救急車を呼び、病院へ行き陣痛を止めなければなりません。
原則として、経膣超音波検査後にこのような状況が見られるのはむしろ例外であり、検査が妊娠12~14週よりも前に行われたか、検査とは関係のない妊娠経過中の他の変化があったことを示しています。理論的には、このような状況は診断を行った医師の能力不足を示唆する可能性もありますが、今回の状況ではそうではないでしょう。
経膣超音波検査後の痛みは、多くの場合、既存の炎症性疾患を背景に発生します。この場合、検査中だけでなく検査後にも不快感を感じることがあります。また、センサーの動きによって病変部位が刺激され、下腹部に痛みや脈動が生じることもあります。
高血圧や施術への不安から、腹部だけでなく頭痛も感じる女性もいます。このような場合は、必要に応じて施術前と施術後に血圧を安定させる必要があります。
妊娠を予定していない女性の場合、経膣超音波検査後に出血が見られることは非常に稀で、粘膜への微小損傷、または血管が豊富な部位での生検に関連します。ちなみに、このような介入の後には月経が早まることがよくあります。これは特に深刻なことではありませんが、少なくとも月経のおりものと出血を区別するために、医師に相談する価値はあります(特に、以前は見られなかった出血に痛みが伴う場合は)。
女性(妊娠の有無に関わらず)は、痛みと茶色(赤、ピンク)のおりものに加えて発熱がある場合は、注意が必要です。これは感染症の可能性が高いことを示しています。しかし、ここで問題となっているのは性感染症ではなく、ブドウ球菌、連鎖球菌、大腸菌といった日和見細菌叢の代表的なものです。コンドームはより深刻な感染症を予防するはずです。いずれにせよ、医師の診察は必須です。
ちなみに、検査前に医師がセンサーに新しいコンドームを装着し、消毒液で拭き取るだけでは十分ではないことを必ず確認することが非常に重要です。これは経膣超音波検査の実施基準に違反する行為とみなされます。さらに、日和見細菌叢に加えて、特に以前の患者で検査前の準備が不十分だった場合、HIVや肝炎ウイルスなどのより深刻な感染症がセンサーに残存している可能性があります。コンドームを装着せずに経膣超音波検査を行うと、女性は危険で治療困難な病態による感染リスクにさらされます。これは疫学の専門家の意見であり、パニックに陥っている一般患者の意見ではありません。
理想的には、膣検査の前に細菌叢の塗抹標本を採取し、医師が検査内容を把握できるようにしておくべきです。これは、将来的に、専用の用紙に印刷される経膣超音波検査の結果に基づいて行われる診断をより明確にするのに役立ちます。
処置後のケア
多くの女性は、婦人科検診や経膣超音波検査を受けた後、感染を恐れて、膣洗浄と呼ばれる本格的な衛生処置を急いで行います。しかし、このような状況における膣洗浄の有効性は証明されていません。さらに、膣洗浄は滅菌状態で行われないため、場合によっては有害となることもあります。
女性の内性器は、感染や汚れを自ら浄化できる構造になっています。膣内の有益な微生物叢もこの浄化を促進しますが、膣洗浄によってこれらの微生物叢が洗い流されてしまうため、不活性状態にあった病原微生物や病原真菌が増殖する機会を与えてしまいます。最終的に、女性の内性器の感染の原因は経膣超音波検査そのものではなく、患者が医師の指示なしに実施した予防措置であったことが判明することもあります。
超音波検査と診断後に実施すべき衛生処置および医療処置は、主治医の指示に従ってください。薬の服用についても同様です。
レビュー
経膣超音波検査を受けた患者さんの意見は、婦人科疾患の診断において、通常の腹部の診断よりも経膣超音波検査の方が有益であるという点で一致しています。膣の検査によって病変を内部から観察し、臓器の損傷の程度を評価することができるため、診断はより正確になります。
医師の専門性と特殊機器の扱いにおけるスキルに大きく依存することは明らかです。十分な視界があり、時間制限のない状況では、資格のない医師でさえミスを犯す可能性があります。もちろん、検査の実施時期の不正確な設定も、ある程度影響する可能性があります。個々の病態に特化した検査を行う必要がある場合、月経周期の特定の時期が指定されるのは当然のことです。
女性たちは、この施術の利点は痛みがないことだと考えています。もちろん、多少の不快感は残るかもしれませんが、ここでは客観的な感覚よりも心理的な要因の方が大きな役割を果たします。
膀胱が満たされた状態で腹部超音波検査を受けた経験のある方は、経膣検査中に少量の排泄物に耐える必要がないことを実感していただけるでしょう。また、冷たく滑りやすいジェルを体に塗ってもほとんど不快感がなく、膣超音波検査では塗布する必要もありません。
膣センサーを用いた超音波診断の安全性については、意見が分かれています。何よりも、このような研究は流産の危険性を恐れる妊婦を不安にさせます。しかし、実際には、初期段階では、非常に慎重かつ専門的に実施されれば、経膣超音波検査は危険をもたらさないことが示されています。
膣センサーを介した感染の脅威については、使い捨てコンドームを使用すれば完全に排除されます。医師が処置の要件を遵守せず、防護具を節約するために消毒剤による消毒に頼る場合は別です。女性が心配するのは当然です。コンドームの使用を拒否した場合、危険な感染症にかかるリスクは常に残ります。
原則として、コンドームがセンサーに装着されていないこと、検査後に疑わしい症状(下腹部の引っ張られるような痛み、膣のかゆみ)や分泌物が現れたことに関するレビューはそれほど多くありません。必要な物品(この場合はコンドーム)が不足しているために検査を拒否し、患者ケアが最善である別のクリニックに行くことができるため、注意が必要です。
検査費用に関しては、ほとんどの患者さんが安価で、非常に手頃な価格だと考えていると言えるでしょう。さらに、経膣超音波検査の結果により、診断に疑問を抱くことなく、すぐに効果的な治療を開始することができます。そして、このような診断結果に満足し、待望の妊娠という朗報を早期に得られる人がいることを考えると、その価値は倍増します。


