塗抹標本中の淋菌
記事の医療専門家
最後に見直したもの: 07.07.2025
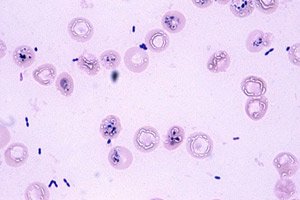
通常、生殖管分泌物の塗抹標本には淋菌(Neisseria gonorrhoeae)は検出されません。この感染性病原体は、慢性化や生殖能力の低下、さらには淋菌性敗血症の発症を伴う、泌尿生殖器系の重篤な疾患を引き起こします。塗抹標本で淋菌が検出されることは珍しくありません。これはクラミジアに次いで2番目に多い性感染症です。特に危険なのは、妊娠可能年齢の若い女性における淋菌感染症の無症候性の経過です。このカテゴリーの患者では、感染症は急速に骨盤内臓器の炎症性疾患を併発し、治療せずに放置すると不妊症につながる可能性があります。
したがって、塗抹標本で淋菌が検出された場合、感染を中和し、泌尿生殖器系を保護するために緊急の措置を講じる必要があります。つまり、治療を受ける必要があります。明らかな病気の兆候がなければ、塗抹標本を再検査することは可能ですが、このような不快な知らせを無視することは、ご自身にとって大きな負担となります。再検査で陰性の結果が出たからといって、油断する必要はありません。全く別の理由で抗菌薬を使用した場合、検査前に消毒液で体を洗ったり、トイレに行ったりすることで、検査結果が影響を受ける可能性があります。いずれの場合も、適切な医師の診察を受けることが必須です。
どうやって感染するのでしょうか?
感染経路として最も可能性が高いのは、性器、肛門、オーラルセックス、ペッティングなど、あらゆる形態の無防備な性行為です(感染した性器からの分泌物が粘膜に触れるだけで感染します。感染した分泌物が付着した手が性器に触れることで感染します)。垂直感染、つまり出産時に感染した母親から子供へ感染する経路も、高い感染リスクを伴います。
淋病は病原体が非常に不安定で、外部環境ですぐに死滅するため、日常生活を通じて感染することはほとんどありません。しかし、この感染経路を完全に排除することは不可能です。ただし、一般的に受け入れられている衛生基準を完全に無視すること、例えば、バスタオルやウォッシュクロスを一枚使い、乾くまで待たずに使用することは必要です。女性はこの方法で病原体に感染するリスクが高くなります。女性の場合、感染したパートナーとの無防備な性行為によって感染する確率は一般的に85%ですが、男性の場合は30~40%です。これは、性器の構造における解剖学的差異によって促進されます。
淋菌とトリコモナス、そして他の病原微生物が混在する混合感染は一般的であり、単独感染よりもさらに一般的です。同時に、トリコモナス感染の危険性は、その移動性と他の病原体、特に淋菌を運び、より深部の臓器にまで拡散させる能力にあると考える研究者もいます。このような症例では症状が分かりにくい場合がありますが、臨床検査(膣分泌物(尿道分泌物)の塗抹標本、細菌叢の培養、そしてより現代的な検査方法であるポリメラーゼ連鎖反応(PCR)検査や抗体検査)によって、診断の全体像を把握することができます。
経験からわかるように、炎症はほとんどの場合、感染性病原体が最初に侵入した部位で発生します。女性における性器接触時の感染は、主に尿道および尿道傍管、バルトリン腺、膣入口、子宮頸部、肛門に局在します。淋菌が膣壁に直接侵入する(膣炎)は、妊婦でより多く発生します。この期間中、これらの感染性病原体による損傷を受けにくい多層扁平上皮が、ホルモンの変化により構造変化を起こすためです。上行性淋病では、卵管、子宮、卵巣が感染します。より強い性別の代表者では、すべてがより単純です - 主な炎症は尿道に局在します。
性器外の淋菌感染症は口腔粘膜および眼の結膜に局在します。
極めてまれではあるが、病原体が血管やリンパ管を通じて移動し、他の臓器に局在する可能性もあります(転移型)。
この病気はどのように発現するのでしょうか?
女性の淋菌塗抹標本は、婦人科検診による予防検診の結果、不快な驚きとなる可能性があります。女性の場合、研究用の生体材料は膣、子宮頸管、尿道の粘膜から採取されます。必要に応じて、直腸、咽頭後壁、扁桃腺、口腔内の微生物叢を検査することもできます。
淋病の患者のほとんど(約70%)では、無症状または軽度の症状が見られます。平均的には感染後3~5日以内に症状が現れますが、潜伏期が2週間続く場合もあります。主な症状は、排尿困難(排尿困難)と黄白色の膣分泌物です。
この症状は、下腹部の恥骨上部または側腹部にしつこい痛みを伴うことがあります。子宮、付属器、骨盤腹膜部に感染が進むと、粘液膿性の分泌物に血の筋が見られ、月経周期が乱れます。子宮は痛み、触診では子宮の腫大と軟化が認められます。付属器は膿で詰まる場合があり、医師は触診で腫瘍と誤診することがあります。腹膜が炎症を起こし、腹膜炎を発症する危険性が高まります。
このような症状の出現は、淋菌感染の存在を直接示すものではありませんが、検査の理由となるはずです。
感染した女性の約3分の1は急性疾患を呈し、多量の膿性分泌物、外性器のかゆみと腫れ、下腹部痛、頻尿、激しい不快感を伴い、時には高熱(38.5~40℃)を伴うこともあります。女性が自己治療を決意し、抗生物質を服用した場合、一時的な緩和は得られ、急性症状は消失しますが、感染が持続し、慢性化し、いつか予期せぬ重篤な合併症を呈する可能性が高くなります。
女性の淋菌が偶然に検出された場合、その女性が感染しており、淋菌の保菌者であることを意味します。症状がないことは必ずしも健康状態を意味するわけではありません。膣と子宮頸管の微生物叢に病理学的変化が生じ、時間の経過とともに泌尿生殖器系の様々な臓器に影響を及ぼします。慢性感染は不可逆的な結果をもたらします。例えば、卵管閉塞、持続的な不妊症、子宮外妊娠の発生、その他の臓器や器官系への影響などが挙げられます。比較的まれではあるものの、重篤な合併症である淋菌性敗血症は死に至る可能性があります。
男性の淋病は、通常、淋病性尿道炎の顕著な症状を呈します。尿道から膿性の分泌物(次第に量が増え、尿道出口は充血し浮腫状)、排尿時の不快感(灼熱感)、そして後にこの症状が後尿道に広がると、頻尿、残尿感、その他の不快な症状が現れ、多くの場合、男性は医師の診察を受けます。研究用の生物学的サンプルは、特殊な滅菌プローブを尿道に挿入して採取されます。検査の前に、患者の前立腺と尿道をマッサージします。
男性において、無症状の経過をたどる塗抹標本で偶然淋菌が検出されることは極めて稀ですが、このような患者は複数の感染源となります。さらに、このような患者群は、自己治癒を試みる患者や単に病気を放置する患者と同様に、性感染症、前立腺炎、不妊症、インポテンツなどの患者を補充する予備軍となります。慢性淋病を放置すると、瘢痕形成や尿道狭窄を引き起こし、膀胱を完全に空にできなくなる可能性があります。
したがって、男性が少量のおりもので下着にシミができたり、朝に尿道の出口が少しくっついてしまったり、尿が濁っていたり、排尿時に軽い不快感を感じたりする場合は、すぐに検査を受ける必要があります。検査中の不快感は、進行した病気の症状とは比べものになりません。
妊婦の淋菌塗抹標本は、強制除菌の対象となります。患者は妊娠前および妊娠中に感染していた可能性があります。感染が潜伏期であった場合、妊娠が増悪を引き起こした可能性があります。感染した妊婦の大多数は、泌尿生殖器系の下部に慢性的な損傷を患っています。妊娠中は、淋菌塗抹標本が申請時と産休前の2回検査されます。女性が淋病の疑いで自ら医療機関を受診することは極めて稀で、症状が顕著な急性疾患の際、または重篤な合併症の増悪時にのみ受診します。妊婦の感染中に急性型の炎症プロセスが起こると、慢性淋病の場合よりも顕著な症状が伴います。
妊婦が感染すると、母親自身と新生児に深刻な健康問題を引き起こす可能性があります。多くの場合、母親の感染した産道を通過する際に新生児が感染し、男女ともに肩甲骨裂孔炎(いんこうれんこうえん)を発症して失明に至ることがあります。女児の場合は性器が感染し、新生児淋菌性外陰膣炎を引き起こすこともあります。また、母親の淋菌感染症によって新生児敗血症が発生することもあります。
女性にとって、この病気は妊娠中の合併症、早産、胎児死亡といった様々なリスクを伴います。慢性上行性淋病の場合、習慣性流産を呈するケースも少なくありません。
出産は子宮の内口を越えて感染が広がる誘発要因となります。
したがって、塗抹標本で淋菌が検出された場合、性別を問わず患者は淋病と診断されます。この病気は性病専門医による迅速な治療が必要です。そうでなければ、非常に悲惨な結果を招く可能性があります。淋菌は、泌尿生殖器系だけでなく、リンパ系および血行系を通じて、関節、筋骨格組織、さらには肝臓、心臓、脳にも影響を及ぼす可能性があります。
処理
急性淋病は最も治療が容易です。病気が慢性化した場合、治療はより長く、段階を踏む必要がありますが、患者がすべての医学的指示に従い、改善の兆候が現れたときに治療を中止しなければ、感染を根絶することは十分に可能です。
淋菌は抗生物質に感受性があります。以前はペニシリン系抗生物質が淋菌の除菌に使用されていました。現代の病原菌はこの薬剤群に対する耐性を獲得しているため、フルオロキノロン系およびセファロスポリン系の抗生物質が処方されることが多くなっています。淋菌感染症の治療における基本原則は、検出された淋菌が感受性を持つ薬剤を選択し、除菌に十分な単回投与量と継続投与量を選択することです。
近年、トリコモナス症などの複合感染がますます増加しています。これらの寄生虫は抗生物質に反応せず、抗生物質はトリコモナスの細胞質膜を透過しません。これらの寄生虫との複合感染の場合、寄生虫に貪食された淋菌は治療後もトリコモナスの体内に保持され、淋菌感染症の再発の原因となる可能性があります。したがって、この場合は複合的な治療が必要となります。
治療コースを早期に中断することは認められません。症状がなくても淋菌は体内に残り、以前使用した薬剤に対する耐性を獲得する可能性があり、その後再発した場合、淋菌を根絶することはほぼ不可能となるためです。治療コース終了後は、徹底的な検査が必須です。治療成功の基準は、感染症状がないこと、および尿道、子宮頸管、肛門からの塗抹標本に淋菌が認められないことです。
感染者のすべての性的パートナーは検査を受けなければなりません。両親のいずれかの淋菌が塗抹標本で検出された場合、女児も検査の対象となります。
患者とその親族は個人衛生の規則を守らなければなりません。
患者は治療中は水分を十分に摂り、辛い食べ物やアルコール飲料を避け、身体活動を制限し、プールやサウナに行くことやオープンウォーターでの水泳を避けるようにアドバイスされます。
感染後も免疫は発達しないため、何度でも感染する可能性があります。感染を防ぐ最も確実な方法は、バリア避妊(コンドームの使用)です。
無防備な性行為後の感染リスクを軽減するには、以下の対策が有効です。膀胱をすぐに空にし、洗濯用石鹸、ミラミスチンやクロルヘキシジンなどの消毒剤を使用して外性器を洗う。これらの方法は性行為後2時間以内に実施できますが、感染を完全に防ぐことは保証されず、無防備な性行為から時間が経つにつれて効果は飛躍的に低下します。性器の構造が異なるため、これらの対策は男性の方が効果的です。



 [
[