小児難聴の診断
記事の医療専門家
最後に見直したもの: 07.07.2025
成人の難聴や聴覚障害の検出は非常に簡単です。使用される方法のほとんどは、特定の音調や周波数の音、そして音叉やヘッドフォンを通して発せられる音声に対する被験者の反応に基づいています。これらの主観的反応から得られる曲線は、聴覚機能の状態を特徴づけます。しかし、これらのいわゆる心理物理学的方法は、4~5歳までの子供には適用できません。それより若い年齢の子供は、原則として正しい答えを出すことができません。一方、難聴は子供の言語機能と知能の発達に最も密接に関連しているため、まさにこの年齢、そしてさらに若い年齢において、早急に検出する必要があります。
聴覚障害の80%は1~2歳の子供に発症することが知られています。主な問題は、難聴の診断が遅れると、適切な治療が受けられなくなり、結果としてリハビリテーションが遅れ、子供の言語発達が遅れてしまうことです。現代の聴覚障害教育と補聴器の概念は、早期の訓練開始を前提としています。最適な年齢は1~1.5歳と考えられていますが、この時期を逃してしまうと(3人に1人の子供がそうであるように)、言語教育がはるかに困難になり、子供が聾唖になる可能性が高くなります。この多面的な問題において、最も重要な課題の一つは難聴の早期診断であり、これは小児科医と耳鼻咽喉科医の専門分野です。最近まで、この課題はほぼ解決不可能な問題でした。主な難しさは、子供の反応ではなく、意識に依存しない他の基準に基づいて客観的な検査を実施する必要があることにあります。
無条件応答法
そのような方法の最初のグループは単純ですが、残念ながら非常に不正確です。聴覚は、音刺激に対する無条件反射の発生に基づいて決定されます。さまざまな反応(心拍数、脈拍数の増加、呼吸運動、運動および栄養反応)に基づいて、子供が聞こえるかどうかが間接的に判断されます。いくつかの科学的研究によると、妊娠約20週の胎児でさえ、心臓の収縮のリズムを変えることで音に反応します。胎児が音声帯域の周波数をよりよく聞き取ることを示唆する非常に興味深いデータです。これに基づいて、母親の発話に対する胎児の可能性のある反応と、妊娠中の子供の精神的感情的状態の発達の始まりについて結論が導き出されます。
無条件反応法を用いる主な対象は新生児と乳児です。聴覚のある子供は出生直後、つまり生後数分で音に反応するはずです。この調査にはさまざまな音源が使用されます。騒音計で事前に調整された音を出すおもちゃ、ガラガラ、楽器、簡単な装置(音響反応計)、時には狭帯域および広帯域の騒音などです。音の強さは異なりますが、一般的な原則として、子供の年齢が上がるほど、反応を検出するために必要な音の強さは低くなります。したがって、3か月では75dB、6か月では60dB、9か月では40〜45dBの強さで聴覚のある子供に反応を引き起こすのに十分です。この方法を実施し、結果を正しく解釈することは非常に重要です。調査は授乳の1〜2時間前に行う必要があります。それ以降は音への反応が低下するためです。運動反応は音ではなく、医師の接近や手の動きに対する誤反応である可能性があるため、毎回少し間を置く必要があります。偽陽性反応を排除するために、2回または3回同じ反応があれば信頼できるとみなすことができます。聴力検査用に特別に装備されたベビーベッドを使用することで、無条件反応の判定における多くの誤りを排除できます。
最も一般的で研究されている無条件反応の種類は、蝸牛眼瞼反射(音に対する瞬き)と蝸牛乳頭反射(瞳孔散大)、運動定位反射、吸啜反射の抑制リズムの乱れです。血管内腔の変化(プレチスモグラフィー)、心拍リズム(ECG)など、一部の反応は客観的に記録できます。この方法群の利点は何でしょうか?これらはシンプルで、どのような状況でもアクセスできるため、新生児科医や小児科医の診療で広く使用できます。しかし、欠点も考慮する必要があります。まず、主に片側難聴の場合、偽陽性反応を排除するために、高い音の強度と研究規則の厳格な遵守が必要です。したがって、1つの質問のみを明確にすることができます。子供は聞こえているのでしょうか(難聴の程度や性質を特徴付けることなく)。これは非常に重要ですが。この技術を使用すると、音源の位置を特定する能力を判定することができます。この能力は通常、生後 3 ~ 4 か月ほどで子どもに発達します。
無条件反射法は、特にリスクグループにおいて、スクリーニング診断のための実務において広く活用されています。可能であれば、産科病院のすべての新生児および乳児は、このような検査と診察を受けるべきですが、必須とされるのは、いわゆる難聴および聴覚障害のリスクグループのみです。リスクグループには以下が含まれます。
- 妊娠中の胎児の聴覚機能に影響を与える原因(先天性難聴および聾)、中毒症、流産および早産の脅威、母親と胎児のRh不一致、腎症、子宮腫瘍、妊娠中の母体疾患、主に風疹、インフルエンザ、耳毒性薬による治療。
- 病的な出産:早産、急速出産、鉗子分娩、帝王切開、部分的胎盤剥離などによる遷延出産。
- 新生児期早期の病理:新生児溶血性疾患、未熟性、先天性奇形などに伴う高ビリルビン血症。
- 乳児期および幼児期におけるリスク要因には、過去の敗血症、出産後の発熱、ウイルス感染症(風疹、水痘、麻疹、おたふく風邪、インフルエンザ)、髄膜脳炎、ワクチン接種後の合併症、耳の炎症性疾患、外傷性脳損傷、耳毒性薬による治療などがあります。
母体の病歴
遺伝性難聴が疑われる乳児の聴覚状態の初期評価において、母親の病歴は重要な役割を果たします。生後4ヶ月未満の乳児の両親への問診では、眠っている乳児が突然の大きな音で目を覚ましたり、びくっとしたり泣いたりするかどうかを確認します。この年齢では、モロー反射が典型的に見られます。この反射は、強い音刺激によって腕を広げたり閉じたりする(握りこぶし反射)、脚を伸ばすといった形で現れます。
聴覚障害のおおよその検出には、一定のリズム(嚥下と同様のリズム)で起こる生来の吸啜反射が使用されます。音にさらされたときのこのリズムの変化は、通常、母親によって検出され、これは子供に聴覚があることを示します。もちろん、これらの定位反射はすべて、親によってより適切に判断されます。これらの反射は急速に消失する特徴があり、これは、頻繁に繰り返すと反射が再現されなくなる可能性があることを意味します。通常、4〜7か月の子供は、音源の方に向きを変えようとします。つまり、すでに音源の位置を特定しています。7か月で、特定の音を区別し、音源が見えなくても反応し、12か月までには、言語応答(クーイング)の試みが始まります。
リスク要因は、難聴の早期診断、ひいては治療や聴覚障害教育の開始において極めて重要な役割を果たします。新生児の難聴や聾唖は平均0.3%に認められますが、リスクグループではその割合が約5倍に増加することに留意する必要があります。
条件反射反応法
2つ目の方法は、条件反射反応を利用するものです。そのためには、まず音だけでなく、音を強化する別の刺激に対する定位反応を発達させる必要があります。例えば、授乳と大きな音(例えばベル)を組み合わせると、10~12日後には吸啜反射は音に反応した場合にのみ生じるようになります。
このパターンに基づく方法は数多くありますが、強化の性質が異なるだけです。痛みを伴う刺激が強化として用いられる場合もあります。例えば、音と注射、あるいは顔面に向けた強い気流を組み合わせるなどです。このような音による強化刺激は防御反応(非常に安定)を引き起こし、主に成人の悪化を判定するために用いられますが、人道的理由から小児には使用できません。この点に関して、小児では条件反射法の修正版が用いられますが、これは防御反応ではなく、むしろ肯定的な感情と小児の自然な興味に基づいています。このような強化として食物(キャンディー、ナッツなど)が用いられる場合もありますが、これは無害ではありません。特に、異なる周波数に対する反射を発達させる必要がある場合、反復回数が多いほど危険です。そのため、この方法はサーカスで訓練された動物により適しています。現在、臨床で主に用いられている方法は、小児の自然な好奇心を強化として用いる遊び聴力検査です。このような場合、音刺激は、写真、スライド、ビデオ、動くおもちゃ(鉄道など)などの表示と組み合わされます。
方法:子供を防音・隔離された部屋に入れます。検査する耳には、何らかの音源(聴力計)に接続されたイヤホンを装着します。医師と録音機器は部屋の外にあります。検査開始時に、高強度の音が耳に再生されます。子供は事前にその音を聞いておく必要があります。子供の手はボタンの上に置かれ、母親または介助者が音の合図とともにボタンを押します。数回の練習の後、子供は通常、音とボタンの組み合わせが画像の変更またはビデオフィルムの継続、つまりゲームの継続につながることを学びます。そして、音が鳴ると、自分でボタンを押します。
徐々に、発せられる音の強さは弱まります。このように、条件反射反応によって以下のことを識別できるようになります。
- 片側難聴;
- 知覚の閾値を決定する;
- 聴覚機能障害の周波数特性を提供します。
これらの方法を用いた聴力検査には、お子様の一定の知性と理解力が必要です。また、ご両親とのコミュニケーション能力、医師の資格、そしてお子様への適切なアプローチも大きく影響します。しかし、多くの場合、3歳から聴力検査を実施し、聴覚機能の状態を完全に把握することが可能であるため、これらの努力は正当化されます。
聴覚機能を研究する客観的な方法
聴覚機能を研究する客観的な方法には、音響インピーダンス、つまり音伝導装置が音波に対して提供する抵抗を測定することが含まれます。通常の状態では、音響インピーダンスは最小です。800〜1000 Hzの周波数では、ほぼすべての音エネルギーが抵抗なく内耳に到達し、音響インピーダンスはゼロになります(ティンパノグラムA)。ただし、鼓膜、耳小骨、迷路窓などの構造の可動性の低下に関連する病状では、音エネルギーの一部が反射されます。これは、音響インピーダンスの大きさを変える基準と考えられています。インピーダンスメーターセンサーを外耳道に密閉して挿入し、一定の周波数と強度の音(プロービング)を密閉空洞に送り込みます。
検査には、ティンパノメトリー、静的コンプライアンス、音響反射閾値の3種類があります。最初の検査では、鼓膜の可動性と中耳腔内の圧力を把握し、2番目の検査では耳小骨連鎖の硬さを判別し、3番目の検査では中耳筋の収縮に基づいて、音伝導器官の損傷と音知覚器官の損傷を判別します。音響インピーダンス測定で得られたデータは、ティンパノグラム上に異なる曲線として記録されます。
音響インピーダンス測定
小児期に音響インピーダンス測定を行う際には、考慮すべき点がいくつかあります。生後1ヶ月の乳児では、次の授乳後の比較的深い睡眠中に検査を実施できるため、大きな困難はありません。この年齢における主な特徴は、音響反射が頻繁に消失することです。ティンパノメトリー曲線は非常に明瞭に記録されますが、ティンパノグラムの振幅には大きな広がりが見られ、時には2つのピークを持つこともあります。音響反射は生後約1.5~3ヶ月で判定できます。ただし、深い睡眠状態であっても、乳児は頻繁に嚥下運動を行うため、記録がアーチファクトによって歪む可能性があることを考慮する必要があります。そのため、十分な信頼性を得るためには、検査を繰り返す必要があります。また、外耳道壁のコンプライアンスや、泣き声や泣き声による耳管のサイズの変化によって、音響インピーダンス測定に誤差が生じる可能性も考慮する必要があります。もちろん、これらの症例では麻酔を使用することは可能ですが、これにより聴神経反射の閾値が上昇します。ティンパノグラムは生後7ヶ月から信頼できるものとなり、耳管の機能に関する信頼できる情報を提供してくれると考えられます。
一般的に、音響インピーダンス測定法は、乳児や幼児の聴力を客観的に検査するための有用な方法です。
耳介後筋の電位を記録する方法にもいくつかの利点があります。この方法を使用すると、鎮静剤を使用せずに、主に100Hzまでの低周波数での聴力損失を判定できます。
コンピュータ聴力測定法を用いて聴覚誘発電位を客観的に測定する方法の開発と臨床応用は、小児聴覚研究に真の革命をもたらしました。20世紀初頭、脳波測定法の発見により、音刺激(刺激)に対する電気反応(誘発聴覚電位)が、蝸牛、らせん神経節、脳幹核、大脳皮質といった音響分析器の様々な部位で発生することが明らかになっていました。しかし、反応波の振幅が非常に小さく、脳の定常電気活動(ベータ波、アルファ波、ガンマ波)の振幅よりも小さかったため、これらの反応を記録することはできませんでした。
電子計算技術が医療現場に導入されて初めて、一連の音刺激に対する個々の些細な反応を機械のメモリに蓄積し、それらを合計(総電位)することが可能になりました。客観的コンピュータ聴力検査でも同様の原理が用いられています。クリック音という形で複数の音刺激を耳に送り込むと、機械はそれらの反応を記憶・合計し(もちろん、子供が聞き取れる場合)、全体的な結果を曲線の形で提示します。客観的コンピュータ聴力検査では、妊娠20週以上の胎児を含む、あらゆる年齢の聴力検査が可能です。
蝸電図検査
難聴の原因となる音響分析装置の損傷の位置を把握するために(局所診断)、さまざまな方法が使用されます。蝸牛とらせん神経節の電気的活動を測定するには、電気蝸牛図法が使用されます。電気的応答を記録する電極は、外耳道の壁の領域または鼓膜上に設置されます。これは簡単で安全な手順ですが、蝸牛が電極からかなり離れているため、記録される電位は非常に弱くなります。必要に応じて、鼓膜に電極を刺し、蝸牛の近くの鼓室の隆起壁、つまり電位発生場所に直接配置します。この場合、測定ははるかに簡単ですが、このような経鼓室ECOGは小児科の診療では広く使用されていません。鼓膜の自然穿孔の存在は、状況を大幅に容易にします。 ECOGは非常に正確な検査法で、聴力閾値の概算が可能で、伝音性難聴と感音性難聴の鑑別診断に役立ちます。7~8歳までは全身麻酔下で、それより年齢が高い場合は局所麻酔下で検査します。
このように、ECOGは蝸牛の毛器官と螺旋神経節の状態を把握する機会を提供します。音響分析器の深部領域の状態は、短潜時、中潜時、および長潜時の聴覚誘発電位を測定することで検査されます。各領域への音刺激に対する反応は、時間的に少し遅れて現れます。つまり、それぞれに長短の潜伏期があるということです。当然のことながら、大脳皮質からの反応は最後に起こり、長潜時の電位がまさにその特徴です。これらの電位は、十分な持続時間を持つ音信号に反応して再現され、音色も異なります。
短潜時幹電位の潜伏期は1.5~50 mg/s、皮質では50~300 mg/sです。音源はクリック音または音色を持たない短い音の小包で、ヘッドフォンや骨振動器を通して供給されます。自由音場でスピーカーを使って研究することも可能です。能動電極は乳様突起上に置かれるか、葉に取り付けられるか、頭蓋骨の任意の点に固定されます。研究は防音および電気的に遮蔽された部屋で、3歳未満の子供を対象に、子供の体重に相当する用量のジアゼパム(レラニウム)または2%抱水クロラール溶液を直腸に投与した後、薬物誘発性睡眠状態で実施されます。研究は横臥位で平均30~60分間続けられます。
研究の結果、最大7つの正と負のピークを含む曲線が記録されました。それぞれのピークは、音響分析器の特定の部分の状態を反映していると考えられています。Iは聴神経、II-IIIは蝸牛神経核、台形体、上オリーブ、IV-Vは外側ループと上丘、VI-VIIは内膝状体です。
もちろん、短潜時聴性誘発電位反応は、成人の聴覚検査だけでなく、各年齢層においても大きなばらつきがあります。長潜時聴性誘発電位反応についても同様であり、小児の聴力状態と病変の位置を正確に把握するには、多くの要因を考慮する必要があります。
聴覚機能を決定する電気生理学的方法は、新生児、乳児、幼児期の聴覚の研究において依然として最も重要であり、時には唯一の選択肢であり、現在、医療機関でますます普及しつつあります。
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
アコースティックエミッション
つい最近、小児聴覚研究の実践に新たな手法が導入されました。それは、蝸牛の遅延誘発音響放出(AE)の記録です。これは蝸牛から発生する極めて微弱な音の振動で、高感度・低ノイズのマイクロフォンを用いて外耳道で記録することができます。これは本質的に、耳に送られた音の「反響」です。AEはコルチ器の外有毛細胞の機能的能力を反映しています。この方法は非常に簡便で、生後3~4日目から集団聴力検査に用いることができ、検査時間は数分で、感度も非常に高いです。
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
ささやき声と話し言葉の聴覚の研究
4~5歳以降の年齢の高い小児では、成人と同じ方法で聴力を検査します。しかし、この場合でも、小児期特有の特徴を考慮する必要があります。
このように、ささやき声と話し言葉による聴力検査は非常に簡単ですが、子どもの聴覚機能の状態を正しく判断するためには、正確な実施規則に従う必要があります。この検査法の知識は小児科医にとって特に重要です。なぜなら、この検査法は単独で実施でき、難聴の検出は専門医への紹介の根拠となるからです。さらに、この検査法を用いる際には、子どもの心理的特性のいくつかを考慮する必要があります。
まず第一に、医師と子どもの間に信頼関係を築くことが非常に重要です。そうでなければ、子どもは質問に答えようとしません。親のどちらかが参加して、対話をゲームのようにするのが良いでしょう。まずは子どもに話しかけ、ある程度興味を持たせることができます。例えば、「今から私が言うことを、とても小さな声で聞いてくれるかな?」と尋ねるなどです。通常、子どもは言葉を繰り返すことができれば心から喜び、診察に積極的に参加します。逆に、一度で聞き取れない場合は、動揺したり、自分の殻に閉じこもったりします。そのため、子どもの診察はまず近距離から始め、その後距離を延ばしていく必要があります。もう片方の耳は、聞き過ぎを防ぐために通常は耳栓で覆います。大人の場合は、専用のガラガラを使うだけで簡単です。子どもはガラガラを使うと恐怖を感じることが多いため、耳珠を押さえたり撫でたりすることで耳栓をします。これは親が行うのがよいでしょう。繰り返しに用いる単語は恣意的なものではありません。通常、高音の音素が優勢であれば、より遠くからでもよく聞こえるからです。この観点から、音調の特徴に基づいて単語をグループ化し、子供の興味と知能を考慮して選択した特別な表を使用することをお勧めします。
聴覚の鋭さは、これらの単語がどの程度の距離から確実に聞き取れるかによって決まります(ささやき声で高音の場合は最大20メートル、低音の場合は6メートル以上)。単語は、通常の呼気後に肺に残っている予備の空気のおかげで発音されます。これにより、ほぼ一定の音の強さが何度も確保され、完全に繰り返されるまで繰り返し発音されます。
低音と高音を主体とする単語の表を用いたささやき声や話し言葉による聴力検査は、医師に音伝導器官および音知覚器官の損傷の鑑別診断を行う機会を既に提供しています。小児科医にとって非常に扱いやすい音叉を用いた聴力検査は、大きな可能性を提供します。音叉は18世紀初頭に楽器として発明されました。純粋な低音または高音の音源です。古典的な音叉セットは、16~20,000 Hzの可聴音域全体にわたる聴力を検査することを可能にします。しかし、実用的には、低周波用と高周波用の2つの音叉を使用すれば十分です。低周波用の音叉は、空気を通した聴力(通気性)と、乳様突起に当てて骨を通した聴力(骨伝導)を検査するために使用されます。高周波用の音叉は、空気を通した聴力の判定にのみ使用されます。これは、気導が通常骨導の2倍の長さであるため、検査中に低振幅の高周波音が子供の頭を回り込みやすく、もう一方の耳に入ってしまう(もう一方の耳で再び聞く)ためです。高周波音叉を用いた骨伝導検査では、偽陽性の結果が出ることがあります。4~5歳になると、子供は自分が何を求められているのかをよく理解し、通常は信頼できる答えを出します。音叉は、枝を握ったり軽く叩いたりすることで動き始め、音の持続時間は音叉パスポートのデータによって決まります。検査中は、音叉の両方の枝を耳介の平面に配置し、順応を排除するために、時々音叉を耳から離し、再び耳に戻します。低音の音叉の知覚持続時間の減少は、高音の音伝導の障害、つまり耳鳴りを示しています。これは医師が下すことができる重要な結論です。しかし、音叉(T)を使用して空気と骨を通してそれを感知すると、この点での私たちの能力は大幅に拡張されます。
空気伝導と骨伝導の複雑な関係をより深く理解するためには、次の点を覚えておく必要があります。子供が空気伝導中に音を聞き取りにくい場合、その原因は2つ考えられます。1つ目は、音伝導を妨げる疾患(耳垢栓塞、鼓膜穿孔、耳小骨連鎖断裂など)がある場合です。一方、音伝導器官が正常で音を良好に伝導し、受容器細胞のみが損傷している場合(2つ目の可能性)でも、結果は同じです。つまり、子供の聴力は低下し、空気伝導が短くなります。
したがって、空気伝導の低下は、音伝導装置または音知覚装置の損傷を示している可能性があります。
骨伝導の場合は状況が異なります。骨伝導の低下を伴う疾患は事実上存在しないため、骨伝導の短縮は音知覚器官の損傷とのみ関連しています。したがって、骨伝導の値は受容器機能の状態の特性です。これらの概念に基づくと、空気伝導と骨伝導を比較するリンネ実験を容易に理解できます。通常、子供は空気伝導を骨伝導の約2倍の速さで聞きます。たとえば、空気伝導では40秒、骨伝導では20秒の場合、これは正のリンネと呼ばれます。空気伝導の知覚が(たとえば30秒)短縮しながらも骨伝導の知覚は維持されている(またはいくらか延長している)場合、音知覚器官の損傷を示します(リンネは負になります)。骨伝導と空気伝導の同時短縮は、音知覚器官の疾患を示します(リンネは正のままです)。シュヴァーバッハ実験も理解しやすくなりました。これは、小児と医師の骨伝導を比較する実験です(もちろん、医師の聴力が正常であることが前提です)。「短縮された」シュヴァーバッハ実験は、音を知覚する器官の損傷を示唆しています。これらの実験は小児科医が容易に実施でき、小児の将来の聴力状態に関する根本的に重要な情報を提供することができます。
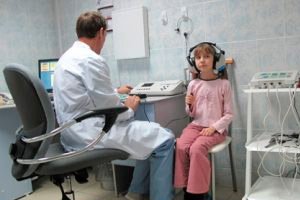
純音閾値聴力検査
音閾値聴力検査は、成人の聴力検査の主な方法です。小児期には、5歳頃から使用できます。聴力検査の目的は、閾値、つまり患者が知覚する最小の音の強さを決定することです。これらの検査は、可聴周波数範囲全体(通常125~8000 Hz)にわたって実施することができ、被験者の反応の結果として、各耳の聴力損失の完全な定量的特性(dB単位)および定性的な特性(Hz単位)を個別に取得できます。これらのデータは、曲線(オージオグラム)の形でグラフに記録されます。この検査は、防音室または静かな部屋で、専用の機器(オージオメーター)を使用して実施するのが最適です。目的(実用、研究)に応じて、検査の複雑さはさまざまです。応用的なタスクには、スクリーニング、総合診療科、臨床用の聴力計を使用した検査で十分です。これらの聴力計は、骨伝導と気導の判定に使用されます。
もちろん、防音室(これは残念なことですが、残念ながら一般的に受け入れられている用語です)に入れられた子供が落ち着いて行動するのは良いことです。しかし、必ずしもそうとは限りません。むしろ、恐怖を伴っている場合が多いのです。そのため、親か介助者と一緒に入れる方が良いでしょう。聴力検査を行う部屋は、家庭的な雰囲気で、絵やおもちゃなどを置いておくべきです。場合によっては、複数の子供を同時に聴力検査にかけることが推奨されます。そうすることで、子供は落ち着くからです。
聴力検査は朝食直後の午前中に行うのが最適です。検査は通常、聴力の良い方の耳の聴力測定から始まります。しかし、気まぐれな重度の難聴を持つ小児の場合は、聴力の悪い方の耳を最初に検査する必要がある場合もあります。成人の場合、聴力検査は閾値下の小さな音から始めます。小児の場合は、検査の内容を理解しやすいように、最初は強い音を出し、徐々に閾値まで音を弱めていくのがよいでしょう。
気導閾値は、ヘッドホンから音を流すことで判定します。骨導を検査する際は、特殊な振動子を乳様突起に当てます。骨導の正確な判定は、音が頭蓋骨を通って両迷路に到達し、一部の音は外耳道にも入るため、複雑です。聴力に大きな差があると、よく聞こえる方の耳とのクロスリスニングが発生し、医師が誤ったデータを受け取る可能性があります。これを防ぐため、よく聞こえる方の耳は、特別に供給された強いノイズでマスキングするかのように、音を消します。これは、子供の聴力の全体像を歪める重大な診断エラーを排除するために行う必要があります。音響聴力検査で得られたデータは、一般的に受け入れられている記号を使用して聴力図に記録されます。右耳(ooo)、左耳(xxx)、実線は気導、点線は骨導です。
小児期においては、必要に応じて、音調聴力検査に加えて、閾値上聴力検査、言語聴力検査、超音波聴力検査などの検査も行うことができます。
音聴力検査では、難聴者が聞き取り始める最も弱い音を測定します。音を徐々に大きくしていくと、ほとんどの患者は同じように徐々に知覚が増していくことに気づきます。しかし、あるレベルで突然、音量が急激に増加する患者もいます。例えば、難聴者と話している時、よくフレーズを繰り返してもらうように頼むのですが、突然、少し声を上げて「そんなに大声で言わなくてもいいですよ。とにかく全部聞こえますから」と言うのです。つまり、このような患者は音量が急激に増加し、この現象は「急激な音量増加」と呼ばれます。この現象は蝸牛の毛器に局所的な損傷がある患者に発生します。これは診断上非常に重要であり、補聴器を選択する際には特に考慮する必要があります。最新の聴力検査器は通常、閾値上テストを実施できるようになっています。
言語聴力検査
語音聴力検査は、ささやき声と話し言葉を用いた高度な研究方法です。その優れた点は、研究の性質にあります。結局のところ、語音知覚は子供の知的発達にとって重要な要素の一つです。そのため、語音聴力検査は、聴覚障害児の教育における予後予測法、聴力改善手術、補聴器の選択、再教育などにおいて、広く応用されています。
個々の単語またはフレーズは、ヘッドホンまたは室内に設置されたスピーカー(自由音場)を介してテープレコーダーから送信されます。子供は送信されたテキストをマイクに向かって復唱し、医師はその応答を記録します。通常、以下のパラメータが決定されます:音の検出閾値(dB)、初期音声明瞭度閾値(25dBの音量で20%の単語が正常)、通常45dBで100%の単語が理解されます。既に述べたように、テープレコーダーには、音響的に均一な音から選択されたいくつかの単語またはフレーズを含む音声表が記録されます。
これらの表は、難聴児や聾唖児の聴力検査には必ずしも適用できません。なぜなら、これらの児童は語彙力が著しく乏しいからです。これらの児童のために、難聴児でも理解しやすいように特別に選定された辞書と語句集が用意されています。
したがって、言語聴力検査は、ささやき声や話し声の従来の研究に比べて、研究者のテキストと言葉遣いが一定であること、音声の音量を調整できること、聴力損失をメートルではなくデシベルで判定できることなどの利点があります。
場合によっては、6~7歳を過ぎてから超音波聴力検査を行うこともあります。ロシアの科学者による研究によると、耳は20,000Hzまでの可聴スペクトル範囲だけでなく、それよりはるかに高い音も骨を通してのみ認識することが示されています。通常の聴力検査では検出されない蝸牛のこのような予備力が保たれていることは、補聴器や聴力改善手術(耳硬化療法)の見込みがあることを示しています。ほとんどの子供にとって、聴力の上限は200kHzではなく、150kHzです。
超音波検査に類似した現代の電気生理学的聴覚検査法は、耳鼻咽喉科だけでなく、神経科医、脳神経外科医、その他の専門医によって広く用いられています。脳幹および側頭葉の腫瘍、脳幹脳炎、側頭葉てんかんなど、頭蓋内病変の局所診断において重要な役割を果たしています。


