子宮頸部乳頭腫
記事の医療専門家
最後に見直したもの: 04.07.2025
原因 子宮頸部乳頭腫
パピローマウイルスが体内に侵入する理由はいくつか考えられます。
- パピローマウイルスのキャリアである男性との性交。この場合、性行為の方法やコンドームの有無は全く関係なく、ウイルスが体内に侵入したという事実が主な役割を果たします。つまり、キスを通してさえもウイルスが女性に感染する可能性があります。
- ウイルスは日常生活、公衆浴場、ソラリウム、プール、サウナ、ビーチなどでも感染する可能性があります。
- 感染した母親から出産した場合、新生児に感染が及ぶ可能性があります。
- アルコール、喫煙、頻繁なストレス、消化器系の不調などにより免疫力が弱まると、病気の発症と進行に好都合な状況が生まれます。
子宮頸部パピローマウイルスは外部環境でしばらく生存することができるため、他人の洗面用具、下着、タオルを使用することは推奨されません。
症状 子宮頸部乳頭腫
この病気は特徴的な症状を伴わずに発症することが多く、乳頭腫の診断は困難です。病気が進行すると、以下の症状が現れることがあります。
- 外性器領域の灼熱感;
- 局所リンパ節の腫大;
- 以前は特徴的ではなかった分泌物の出現。
乳頭腫の臨床像は、病原体の種類によって大きく異なります。例えば、尖った尖頭顆粒は通常、感染過程の急性期を示します。一方、子宮頸部の扁平乳頭腫は、上皮層の構造を破壊する慢性病変の兆候と考えられます。さらに、体の免疫防御が良好なため、感染が外部に現れない場合もあります。
婦人科検診では、病変の視覚的な兆候が明らかになることがあります。医師はどのような症状を観察できるのでしょうか?
- 子宮頸部に疣贅状の要素が出現します。また、これらの要素は交互に現れたり消えたりすることがあります。外皮上皮の色は変化しません。
- 異形成領域は腫瘍学に近い病態です。子宮頸がんとパピローマウイルスは非常に密接に関連しています。残念ながら、専門医はしばしば、治療の成功に必要な時期よりもずっと遅れて、パピローマの悪性度を検出することがあります。これは、女性が長い間、既存の病気に気づかず、医師の診察を受けないことに起因します。複雑な病変は、ランダムな予防検診で初めて発見されます。
- 子宮頸部上皮のしこりは、目に見えるだけでなく、触知することもできます。これは、尖ったコンジローマ、つまり皮膚に複数または独立した腫瘍が出現した兆候です。このようなコンジローマは、通常、ウイルス性病変の増悪期に現れます。
- 子宮頸部乳頭腫とびらんは共存することがあります。子宮頸部の表面にびらんが存在すると、ウイルス感染の活発な活動に理想的な条件が整います。びらんと乳頭腫という2つの疾患が同時に存在すると、病理が癌化する可能性が高まります。
妊娠中の子宮頸部乳頭腫
妊娠計画中に発見された乳頭腫は、悪性化のリスクに加え、妊娠中にコンジローマが再発したり、形成物が成長して出産の障害となる可能性があるため、治療する必要があります。
妊娠中にパピローマウイルスに感染すると、流産の危険にさらされる可能性があります。専門家の間では、ウイルスが胎児に影響を与え、様々な障害を引き起こすかどうかについて、依然として議論が続いています。母親から胎児へのウイルス感染率は5~80%とされているものの、その仕組みは科学的にはまだ解明されていません。最も可能性が高いのは、子宮頸部からの上行経路、あるいは分娩中の接触です。パピローマウイルスによる胎児の死は、呼吸器系の乳頭腫性病変や、外性器にイボのような形成が現れるという形で現れることがあります。この場合、自然分娩か帝王切開かは関係ありません。
興味深い事実として、妊娠中に検出されたパピローマウイルスは、ほとんどの場合、出産後に痕跡を残さずに消失します。病気の視覚的な兆候は、小さくなるか、完全に消失します。妊娠中の女性に検出されたパピローマウイルスは、通常、出産後には検出されず、いわゆる自然治癒が観察されます。
妊娠前にウイルスが検出された場合、自然治癒の割合は大幅に減少します。
どこが痛みますか?
診断 子宮頸部乳頭腫
パピローマウイルスを判定するための主な診断方法:
- 女性の婦人科検診。
- 膣鏡検査の実施
- 細胞診のための塗抹標本採取;
- 組織の組織学的分析;
- PCR。
この病気の視覚的症状は非常に特徴的であるため、簡単な婦人科検診で診断が下される場合がよくあります。外性器に乳頭腫がある場合は、必ず子宮頸部を検査し、尿道鏡による診断法も用いられることがあります。
子宮頸部異形成症の場合、コルポスコピーと生検が用いられます。このような場合、酢酸を用いた検査が可能です。この方法の要点は、鏡で子宮頸部を露出させ、酢酸とヨウ素化ルゴール液で処理することです。パピローマウイルスが存在する場合、処理された部位はモザイク状のように不均一な色に見えます。
細胞診はパパニコロウ法(パップテスト)に基づいて行われ、その結果は以下の5つのクラスに分類されます。
- クラス I および II は、損傷した組織構造がないことを意味します。
- クラス III では追加の組織学的検査が必要です。
- クラス IV および V では、悪性プロセスの特徴的な兆候である異型細胞の検出が確認されます。
組織学的検査により、病理の悪性度の可能性もわかります。
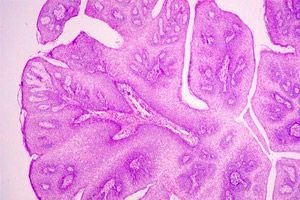
肉眼的に見ると、子宮頸部乳頭腫はロゼットのような形をしたピンク色または白っぽい色のいぼ状の腫瘍として定義されます。
子宮頸部乳頭腫の組織学的構造は、その発達の特異性によって決定されます。乳頭腫は扁平上皮の急速な局所増殖の結果として形成されます。この場合、上皮の表層が小さな襞状に粘膜上に突出し、その中に結合組織と血管が増殖して乳頭腫の「脚」の基盤を形成します。多くの観察において、乳頭腫は潜行性増殖の傾向を示し、これが背景プロセスの悪性化につながる可能性があります。
ポリメラーゼ連鎖反応法(PCR法)は、ウイルスの存在を判定するだけでなく、その種類を特定・同定することを可能にします。また、この検査では、自己治癒能力を持つ一時的なウイルス形態も判定されます。この事実を念頭に置く必要があり、PCR検査が陽性であっても、決して悪性化の確定診断とみなすべきではありません。この検査は、少なくとも15種類のパピローマウイルス(腫瘍の出現を引き起こす可能性のあるウイルスの種類と全く同じ数)について実施することが推奨されます。
異形成を背景にした乳頭腫の診断がすでに確定している場合は、PCR が異型細胞の特定に役立ちます。
どのように調べる?
どのようなテストが必要ですか?
差動診断
以下の疾患については鑑別診断を行う必要があります。
- 子宮頸部扁平上皮乳頭腫は、非ウイルス性の良性腫瘍で、子宮頸部への機械的外傷、または炎症過程の結果として発生することが多い。コルポスコピーでは、角質増殖および不全角化を伴う小さな平滑な腫瘍が観察される。このような乳頭腫は外科的に切除される。
- 平滑筋腫は平滑筋組織の小さな腫瘍であり、他の筋腫の背景に観察されることが多い。
- 子宮頸部の子宮内膜症の症状 - 青みがかった赤色や黒っぽい斑点は、嚢胞状構造と間違われることがよくあります。これらの斑点を顕微鏡で観察すると、子宮内膜細胞と類内膜腺が確認できます。
- びらん性病変 - 化学物質(洗剤、膣洗浄液など)の刺激作用、または機械的要因(タンポン、子宮内避妊器具の使用)によって上皮被覆の完全性が損なわれる病態。この場合、子宮頸部の組織が緩み、充血し、あざが現れることがあります。
正確な診断は、多くの場合、資格のある総合的な診断によってのみ可能となります。
処理 子宮頸部乳頭腫
ウイルスは治療中に不適切な行動をとる可能性があるため(自然治癒と治療後の再発の両方が考えられます)、治療はウイルス自体ではなく、乳頭腫の症状を抑えることに重点が置かれることがよくあります。治療の適否は、通常、専門医が個別に判断します。
治療は、まず第一に体の防御力を高めることを目標とすべきです。具体的には、低体温やストレスの予防、必要な量のビタミンや微量元素の摂取、活動的なライフスタイル、十分な休息などが挙げられます。
パピローマウイルスと闘うための主な治療法としては、以下のものが挙げられます。
- 破壊法 - 局所療法。患部を様々な方法で除去する。冷却療法、レーザー照射、子宮頸部乳頭腫の焼灼術、電気メスによる切除、化学療法(トリクロロ酢酸製剤、ソルコダーム、フェレソール)など。これらの方法は、出血や二次感染のリスクがあることから、妊娠中にも使用できる。
- 細胞毒素(コンジリン、ポドフィリン、フルオロウラシル)の使用は妊婦には禁忌ですが、パピローマウイルスとの戦いには非常に効果的です。
- 免疫学的方法 - インターフェロン(特殊な免疫タンパク質)を使用します。このような薬剤には、ビフェロン、キプフェロン、リアフェロンなどがあります。
- 特殊な抗ウイルス薬(アルピラジン、シドホビル、パナビル)の使用。
残念ながら、子宮頸部乳頭腫の切除は、病気の完全な根絶と再発の防止を保証するものではありません。女性は潜在性感染の受動キャリアであり続ける可能性があり、その感染は都合の良い時にいつでも活性化する可能性があります。そのため、治療終了後は、病気の再発を防ぐための対策を講じる必要があります。
防止
コンドームを使用した性行為であっても、パピローマウイルス感染のリスクは軽減されないことが証明されています。そのため、安全のためにも、少なくとも年に1回は婦人科を受診し、予防検診を受けることをお勧めします。
追加の予防措置:
- 定期的に性的パートナーを持ち、乱交的な性関係を避ける。
- 子宮頸部の組織がすでに十分に成熟し、粘膜が感染に対する防御レベルを独自に決定できる 18 歳で性行為を始めることが推奨されます。
- 乱暴な性行為、人工妊娠中絶、掻爬の予防。
- アクティブなライフスタイル、免疫システムの強化。
- 予防接種を実施します。
子宮頸部パピローマワクチン接種は、最も危険な種類のパピローマウイルスに対するワクチン接種を複数同時に行います。投与される血清には生きたウイルスは含まれていないため、人体に害を及ぼすことはありません。このワクチン接種は、既存の病気の治療ではなく、予防のみを目的としていることを理解することが重要です。
以下の病状を予防するために、女性と男性の両方にワクチン接種を処方することができます。
- 子宮頸部の悪性疾患。
- 男性を含む外性器の悪性病変。
- 尖端顆粒;
- 前癌病変。
ワクチン接種は3段階で行われ、2回目の接種は1回目の接種から1~2ヶ月後、3回目の接種は2回目の接種から2~4ヶ月後に行われます。接種完了時の有効性は95~100%と推定されています。
このようなワクチン接種の副作用には、注射後数日間の全身状態の悪化や、注射部位の赤みなどがあります。
ワクチン接種は、薬剤の成分にアレルギー反応を起こしやすい人、妊婦、または急性期にある人には行いません。症状の悪化を治療した後、ワクチン接種を行うことができます。



 [
[