特発性肺ヘモシデローシス。
記事の医療専門家
最後に見直したもの: 04.07.2025
原因 特発性肺ヘモシデローシス。
原因は不明です。肺循環血管、特に微小循環床の弾性繊維の先天性欠損により、肺毛細血管が拡張し、血流が著しく低下し、赤血球が肺胞や肺実質に漏出し、ヘモジデリンが沈着すると考えられています。気管支動脈と肺静脈の血管吻合の先天異常が原因となる可能性も指摘されています。
しかし、近年、本疾患の起源が免疫複合体であるという説が最も広く支持されるようになりました。肺血管壁の成分に対する抗体が形成され、主に肺の微小循環床において抗原抗体複合体が形成され、血管壁の壊死と肺胞および肺実質の出血を引き起こすと考えられます。免疫リンパ球による血管壁への細胞傷害作用が重要な役割を担っている可能性も否定できません。
特発性肺ヘモジデローシスの特徴として、以下の地形学的変化が挙げられます。
- 肺胞に赤血球が満たされる。
- 肺胞、肺胞管、呼吸細気管支、および間質組織中のヘモジデリン粒子で満たされた多数の肺胞マクロファージの検出。
- 肺胞および肺胞中隔の肥厚;
- 病気が進行するにつれて、びまん性肺硬化症および肺の弾性組織の変性変化が発症する。
- 肺胞中隔の毛細血管の基底膜の構造の破壊(電子顕微鏡的研究による)
症状 特発性肺ヘモシデローシス。
特発性肺ヘモジデローシスは、急性または慢性の病態を呈し、増悪を繰り返すことがあります。急性期は主に小児に多く見られます。
病気の急性期または増悪期における患者の訴えは非常に典型的です。患者は血痰が分離する咳に悩まされます。喀血はこの病気の主な症状の一つであり、顕著に現れることがあります(肺出血)。喀血のない症例は非常にまれです。さらに、患者は息切れ(特に負荷時)、めまい、耳鳴り、目の前のちらつきを訴えます。これらの訴えは主に、長期の喀血による貧血の発症によって引き起こされます。病気の進行過程でびまん性肺硬化症が発症することも、息切れの原因として重要です。多くの患者は胸部、関節、腹部に痛みがあり、体温が上昇し、大幅な体重減少が起こる可能性があります。
寛解期には、患者の健康状態は著しく改善し、全く症状を訴えなくなるか、訴えても軽微になることがあります。寛解期間は様々ですが、通常は増悪期を経るごとに短くなります。
診断 特発性肺ヘモシデローシス。
患者の診察では、皮膚の蒼白と粘膜の露出、黄疸性強膜、チアノーゼに注意が向けられます。蒼白の重症度は貧血の程度、チアノーゼは呼吸不全の程度に依存します。肺の打診では、打診音の鈍い音が明らかになります(主に肺の下部)。肺組織の広範な出血がある場合、打診音の鈍い音はさらに顕著になり、鈍い音域より上部で気管支呼吸が聞こえます。多くの場合、このような患者は、特に病気の急性または重篤な増悪においては、両側性肺炎と診断されます。肺の聴診では、特発性肺ヘモジデローシスの重要な徴候、すなわち広範囲にわたる捻髪音、湿った微細泡、乾いた喘鳴が聞こえます。気管支痙攣症候群の発症に伴い、乾性喘鳴(ヒューヒュー音とブザー音)の回数が急増します。心臓の聴診では、くぐもった音に注意が向けられます。慢性肺疾患の発症では、肺動脈における第2音のアクセントが認められます。肺疾患の代償不全では、肝臓が腫大します。患者の3分の1では、代償不全肺疾患がない場合でも肝臓の腫大が認められます。脾臓が腫大することもあります。
特発性肺ヘモジデローシスは、重度の梗塞性肺炎(広範囲に及ぶ場合があり、重度の呼吸不全を伴う)、再発性気胸、重度の出血を伴うことがあります。これらの合併症は死に至る可能性があります。
検査データ
- 血液検査では、低色素性貧血が典型的です。ヘモグロビン値、赤血球数、色指数の低下、赤血球大小不同、変形赤血球の増加が認められます。貧血が顕著に現れる場合もあります。網状赤血球増多も認められます。
肺ヘモジデローシスの重症増悪および梗塞性肺炎の発症時には、重度の白血球増多が認められ、白血球組成は左方偏移し、赤沈が上昇します。好酸球増多は患者の10~15%に認められます。
- 一般的な尿分析 - 大きな変化はありませんが、タンパク質や赤血球が検出されることがあります。
- 生化学血液検査 - ビリルビン、アラニンアミノトランスフェラーゼ、アルファ2グロブリンおよびガンマグロブリンの含有量が増加し、鉄含有量が減少し、血清の総鉄結合能が増加します。
- 免疫学的検査 - 有意な変化は認められません。一部の患者では、Tリンパ球数の減少、免疫グロブリンの増加、循環免疫複合体の出現が認められる場合があります。
- 喀痰検査では、赤血球とシデロファージ(ヘモジデリンを多く含む肺胞マクロファージ)が検出されます。1回の検査では十分な情報が得られない可能性があるため、喀痰検査は頻繁に実施する必要があります。
- 気管支洗浄液の研究 - 気管支洗浄水中にシデロファージが見つかる。
- 骨髄穿刺分析 - 骨髄造影では、鉄芽球(鉄塊を含む赤色骨髄細胞)の数が減少していることが特徴的です。赤血球産生亢進の兆候として、正赤芽球数の増加が認められる場合があります(おそらく貧血の進行に対する代償反応の兆候として)。
 [ 20 ]
[ 20 ]
機器研究
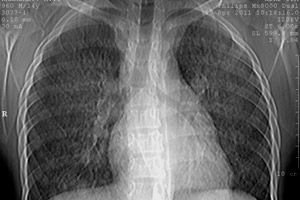
肺のX線検査。X線検査では、病気の以下の段階を特定できます。
- ステージ I - 肺組織の透明性の低下(両肺がベールのように黒ずむ)。これは肺組織への小さな拡散出血によって引き起こされます。
- ステージII - 直径1~2mmから1~2cmの小さな円形の病巣が複数出現し、肺野全体に散在します。これらの病巣は1~3週間で徐々に消失します。新たな病巣の出現は、病気の増悪期と一致します。
- ステージIII - 広範囲にわたる強い黒ずみが特徴で、肺炎の浸潤性黒ずみを彷彿とさせます。このような強い黒ずみは、出血部位周囲の浮腫と炎症の発生によるものです。ステージIIIの特徴は、ステージIIIと同様に、出血が起こった肺の他の部位における浸潤が比較的急速に消失し、再び現れることです。
- ステージ IV - 反復出血と肺胞内のフィブリンの組織化の結果として発症する、重度の間質線維症が検出されます。
指摘される放射線学的変化は通常は両側性であり、片側性の場合は極めてまれです。
胸腔内リンパ節の腫大はまれですが、患者の 10% に観察されることがあります。
慢性肺高血圧症の発症に伴い、肺動脈円錐の膨隆と右心房の拡大が認められます。気胸の発症に伴い、肺の部分的または完全な虚脱が確認されます。
肺血流シンチグラフィー。特発性ヘモジデローシスは、両側の重度の肺血流障害を特徴とする。
肺の換気能力の検査。病気が進行すると、拘束性呼吸不全が発症し、VCの低下を特徴とします。FEV1、ティフノ指数、ピークフローメトリー指標の低下によって、気管支開存性の侵害が明らかになることも少なくありません。
心電図。進行性貧血は心筋ジストロフィーの発症につながり、多くの誘導、特に左胸部誘導においてT波の振幅低下を引き起こします。心筋ジストロフィーが著しく進行すると、等間隔から下方へのST間隔の減少や、様々な種類の不整脈(最も多くは心室性期外収縮)の出現がみられることがあります。慢性肺高血圧症の発症に伴い、右房および右心室の心筋肥大の徴候が現れます。
血液ガス分析。重度の呼吸不全の発症に伴い、重度の動脈性低酸素血症が出現します。
肺組織生検の組織学的検査。肺組織生検(経気管支肺生検、開胸肺生検)は、疾患の診断が絶対に不可能な場合にのみ、非常に限定的に実施されます。肺生検の適応をこのように極端に狭めると、出血のリスクが高まります。
肺組織生検の組織学的検査では、肺胞内に多数のヘモシデロファージがみられ、また間質組織線維化の顕著な兆候もみられました。
腹部臓器の超音波検査。病気が長期化すると、肝臓や脾臓の腫大がしばしば検出されます。
特発性肺ヘモジデローシスの診断基準
特発性肺ヘモジデローシスの主な診断基準は次のようになります。
- 反復性かつ長期にわたる喀血が存在する。
- 呼吸困難は、病気の期間が長くなるにつれて着実に進行します。
- 細かい泡立ちのある、広範囲の聴診症状、喘鳴。
- 特徴的な放射線学的所見としては、肺野全体に複数の局所的影が突然現れ、それがかなり急速に(1~3週間以内に)自然に消失し、間質線維症が発生することです。
- 痰中のシデロファージの検出 - ヘモシデリンを多く含んだ肺胞マクロファージ。
- 低色素性貧血、血液中の鉄分減少。
- 肺組織生検におけるシデロファージおよび間質線維症の検出。
- ツベルクリン検査は陰性。
特発性肺ヘモジデローシススクリーニングプログラム
- 一般的な血液検査と尿検査。
- 生化学血液検査:総タンパク質およびタンパク質分画の含有量、ビリルビン、アミノトランスフェラーゼ、血清粘液、フィブリン、ハプトグロビン、鉄。
- 免疫学的研究: B リンパ球と T リンパ球の含有量、T リンパ球のサブポピュレーション、免疫グロブリン、循環免疫複合体。
- 痰の検査:細胞学的分析、結核菌、異型細胞、シデロファージの検出。
- 肺のX線検査。
- 心電図。
- 外部呼吸機能の研究 - スパイログラフィー。
- 心臓、肝臓、脾臓、腎臓の超音波検査。
- 気管支洗浄液の研究:細胞学的分析、シデロファージの決定。
- 肺生検。
特発性肺ヘモジデローシスの診断例
特発性肺ヘモジデローシス、急性期、画像診断上ステージII、呼吸不全ステージII。中等度の慢性鉄欠乏性貧血。
何を調べる必要がありますか?
どのように調べる?
差動診断
特発性肺ヘモジデローシスと血行性播種性結核の鑑別診断
標識 |
特発性肺ヘモジデローシス |
血行性播種性肺結核 |
喀血の強さ |
ほとんどの場合、痰に血の筋が見られ、時には痰に血が混じることもありますが、重度の肺出血がまれに観察されます。 |
痰に血の筋が混じる、非常に頻繁に「血を吐く」、「血の塊」が見られる、非常に頻繁に - 重度の肺出血 |
一般的な喀痰分析 |
赤血球と多数のシデロファージ(ヘモジデリンで満たされた肺胞マクロファージ)が見つかる |
多数の赤血球が見つかり、シデロファージは典型的ではなく、非常にまれです。 |
| 痰中の結核菌 | 検出されませんでした | 発見されている |
X線検査中の肺の局所病変の動態 |
自発的な逆発展が特徴である |
自発的な逆発展はない |
肺に空洞ができる |
典型的ではない |
典型的な |
肺組織生検検査 |
多数のシデロファージと間質線維症の検出 |
シデロファージは検出されない |
効果的な治療法 |
グルココルチコイド療法 |
抗結核療法 |
特発性肺ヘモジデローシスの鑑別診断
- 血行性播種性肺結核
血行性散在性肺結核の主な症状については、「肺炎」の項で解説しています。両疾患の症状は共通しているため、鑑別診断が非常に困難であることに留意する必要があります。喀血、呼吸困難、脱力感、体重減少、微細泡状ラ音、捻髪音、X線検査中の肺の局所的な散在性変化は、双極性ヘモジデローシスと血行性散在性肺結核のいずれにおいても観察されます。
喀血、貧血、衰弱の進行、体重減少は、特発性肺ヘモジデローシスと肺癌の鑑別を迫ります。肺癌の診断の基本原則は「肺炎」の項に記載されています。以下の兆候も考慮する必要があります。
- 癌の場合、痰の中に赤血球と癌性(異型)細胞が見つかります。特発性肺ヘモジデローシスの場合、赤血球とシデロファージが見つかります。
- 肺がんの場合、病気の放射線学的徴候が自然に回復することは決してありません。肺ヘモジデローシスの場合、局所的な影は寛解の開始とともに自然に消失します。
- 中枢性肺がんの場合、肺根の拡大と輪郭のぼやけが明らかになりますが、特発性ヘモジデローシスの場合、肺根の拡大は典型的ではありません。
- うっ血性肺ヘモジデローシス
肺ヘモジデローシスは、循環不全の結果として、肺循環のうっ血を伴って発症することがあります。この場合、喀血も起こり、肺の聴診では捻髪音や細気泡ラ音が聴取され、痰中にシデロファージが検出されることがあります。うっ血性肺ヘモジデローシスは、肺うっ血の原因となった基礎心疾患(心疾患、心不全、心筋症、心硬化症など)の臨床所見と、肺循環のうっ血を示すX線画像所見に基づいて、非常に簡単に診断されます。通常、肺生検は必要ありません。
- 肺炎
喀血、および放射線検査中に局所浸潤の形で肺に黒ずみがみられる場合は、特発性肺ヘモジデローシスを大葉性肺炎を含む肺炎と区別する必要があります。
- グッドパスチャー症候群
喀血、呼吸困難、貧血、および類似の聴診所見が認められる場合は、肺血管性ヘモジデローシスとグッドパスチャー症候群の鑑別診断が必要となります。これは「グッドパスチャー症候群」の論文で紹介されています。
処理 特発性肺ヘモシデローシス。
治療は以下のように行います。
グルココルチコイド薬が処方されます。これらの薬は自己免疫反応を抑制し、血管透過性を低下させます。プレドニゾロンは通常、1日30~50mgを服用します。症状が改善した後、プレドニゾロンの用量は徐々に(3~4ヶ月かけて)減量され、維持用量(1日5~7.5mg)となり、数ヶ月間服用します。
大量血漿交換療法と細胞増殖抑制薬を併用する治療法があります。血漿交換療法により、産生された抗体が血漿から除去され、細胞増殖抑制薬は新たな抗体の産生を抑制します。通常はアザチオプリンとクロロホスファンが使用されます。クロロホスファンは400mgを隔日で投与し、投与量は8~10gです。
プレドニゾロン、鉄剤と抗凝固剤、抗血小板剤(ヘパリン、クランチル、トレンタール)を組み合わせた併用治療は効果的です。
鉄欠乏性貧血の発症により、患者はフェロプレックス、ターディフェロン、コンフェロンなどの鉄含有薬を定期的に服用する必要があります。
慢性肺性心疾患の発症時には、肺高血圧を軽減することを目的とした治療が行われます。


