頭蓋外腕頭動脈のアテローム性動脈硬化症
記事の医療専門家
最後に見直したもの: 29.06.2025
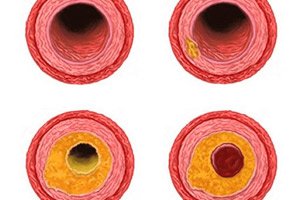
アテローム性動脈硬化症は全身性疾患であるため、様々な部位の大きな動脈に影響を及ぼす可能性があります。腕頭動脈の頭蓋外部分のアテローム性動脈硬化症は、病理学的プロセスが肩、首、頭(脳)に血液を運ぶ動脈の頭蓋外(頭蓋骨の外側)部分にさらされた場合に定義されます。[ 1 ]
疫学
腕頭動脈の頭蓋外枝の動脈硬化性病変の有病率は、医療を求める症状のある動脈硬化症の患者の 42 ~ 45% と推定されています。
臨床統計によると、腕頭動脈の狭窄性動脈硬化症は、冠動脈内腔の動脈硬化性狭窄に次いで2番目に多い疾患です。腕頭動脈の狭窄性動脈硬化症は、急性脳循環不全の最大30%と関連しており、頸動脈の動脈硬化病変は患者のほぼ半数に脳卒中を引き起こします。
椎骨脳底動脈(後方循環)の虚血性脳卒中の少なくとも4分の1の症例は、椎骨動脈の狭窄または閉塞性動脈硬化症が原因です。[ 2 ]
統計によると、動脈硬化症の発生率は過去数十年で大幅に増加しています。男性は女性の約3.5倍の罹患率です。頭蓋外動脈病変と診断された患者の主な年齢層は45歳以上です。
世界のさまざまな国についての統計も知られています。
- 米国では、この疾患はすべての心血管病変の 40% 以上を占めています (多くの人はこれをアメリカ人の食習慣に起因すると考えています)。
- イタリアでは、この割合は大幅に低く、6% 強となっています。
- アフリカ諸国では、ヨーロッパ諸国や米国に比べてこの病気にかかる頻度はさらに低い。
- 発生率が最も高いのは、アメリカ、オーストラリア、カナダ、イギリス、フィンランド、旧ソ連諸国です。
- 頭蓋外動脈の動脈硬化症の有病率が最も低いのは日本人です。
原因 頭蓋外腕頭動脈硬化症
腕頭動脈(頭頸部の動脈)の頭蓋外枝の動脈硬化は、あらゆる動脈の内膜(血管壁の内層)の病変と同じ原因で起こります。詳細はこちらをご覧ください。
腕頭動脈(ラテン語のbrachium(腕、肩)+ギリシャ語のkephale(頭)に由来)は、腕頭動脈幹(truncus brachiocephalicus)と、この動脈の大きな枝を指します。腕頭動脈幹は大動脈から分岐する2番目の枝で、大動脈弓から上縦隔を通って右胸鎖関節上縁まで上昇し、そこで右総頸動脈(arteria carotis communis)と右鎖骨下動脈(arteria subclavia)に分岐します。左鎖骨下動脈は大動脈弓から直接分岐し、両方の鎖骨下動脈は上半身、上肢、頭部に血液を供給します。
総頸動脈(または頸動脈)は、内頸動脈(arteria carotis interna)と外頸動脈(arteria carotis externa)に分かれ、脳への血流の80%を占めています。鎖骨下動脈からは、左右の椎骨動脈(arteria vertebralis)が分岐します。これらは腕頭動脈と対をなしており、3つの頭蓋外節(椎前動脈、椎間孔動脈、環軸動脈)からなり、脊髄上部、体幹、小脳、脳後部に血液を供給します。[ 3 ]
危険因子
この病気を発症する危険因子は多く、脂質異常症(血液中のコレステロールとトリグリセリドの特定の分画の上昇)、高血圧、炭水化物代謝障害(高血糖、糖尿病)、メタボリックシンドローム、肥満、高ホモシステイン血症、不適切な食事(食事中の飽和脂肪酸の過剰摂取)、喫煙、運動不足、遺伝的素因などが含まれます。[ 4 ]
病因
動脈硬化性病変の病態形成について、専門家はこの病理学的過程には2つの主要な要素があると指摘しています。第一の要素は、血管壁の内層に、酸化低密度リポタンパク質(LDL)(低密度リポタンパク質コレステロール)と線維性組織細胞の形でコレステロールが蓄積することであり、これらはアテローム性プラークまたはアテローム性動脈硬化性プラークと呼ばれます。
2 番目の要素は、血管内皮細胞による細胞間接着分子の発現と血管内膜細胞の損傷に対する動脈壁の免疫担当細胞 (マクロファージ、単球、T リンパ球) の炎症反応の発生です。
コレステロールプラーク形成の結果、線維化、つまり炎症性線維増殖プロセスが起こり、動脈壁の肥厚だけでなく、動脈壁の肥厚(弾力性の低下)も引き起こします。これは、アテローム形成の次の段階で、血管の罹患領域とプラーク自体の両方が石灰化(アテローム性石灰化症)を受けるためです。[ 5 ]
腕頭動脈の「重要な」領域(分岐部および屈曲部)における乱流血流の影響による内皮損傷(透過性の増加)が重要な役割を果たします。
しかし、重要なのは、プラークが血管内腔に突出することで血管を狭め、場合によっては完全に閉塞させ、血液供給に問題を引き起こすことです。そして、この状態に応じて、このような動脈硬化性病変は、腕頭動脈狭窄性アテローム性動脈硬化症(血管内腔の狭小化を狭窄と呼ぶ)と閉塞性または閉塞性アテローム性動脈硬化症(血管内腔の完全な閉塞)に分類され、後者の場合は血流が遮断されることがあります。[ 6 ]
症状 頭蓋外腕頭動脈硬化症
ほとんどの場合、アテローム性動脈硬化症は気づかないうちに進行し、その最初の兆候とそれに続く上腕動脈の頭蓋外部分のアテローム性動脈硬化病変の症状は、その内腔がある程度狭くなった時点で現れます。
したがって、腕頭動脈の初期の動脈硬化(頭蓋外腕頭動脈硬化)は、病気の前臨床的無症状段階ですが、場合によっては、頭の中で雑音を感じたり、しつこい頭痛が起こることがあります。
血管内腔の狭窄は、血行動態的に軽微な場合(血流に影響を与えない)と、血行動態的に重大な場合があります。前者の場合、血行動態的に軽微な腕頭動脈アテローム性動脈硬化症は無症状であり、専門医は非狭窄性腕頭動脈アテローム性動脈硬化症と定義します。
後者の場合、動脈の内腔が50~75%狭くなる可能性があり、これが腕頭動脈の狭窄性動脈硬化症です。例えば、腕頭動脈の狭窄は、失神(一時的な意識喪失)を引き起こします。頸動脈の動脈硬化は、脱力感やめまい、激しい頭痛、顔面のしびれ、一時的な視覚障害または聴覚障害などの症状を引き起こします。詳細については、「頸動脈狭窄症」をご覧ください。
アテローム性動脈硬化症に起因する鎖骨下動脈近位部の重大な狭窄(50% 以上)は、虚血性の問題を引き起こし、いわゆる鎖骨下動脈盗血症候群を引き起こします。この症候群は、失神前状態および気絶、手および腕の循環障害(影響を受けた手は反対側の手よりも冷たく、脈拍は弱い)、動作協調障害、複視、耳鳴り、および片側難聴として現れます。
椎骨動脈の狭窄性動脈硬化症の場合、血管の椎前部分が影響を受けることが多く、前庭失調症候群の特徴である前庭眼症状(めまい、バランスの喪失、頭痛、目の前にハエが飛ぶような感じ)が現れます。
脳の血液供給が悪化すると、疲労感の増加、睡眠障害や前庭障害、一時的な失神、視覚障害や言語障害、順行性健忘という形での記憶力の低下を特徴とする椎骨脳底動脈症候群または椎骨脳底動脈不全症を発症します。[ 7 ]
ステージ
アテローム性動脈硬化性変化は、動脈の弾性血管および筋弾性血管に発生し、その段階は、脂質性、リポイド性、脂肪硬化性、アテローム性、およびアテローム性石灰化性となります。
脂質変性期は、血管内膜の局所的な変化を特徴とする。このような変化は、動脈の分岐部または屈曲部に生じる。内皮層に微細な損傷が生じ、細胞および線維レベルの構造が影響を受ける。内皮細胞の透過性が損なわれ、細胞間管が拡張し、小胞体と扁平化した微小血栓が形成される。内血管に線維性漿液性浮腫が形成される。
病理学的過程が悪化すると、リポタンパク質層化領域で脂肪硬化が起こり、新たな結合組織が増殖します。その結果、この段階で線維性要素が形成され、プラーク表面には扁平化した微小血栓が形成され、内膜は特徴的な「塊状性」を呈します。
アテローム性動脈硬化期には、脂肪、コラーゲン繊維、エラスチン繊維、黄色腫、筋組織の尿細管周囲の崩壊が伴います。これらの過程の結果として、アテローム性塊(脂質タンパク質のデトリタス)を伴う空洞が形成され、結合組織層によって血管内腔から区切られます。アテローム性動脈硬化が悪化すると、合併症が発生します。具体的には、基底内出血、結合組織被覆層の損傷、アテローム性潰瘍性病変の形成などが挙げられます。デトリタスは動脈内腔に落ち込み、塞栓症を引き起こす可能性があります。潰瘍性病変自体が血栓症の基盤となることも少なくありません。
頭蓋外動脈のアテローム性動脈硬化症の最終段階は、アテローム性石灰化症段階であり、カルシウム塩がアテローム性塊、線維組織、および間質コロイドに沈着します。
統計によると、動脈硬化性変化の基盤となる線維性要素は、20歳以上の致死例の6分の1に存在し、50歳以降の致死例の95%以上に存在します。より複雑な病理学的変化や石灰化は、男性では30歳から、女性では40歳から診断されます。
フォーム
アテローム性動脈硬化症は、血液中の主要な脂質成分の不均衡によって生じます。かつてアテローム性動脈硬化症の主たる「犯人」とされていたコレステロールの関与も追跡可能ですが、コレステロールの害は明らかに誇張されています。
コレステロールは人体にとって非常に重要です。細胞膜に存在し、ホルモンの生成に関与しています。しかし、血液中のコレステロールのレベルと質に注意を払うことは非常に重要です。血流中でコレステロールはタンパク質成分と結合し、リポタンパク質(複合タンパク質)を形成します。
コレステロールは、動脈硬化を抑制する「善玉」コレステロールと、動脈硬化を促進する「悪玉」コレステロールに条件付きで分けられます。動脈硬化を促進するコレステロールのみが、頭蓋外動脈やその他の動脈の動脈硬化の進行に寄与します。
血管内面におけるアテローム性動脈硬化層の形成は、比較的ゆっくりとしたプロセスです。プラークは動脈内腔に沿って、また血管内腔を横切って成長します。こうした成長の特徴は、アテローム性動脈硬化病変の分類に反映されており、狭窄型と非狭窄型に分けられます。
頭蓋外腕頭動脈の非狭窄性動脈硬化症は、血管内腔の閉塞率が50%以下の場合に診断されます。特に、動脈硬化層が縦方向に広がる場合にこの症状が起こります。このような症状は、食事と生活習慣の改善が期待できる薬物療法で容易に改善できます。多くの場合、病状の進行を大幅に遅らせることが可能です。
頭蓋外腕頭動脈の狭窄を伴う動脈硬化は、血管内腔が半分以上閉塞した場合に認められます。通常、この場合、プラークは横方向に増加します。この病態はより危険であり、脳組織への血液供給を急速かつ著しく阻害し、多くの場合、急性脳循環不全(脳卒中)を引き起こします。
重要:血管内腔の70%以上が閉塞する重度の動脈狭窄の場合、外科的介入が必要です。これは、望ましくない重篤な合併症の発生を防ぐ唯一の方法です。
頭蓋外動脈の動脈硬化は、脳循環不全の進行を伴います。この病態は、病状に応じていくつかの程度に分類されます。
- 症状は現れず、頭蓋外血管のアテローム性動脈硬化症と診断されているにもかかわらず症状が現れないこともあります。
- 一過性脳虚血発作が発症します。腕頭動脈の頭蓋外部分の動脈硬化の初期症状は、局所的な神経学的欠損の形で現れ、60分以内に症状は完全に消失します。一時的な脳循環障害が起こり、神経学的症状が完全に消失するまでに1日もかからない場合もあります。
- 病状は慢性化し、全般的な脳神経学的徴候や椎骨脳底動脈閉塞症が出現します。この段階は循環不全性脳症とも呼ばれます。
- 神経不全の有無にかかわらず、局所症状が 1 日以上続く、過去または現在に起こった、あるいは完全な脳循環障害 (脳卒中)。
診断 頭蓋外腕頭動脈硬化症
腕頭動脈の頭蓋外切片の診断はどのように行われるか、どのような臨床検査(検査)が必要か、出版物で読む -アテローム性動脈硬化症 - 症状と診断
機器による診断には、血管超音波、CT 血管造影、腕頭動脈の磁気共鳴血管造影が含まれます。
超音波血管検査(超音波ドップラー)中に腕頭動脈の動脈硬化のどのようなエコー徴候が検出されるかについては、 「超音波ドップラー血管超音波の結果の解読」という資料で詳しく読んでください。[ 8 ]
差動診断
鑑別診断は、非特異性大動脈炎および巨大細胞性動脈炎、筋線維性異形成、膠原病、圧迫症候群(頸椎骨軟骨症などの椎骨動脈症候群を含む)における動脈狭窄を除外するために行われます。
神経衰弱症状が顕著な頭蓋外動脈の動脈硬化症は、一般的な神経症性および神経衰弱性疾患、ならびに軽度の反応性疾患と早期に鑑別する必要がある。これらの病態は、症状の動態および心因性因子との相互関係において類似している。
アテローム性動脈硬化症による神経衰弱は、局所的な障害、軽度の知的・精神的機能障害を伴う神経学的所見を呈します。倦怠感、無気力、いわゆる臆病さといった症状が見られます。病理学的現象は通常安定しています。
精神疾患スペクトラム障害は、頭部外傷や梅毒による外傷の症状と非常に類似することがよくあります。外傷後合併症は、患者の年齢、頭部外傷に関する既往歴の有無、およびその重症度によって特定できます。頭蓋外傷の主な症状は、激しい自律神経症状、血圧指標の不安定性、知的・精神的領域の非関与などです。重要:頭蓋外動脈の動脈硬化と頭蓋外傷が併発する症例がよく見られます。
梅毒性脳病変を除外するための鑑別診断措置として、血清学的反応(血液および体液)を追加し、神経学的症状の特異性を研究します。
頭蓋外動脈の動脈硬化性変化と老年性精神病の鑑別においては、人格障害に着目する必要がある。血管性精神病は、通常、知能障害および記憶障害を背景に発症する。
老年期精神病は、知的障害の進行を伴います。発症の初期段階で既に、衝動の抑制が失われる重篤な障害が認められます。精神病の出現は、脳内の血液循環の質とは無関係です。
処理 頭蓋外腕頭動脈硬化症
非狭窄性動脈硬化症の治療には、脂質低下作用を持つスタチン(アトルバスタチン、ロスバスタチンなど)や抗凝集剤(アスピリン、クロピドグレル)などの薬剤が使用されます。[ 9 ] 詳細は記事をご覧ください。
症状のある動脈硬化症がある場合は、ヘパリンまたはワルファリンが処方されます(4~12週間)。その後、抗血小板薬が使用される場合があります。詳細については、「動脈硬化症 - 治療」をご覧ください。
理学療法による治療では、患者はできる限り定期的に運動を行う必要があります。
頭蓋外動脈のアテローム性動脈硬化症に対する理学療法は、脳内の血液循環を改善し、代謝を最適化します。多くの場合、「救済」として、ノボカイン、プラチフィリン、ユーフィリンを用いた薬剤電気泳動法や、マグネシウム・カリウム療法が用いられます。
不眠症、気分障害、恐怖症の患者には、ノボカイン、ヨウ素、セドクセンを用いた電気泳動法が行われます。睡眠障害や不整脈を伴う神経衰弱にはマグネシウムカラーが処方されますが、血管痙攣のある患者には、ユーフィリンやプラチフィリンを用いたカラーがより適しています。頭痛はカルシウムカラーで緩和できます。また、頭痛に過興奮や睡眠障害が伴う場合は、臭素とヨウ素を用いた電気泳動法が用いられます。
止血を最適化するために、電極サイズを最大300cm²まで拡大した電気めっきと薬剤電気泳動が適応となります。10%アセチルサリチル酸、10%オロト酸カリウム、40%ジメキシド溶液が使用されます。治療コースは約10回のセッションで構成されます。
0.1%ジヒドロエルゴタミンの電気泳動を3~4回実施し、さらに方法2に従って0.5%スタッゲロンを塗布し、同時にこれらの薬剤を内服すると、頭蓋外動脈の病変に良好な効果が得られます。洞頸動脈反射原性領域におけるカルシウム電気泳動や、1~20Hzのパルス周波数による電気睡眠法がよく処方されます。
頸部交感神経節領域へのダイアダイナミック電流の影響は、高血圧または正常血圧、局所性脳高血圧症の患者に適しています。治療コースは、両側に5回の施術(最初の3日間は毎日、その後2回は隔日)で構成されます。
低血圧には、治療浴(ラドン、塩化ナトリウム、二酸化炭素浴)が適応されます。高血圧の患者には、硫化水素療法がより適しています。
さらに、頭蓋外動脈の動脈硬化症の患者には、新鮮な空気の中での定期的な長距離散歩、水泳、空気浴、エアロセラピー、電気睡眠が推奨されます。治療シャワー(ダストシャワー、ジェットシャワー、循環シャワー、ファンシャワー)、理学療法、マッサージ、ハイキングなども積極的に活用されています。
薬物療法に加えて、メドウクローバー(花のみを使用)、アルファルファ(植物全体を使用)、亜麻(種子を使用)、チコリ、タンポポ(煎じ液は乾燥した根から調製)などの薬用植物の煎じ液と水性注入液の経口摂取からなるハーブ療法を使用することもできます。
多くの薬草は、かなり強力な抗コレステロール作用と回復作用を有しますが、特に頭蓋外動脈の動脈硬化後期においては、合併症の発生リスクが特に高いため、薬物療法の代わりに使用すべきではありません。以下の薬草は使用できます。
- イチョウの葉は、水溶液やアルコール溶液として血管を浄化し、血管壁を強化し、弾力性を高める効果があります。チンキ剤を作るには、葉50gをウォッカ500mlに注ぎ、暗所で2週間漬け込みます。出来上がったチンキ剤を濾し、1日3回、食前に水50mlで15滴服用します。葉を熱湯で煎じる場合は、大さじ1杯の原料を熱湯250mlに入れ、約20分間煮出し、濾して食間にたっぷりと一口飲みます。
- 槐(ソフォラ・ジャポニカ)はアルコールチンキ剤として使用され、以下の手順で調製します。原料50gをウォッカ500mlに注ぎ、密閉容器に入れて20日間保存します。その後、薬剤を濾し、小さじ1杯を50mlの水と一緒に1日3回、食前に服用します。服用期間は6ヶ月です。
- シュレムニア(一般的なシュレムニア)は、耳鳴りの解消、血圧の安定、血管の浄化作用で知られています。アルコールチンキは、1日3回、食前に30滴を50mlの水と一緒に服用し、5~6ヶ月間服用します。
その他の植物も血管の状態を改善し、動脈硬化の悪影響を排除することが知られています。具体的には、サンザシの実、アカツメクサ、ナナカマド、スギナ、ノコギリソウ、トピナンブール、セントジョーンズワート、セイヨウカラント、イチゴの葉などが挙げられます。パセリ、イラクサ、クリの花、メリッサ、マザーワートにも同様の作用があります。上記のハーブは、単独で使用することも、ハーブコレクションとして使用することもできます。患者が太り気味の場合は、チコリとトウモロコシの柱頭をハーブコレクションに加えることが望ましいでしょう。
血管閉塞の恐れがある重度の狭窄性動脈硬化症の場合、影響を受けた動脈に対する血管内ステント留置術またはバルーン血管形成術による外科的治療が適応となります。
頭蓋外動脈の動脈硬化症に対する外科的介入にはいくつかの種類があります。
- 血管内ステント留置術(特殊な拡張器であるステントを患部の動脈に導入し、動脈硬化性の塊を押し戻し、血管腔を広げて血流を正常化します)。
- 影響を受けた血管部分を切除し、その後人工血管を挿入する開腹手術。
- 頸動脈内膜剥離術はもう一つの開腹手術であり、動脈硬化巣を頸動脈から内膜中膜複合体とともに除去し、さらに縫合します。
- バイパス - 患者自身の静脈の一部を損傷した動脈に縫い付け、閉塞部分を迂回します(多くの場合、下肢の静脈が使用されます)。
動脈血管腔の狭窄が 75% 以上で、脳卒中または一過性の発作が繰り返される場合は、外科的治療の選択肢が示されます。
手術方法は、年齢、病理学的過程の段階、併存する慢性疾患の有無を考慮し、患者ごとに個別に選択されます。頭蓋外動脈の動脈硬化の発症を事前に予防する対策を開始すれば、外科的介入の必要性を回避することができます。[ 10 ]
腕頭動脈の動脈硬化症にはどのような食事療法が必要か、読んでください。
防止
禁煙、体重の正常化、身体活動の増加に関する一般的な推奨事項に加えて、あらゆる局所の動脈硬化を予防するための対策には適切な栄養摂取が含まれます。
頭蓋外動脈のアテローム性動脈硬化症は、何年もかけて徐々に進行します。これは病状の潜行性であり、長期間検出されないままになります。
科学者たちは、動脈硬化性変化の形成は既に小児期に始まっていると報告しています。血管内壁には脂質の痕跡が見られ、10歳以上のほぼすべての小児で見られます。頭蓋外動脈の病変の最初の症状は、かなり後になって現れます。
- 男性 - ほとんどが40歳以上。
- 女性 - 50歳以上。
多くの専門家は、一般的に最初の兆候は若い年齢で現れるものの、ほとんどの人がそれに適切に注意を払っていないだけだと指摘しています。ここで言う兆候とは、以下のような症状です。
- 急速な疲労;
- 過度の神経興奮。
- 原因不明のパフォーマンスの低下。
- 睡眠障害(多くの場合、夜間の不眠症と日中の眠気)
- めまい、騒音、頭痛。
アテローム性動脈硬化症が形成されると、頭蓋外動脈の壁が厚くなり、脳への血液循環と血液供給が悪化します。その結果、代謝障害が起こり、臓器機能障害が悪化します。
頭蓋外動脈の動脈硬化症の発症の特殊性、そしてその長期にわたる進行を考慮すると、早期予防策を怠るべきではありません。こうした対策は簡単で、健康的なライフスタイル、適切な栄養、ストレスの回避から成ります。
医療専門家は、年齢に関係なくこの病気と闘い始めることができると確信しています。そのためには、以下の原則を守る必要があります。
- 生活習慣と行動パターンの見直し。飽和脂肪酸やコレステロールを含む食品の摂取を減らし、食物繊維の摂取を増やすことが推奨されます。さらに、体重管理、運動量の維持、禁煙も重要です。
- 心血管系に影響を与える疾患の適切な治療。肝臓や腎臓などの臓器の機能のサポート(関連疾患の予防)も含まれます。
- コレステロール低下薬の服用(スタチン、フィブラート、ニコチン酸をベースとした薬剤、胆汁酸吸着剤、ポリコサノール、オメガ多価不飽和脂肪酸などの予防的使用)。
40歳以上のすべての人は、脂質スペクトルと血糖値を注意深くモニタリングし、定期的に心臓専門医と神経専門医を受診する必要があります。早期診断と適切な治療を怠らないことで、頭蓋外動脈の動脈硬化を予防し、進行を遅らせ、危険な結果を回避することができます。
現在、研究者たちは抗動脈硬化ワクチン、すなわち動脈硬化の進行と発生を抑制する薬剤の開発の可能性について精力的に研究しています。専門家らは既にげっ歯類におけるワクチンの効果を研究しており、その効果は(ワクチン未接種のげっ歯類と比較して)68%以上であることが判明しました。研究の最終結果はまだ出ていませんが、ワクチンの開発は依然として進行中です。
予測
腕頭動脈の頭蓋外枝の動脈硬化症で起こり得る結果を考慮すると、この疾患の予後は、動脈硬化の段階とその発症の危険因子に直接依存します。
事態が悪化すると、脳卒中や認知症が進行し、障害や死亡に至ることもあります。
予測を改善するには、次のことが推奨されます。
- 医師のアドバイスに従ってください。
- 栄養とライフスタイルの基本原則を再考し、悪い習慣を排除します。
- 身体活動を維持し、頻繁に散歩し、仕事と休息の体制を調整します。
- 医師が処方した薬はすべて注意深く服用してください。
多くの場合、適切なタイミングで治療を行うことで、動脈硬化の進行を遅らせることができます。医師の勧告を無視した患者は、多くの場合、将来的に様々な合併症を発症します。特に頭蓋外動脈の動脈硬化は、脳卒中に至ります。


