子宮頸部異形成の診断
記事の医療専門家
最後に見直したもの: 06.07.2025
子宮頸部異形成の診断にはどのような方法が使用されますか?
- 診察室で婦人科の椅子に座り、異形成の兆候を鏡で確認します。膣壁や粘膜の色、咽頭部の光沢、上皮の均一性、小さな白っぽい病巣の有無などが基準となります。
- パップテストは、顕微鏡を用いて上皮組織を細胞診で調べる検査です。子宮頸部の様々な部位から組織サンプルを採取し、完全な臨床像を得ます。さらに、細胞診では、異形成を引き起こす感染症(多くの場合、HPV)のマーカーを特定することができます。
- 細胞診で子宮頸部異形成が正確に診断されない場合、コルポスコピー(拡張)が追加検査として処方されることがあります。検体と光学的検査を組み合わせることで、より明確な臨床像が得られます。
- 生検は標的生検です。組織材料を検査する組織学的手法は、異形成の性質と程度(悪性腫瘍の除外または確定、癌への変性)に関する重要な情報として必要です。子宮頸癌の発症を予防するために、40歳以上のほぼすべての患者にこのような再検査が必要です。
- PCR診断は、HPV(パピローマウイルス)の種類を特定し、薬物療法や外科的治療の戦略を選択することを目的とした免疫学的手法です。
- 症状に応じて、総合的な血液検査とホルモンバランスの検査が処方されることがあります。
子宮頸部異形成の診断には、以下の病理学的プロセスとの区別が必要です。
- 非典型的変化の兆候のない白板症。
- 子宮頸部のびらん性プロセス。
- 高齢患者に典型的なジストロフィー過程。
- 子宮頸管炎。
- 妊娠中の偽びらん。
異形成(CIN)がステージIIIと診断された場合、患者は腫瘍婦人科医に紹介されます。免疫学者、内分泌学者、外科医も診断に関与する場合があります。
子宮頸部異形成の検査
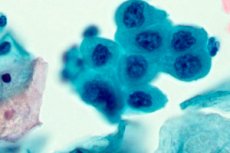
子宮頸部異形成(CIN)の診断において、一般的に認められているゴールドスタンダードはパップテストです。この検査は、初めて実施した医師にちなんで名付けられました。細胞診は、世界のすべての先進国で必須検査として認められています。その信頼性は非常に高く(最大80%)、特に初回検査で子宮頸部異形成が第一度疾患と診断された場合は、その信頼性はさらに高まります。
パップテストでは、細胞診材料において、子宮頸部の内層における上皮内変化が認められます。正常範囲からの逸脱は通常、ラテン文字で示されます。その読み方を詳しく見てみましょう。
- SIL (扁平上皮内病変) または扁平上皮内変化。
- LSIL (低悪性度扁平上皮内病変) – 上皮病変が明確に表現されておらず、程度は低い。
- HSIL(高悪性度扁平上皮内病変)は、上皮組織細胞の異型が明瞭に発現する病変です。ここでは、中等度CIN II(初期段階の癌)、CIN III(診断頻度は低い)に分類されます。
- AGUS – 腺細胞層の病変、子宮頸部腺癌。
子宮頸部異形成が検出された場合に推奨される検査と処置:
 [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
細胞学
子宮頸部異形成には細胞診が必須です。これは、上皮組織細胞の構造における異常を特定し、明らかにする標準的な検査です。適切な時期に診断を受けることで、子宮頸がんのような深刻な病変を持つ女性の罹患率を低減することができます。世界中で、産婦人科医はパップテスト(パパニコロウテスト)を用いています。このテストは、18歳から20歳までの女性から塗抹標本を採取することになっています。細胞診は、特に以下のカテゴリーの患者に重要です。
- 年齢は40〜45歳以上。
- 女性が慢性ウイルス性疾患と診断された場合。
- 家族に癌患者がいる。
- 早産または遅産、頻産を含む。
- 流産が頻繁に起こる。
- 免疫不全。
- 頻繁な、または逆に不規則な性交(パートナーの変更)。
- 避妊薬を含むホルモン薬の長期使用。
細胞診はどのように行われますか?
- 塗抹標本により、子宮頸部上皮の細胞構造をかなり正確に調べることができます。
- 材料は医療用のヘラまたはブラシを使用して収集されます。
- 得られた材料は特殊な滅菌ガラスの上に置かれ、固定液で固定されます。
- ガラスにマークが付けられ、検査のために研究所に送られます。
- 研究室の技術者は、得られた物質を染色し、顕微鏡を使用して反応結果を調べます。
細胞診の適応:
- 主な目的は、女性に最も多くみられる病気の一つである子宮頸がんを予防することです。
- 月経周期の不規則性の原因を特定する。
- 慢性感染症またはウイルス性疾患における子宮頸部の状態の解明。
- 持続的な不妊症。
- 避妊のための経口薬の長期使用。
- すべての内分泌疾患。
- 性的パートナーのヒトパピローマウイルス(女性の感染はほぼ避けられない)。
- 体重基準の違反 - 拒食症または肥満。
- 避妊用 IUD を挿入するための計画的な手順。
細胞診は、女性の腫瘍の進行を大幅に減らすだけでなく、子宮頸部のさまざまな病変の初期段階をタイムリーに診断します。
 [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ]
子宮頸部異形成の塗抹標本
塗抹標本検査は、総合的な健康診断や子宮頸部の病変の判定の一環として行われる、単純かつ一般的に受け入れられている検査と考えられています。
子宮頸部異形成は、粘膜の微生物叢の不均衡を伴うことが多く、より正確には、粘膜の微生物叢の不均衡によって引き起こされます。細菌やウイルスの感染は、上皮組織細胞の構造変化を引き起こす主な要因となることがあります。子宮頸部異形成の塗抹標本では、特定の指標の量を示します。塗抹標本には以下の種類があります。
- 微生物叢の状態を判断するために塗抹標本を作成します。
- 微生物叢の無菌性の判定。
- 細胞診(PAP検査)。
- 感染を検出する塗抹標本(PCR)。
また、異形成の塗抹標本の助けを借りて、婦人科医は女性のホルモン系の状態のいくつかの基準を評価することができます。
子宮頸部異形成の検査はどのように行われますか?
- 婦人科用椅子を用いて、子宮頸粘膜の表層から少量の粘液と細胞組織を採取します。分析に使用する材料の種類は、診断目的に応じて選択します。
- 塗抹標本は複数回検査することができます。最初の検査は子宮頸部の様々なパラメータの状態を評価するために必要であり、その後の検査は疾患の治療の成功をモニタリングするために必要です。治療が長期にわたる場合は、3ヶ月ごとに塗抹標本を検査します。
- 塗抹標本検査は、患者による一定の準備を必要とする、痛みのない迅速な診断手順と考えられています(医師は準備措置に関する推奨事項を提供します)。
女性が健康であれば、塗抹標本には通常、多数の乳酸菌(最大95%)が認められます。乳酸菌は保護的な乳酸を産生し、病原性微生物の増殖を阻害します。微生物叢の酸性度は、膣ミクロ環境の健康状態を示す重要な指標の一つです。
子宮頸部異形成の塗抹検査を実施する目的を明確にしましょう。
- 性感染症(トリコモナス、クラミジア、ガルデネラなど)を含む感染性病原体の有無。
- 潜在性慢性感染症の判定(PCR)。
- 子宮頸がん予防の必須手順として、子宮頸部上皮細胞の状態を評価します。
スメア純度は次のようになります。
- 健康な生殖器系、第 1 純度グループ (pH 4.0~4.5)。
- 2 番目のグループは、感染の初期段階、グラム陰性細菌叢の存在を示す指標です (pH 4.5~5.0)。
- 塗抹標本中の細菌叢の測定、第 3 グループ (pH 5.0~7.0)。
- 4 番目のグループは、病原微生物の数が極めて多い状態 (pH 7.0~7.5) であり、炎症プロセスの兆候です。
通常、子宮頸部異形成の塗抹標本には、以下の指標は含まれません。
- 異型細胞の存在。
- 感染因子によって影響を受ける細胞、キー細胞(感染因子によって影響を受ける扁平上皮細胞組織)。
- カンジダおよび他の種類の真菌性病原体。
- ガードネレラ。
- 球菌感染症(淋菌、ブドウ球菌、連鎖球菌、腸球菌)。
- トリコモナス。
子宮頸部異形成が第一度または第二度の上皮性病変と診断された場合、塗抹標本で病原体の存在が示されますが、必ずしも女性が癌に罹患していることを意味するわけではありません。現代医学において、膨大な数の感染症が既に研究され、治療に成功しています。子宮頸部組織の細胞における病理学的変化を早期に発見することで、癌を約75%予防することが可能です。最近のデータによると、定期的なスクリーニングプログラムのおかげで、この割合は増加しています。
機器診断
子宮頸部異形成の重症度の解明と治療の成功の監視の両方が必要な場合、機器診断は総合的な検査の主な方法です。
器械的評価が選択される理由は、異形成症はほとんどの場合、臨床的に顕著な症状を示さずに進行していくという事実によるものです。臨床検査による診断は、重要性において2番目に重要です。婦人科診察室での視診による一次検査は必須ですが、診断の第一歩に過ぎません。
「機器診断」という概念のリストには何が含まれていますか?
- 婦人科腟鏡検査。これは、医師が子宮頸部上皮の状態を評価するのに役立つ特殊な膣器具です。腟鏡を使用すれば、組織の最も顕著な変化を肉眼で確認できます。腟鏡検査による器具診断では、子宮頸部の形状と大きさ、外子宮口の損傷や破裂の可能性が示されます。腟鏡は、子宮頸部の下部(3分の1)と子宮頸部粘膜の状態の基準を評価することができます。白板症の初期段階、付属器炎、びらん性過程、子宮頸部異形成など、膣腟鏡を用いた双合診で検出できる病変は、ほんの一部に過ぎません。
- コルポスコープ。この機器を用いた検査は、子宮頸部の特定部位の損傷程度を明らかにすることを目的としています(倍率10倍)。また、コルポスコピーは、診断用サンプル(細胞診、生検)のための組織採取と同時に行われます。コルポスコープは、PCRサンプル(分子生物学的検査、HIVの免疫学的検査、ウイルス量評価、株判定)の採取にも役立ちます。
- 子宮頸部異形成の治療に必要となる可能性のある拡張コルポスコピーは、いくつかの段階に分かれています。まず上皮組織を特殊な酸性溶液で処理し、その後、別の溶液(ルゴール液)を塗布します。この後、検査を行い、特殊なサンプルを採取します(シラー試験)。このような処置は、粘膜(酸)の腫脹を誘発するために必要です。腫脹は血行を促進し、ルゴール液の浸透性を高めます。この薬剤はマーカー塗料として機能します。通常、上皮組織はグリコーゲン顆粒によって赤みを帯びます。子宮頸部の病変部には色の変化は見られません。
- 超音波検査もまた、機器を用いた検査の一種です。診断を確定するために、嚢胞や良性腫瘍などを除外または特定するために、泌尿生殖器の超音波検査が処方されることがあります。この方法は、掻爬や掻爬術の代替として、若い未産婦に適しています。
- 細胞診(パパニコロウ試験)。
- 子宮頸部異形成の診断複合体の方向に応じて、標準生検と円錐生検(標的生検、円錐生検、掻爬)が行われます。
したがって、機器診断とは、医療機器を用いて上皮組織や子宮頸部の状態を評価する方法です。婦人科診療において子宮頸部異形成の診断を行う場合、機器診断と臨床検査による診断は、病変の重症度を正確に判定するための必須条件の一つです。
超音波
子宮頸部の異形成が疑われる場合、超音波検査が処方されることもあります。子宮頸部異形成は、75~85%の症例において明らかな臨床症状を示さずに進行します。多くの場合、生殖器、特に卵巣と子宮に炎症が伴い、腎臓も影響を受けることがあります。これは主に、病態を引き起こす因子がウイルス性、感染性であることによるものです。女性患者が最初に訴えるのは、通常、異形成そのものではなく、炎症の症状です。婦人科医は患者を診察するたびに、定期的な予防検診の勧めを繰り返します。しかし残念ながら、痛みが生じた場合、健康な状態とは異例の分泌物が出た場合、あるいは妊娠した場合のみ、女性が医師の診察を受けるというケースが見られます。このような状況では、標準的な診察方法(診察室での診察)だけでなく、細胞診、組織学的検査のための材料採取、超音波検査など、より詳細な診断処置が必要となります。
診断を明確にするための超音波スキャンは、特別な方法、つまり膣からの超音波スキャンと生殖器(骨盤)の超音波スキャンを組み合わせて実行されます。
子宮頸部異形成の場合、臓器の超音波検査で何がわかりますか?
- さまざまな病因、大きさ、種類の嚢胞(解明と治療が必要)。
- 筋腫、子宮筋腫。
- 良性の腫瘍プロセス。
- 子宮の大きさと形の変化。
- 子宮に対する卵巣の位置(正常または病理的変化)。
臓器の超音波検査で明らかな変化や正常からの病理学的逸脱が認められない場合、若い患者、特に出産経験のない患者は、掻爬や生検といったより侵襲的な検査を回避できる場合があります。
経膣超音波検査とは何ですか?
- これは婦人科診療における重要な検査の一つです。
- 経膣スキャンは、子宮腔と子宮頸部の状態を評価し、診断方法のさらなる方向性を決定するのに役立ちます。
- 音波を伝えるために体内の液体を必要とする標準的な超音波とは異なり、経膣法では膀胱が満たされている必要がありません。
- このような技術の助けを借りて、婦人科医は子宮や卵巣の形や大きさを評価できるだけでなく、特定の病状の存在をより正確に特定することもできます。
超音波検査と子宮異形成、検査はどのように行われますか?
- 患者さんには特別な準備は必要ありません。子宮頸がん検診とほぼ同じルールです(性交を控え、坐薬、タンポン、膣洗浄の使用を控える)。
- 経膣診断では、女性は膀胱を満たして長時間我慢する必要がありません。
- 特殊なセンサーを潤滑剤で塗布し、膣内に挿入します。検査対象となる臓器に非常に近い位置にあるため、検査自体は非常に信頼性が高く、迅速に行われます。
- 超音波検査を実施する医師には、いわゆる自分の目で鮮明な臨床画像を確認し、虫歯の状態を評価する機会があります。
- この処置は不快感や痛みを引き起こしません。
- スキャンの結果は医師に通知され、原則として患者にも検査後すぐに通知されます。
卵巣異形成が疑われる場合、超音波検査は卵巣の状態を評価するために最も頻繁に処方されることに注意してください。これは、腫瘍や嚢胞の存在を除外するために必要です。また、従来の超音波検査と膣超音波検査の両方が、特に持続性不妊症の場合、治療の成功をモニタリングするのに役立ちます。
膣鏡検査
コルポスコープは、婦人科診断において最も広く使用されている機器の一つです。これは光学的な医療機器であり、単純な視診では検出できない粘膜組織の微細な欠陥を検出するのに役立ちます。コルポスコピーでは、子宮頸部のびらん性病変、点状または広範囲の病変、微小腫瘍、出血、その他の病理学的変化がしばしば発見されます。コルポスコピーは検査方法として発展を続けており、現在では2種類の研究が行われています。
- 標準的な膣鏡検査。子宮頸部異形成では、症例の55~60%でこの検査が必要となります。
- ビデオコルポスコピーは、機器(プローブ、モニター、プロセッサ)を必要とする、より現代的な技術です。
コルポスコピーが処方されるのはなぜですか?
- 侵食プロセスの定義。
- さまざまなタイプ(形状、数量、サイズ)のポリープを識別します。
- 子宮頸部上皮組織の異形成変化の重症度を評価する。
- 白板症の予備診断を明確にします。
- 腫瘍の進行を早期に検出します。
- 紅板症を検出します。
- 上皮増殖症を除外または確認します。
- 子宮頸部異形成、子宮頸管異所症、付属器炎、白板症、良性腫瘍疾患などの病状を区別します。
子宮頸部異形成の診断時に処方される可能性のある膣鏡検査の種類の詳細な説明:
- 標準的なコルポスコピーでは、患者は診察室で婦人科用椅子に座りながら検査を受けます。コルポスコープは、特殊な医療用ミラーで拡張させた後、挿入されます。
- 拡張法によるコルポスコピー。最初の段階は、通常のコルポスコピーの手順と同じです。次に、子宮頸部の粘膜を酸とルゴール液で処理します。この方法でシラーテストを実施します。このテストでは、正常な色調(発赤と茶色がかった色調)から子宮頸部異形成が除外できます。反応が全く見られない場合もあり、これは既に病理です。上皮の損傷部分は酸と溶液による刺激に反応せず、青白く濁った状態のままです。
- 拡張コルポスコピーの変種として、カラー法(カラーコルポスコピー)があります。検査方法は拡張コルポスコピーとほぼ同じですが、ルゴール液の代わりにメチレンブルーとクラシックブリリアントグリーンを使用します。これにより、損傷した血管網の領域を観察することができます。
- 子宮頸部の腫瘍学的変化を検出するために、蛍光コルポスコピーが用いられます。子宮頸部の粘膜を蛍光色素で覆い、塗布した溶液と反応する紫外線を用いて検査を行います。この「照明」下では、すべての病変がピンク色の領域として観察されます。
子宮頸部異形成と診断された妊婦は、コルポスコピー検査を安全に受けることができます。これは妊婦と胎児の両方にとって安全です。光学検査の種類の選択は、患者の健康状態と妊娠の進行状況によって異なります。しかし、一般的に、このような検査は安全であると考えられており、望ましくない疾患や病状の除外に役立つだけです。


